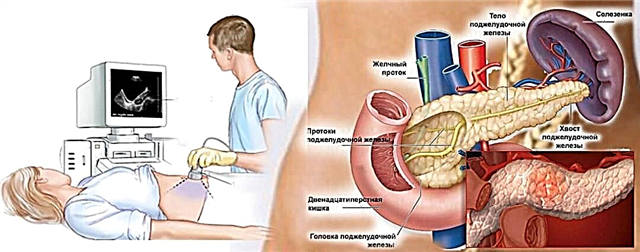
શાબ્દિક અર્થમાં ડાયાબિટીસ એ 21 મી સદીની એક રોગચાળો છે. આંકડા મુજબ, 5% જેટલી વસ્તી ડાયાબિટીસ મેલિટસ સાથે સંકળાયેલ અંત endસ્ત્રાવી વિકારથી પીડાય છે. તકનીકી પ્રગતિના ઉચ્ચ સ્તરવાળા દેશોમાં આ ટકાવારી હજી વધારે છે. ડાયાબિટીસના પ્રકાર અને ક્લિનિકલ લાક્ષણિકતાઓની તીવ્રતાના આધારે, જીવનની સારી ગુણવત્તા જાળવવા માટેનો મુખ્ય રોગનિવારક ઉપાય એ અવેજી થેરેપી છે.
ડાયાબિટીઝ માટેની ઇન્સ્યુલિન ઉપચાર, લાંબા ગાળે આરોગ્યના સ્વીકાર્ય સ્તરને જાળવવા માટે પરવાનગી આપે છે, રોગના પ્રકારને ધ્યાનમાં લીધા વગર, ડાયાબિટીઝના દર્દીના શરીરમાં મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલ ગૂંચવણોની પ્રગતિ ધીમું કરે છે.
ઇન્સ્યુલિન ઉપચાર શું છે
ઇન્સ્યુલિન થેરેપી એ ડાયાબિટીઝના દર્દીઓની રૂservિચુસ્ત સારવાર માટે એક વ્યાપક અભિગમ છે. આ મુખ્યત્વે ટાઇપ 1 ડાયાબિટીઝથી પીડાતા લોકોને ચિંતા કરે છે. એટલે કે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ સાથે. દર્દીમાં મેટાબોલિક ડિસઓર્ડર્સની વળતર શિરામાં રહેલા લોહીમાં ગ્લાયસીમિયા અથવા સુગરના સ્તર પર સતત દેખરેખ રાખીને અને વપરાશમાં લેવામાં આવતા ખોરાકની માત્રાને આધારે ઇન્સ્યુલિનની શ્રેષ્ઠ રકમની રજૂઆત કરીને પ્રાપ્ત થાય છે.
ઇન્સ્યુલિન ઉપચાર કયા કેસોમાં વપરાય છે?
નીચેના કેસોમાં હોર્મોન રિપ્લેસમેન્ટ થેરેપી જરૂરી છે.
- પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં, જ્યારે દર્દીના શરીરમાં ઇન્સ્યુલિનનું ઉત્પાદન સંપૂર્ણપણે બંધ થાય છે.
- પ્રકાર 2 ડાયાબિટીસ સાથે, રોગની પ્રગતિના પરિણામે. સમય જતાં, પ્રકાર 2 ડાયાબિટીસ ઇન્સ્યુલિન ધરાવતા સ્વરૂપમાં બદલાય છે.
- જ્યારે કોઈ સ્થાનિકીકરણના સર્જિકલ હસ્તક્ષેપ માટે ડાયાબિટીસના દર્દીઓની તૈયારી કરતી વખતે.

અનુકૂળ અને સલામત ઇન્સ્યુલિન ડિલિવરી માટે સિરીંજની રચનાને હેન્ડલ કરો
પ્રકાર 1 ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર
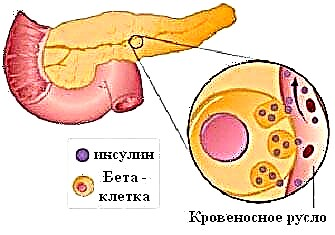
પ્રકાર 1 ડાયાબિટીસ મેલીટસની ઇન્સ્યુલિન ઉપચાર એ મુખ્ય ઉપચાર પદ્ધતિ છે, કારણ કે દર્દીના શરીરમાં પોતાની ઇન્સ્યુલિનનું ઉત્પાદન સંપૂર્ણપણે બંધ થઈ ગયું છે. આ સ્વાદુપિંડમાં સ્થિત લેંગેરેહન્સના ટાપુઓના બીટા કોષોને સ્વત .પ્રતિરક્ષાના નુકસાનના પરિણામે થાય છે. પ્રથમ પ્રકારનાં ડાયાબિટીઝવાળા દર્દીઓની સારવાર માટેના અલ્ગોરિધમમાં શિરાયુક્ત લોહીમાં ખાંડના સ્તરની સતત દેખરેખ શામેલ છે. આ માટે, પ્રથમ પ્રકારનાં બધા દર્દીઓમાં મેન્યુઅલ ગ્લુકોમીટર હોવું આવશ્યક છે. રક્ત ખાંડનું માપન દિવસમાં ઓછામાં ઓછું બે વાર કરવું આવશ્યક છે: સવારે - ખાલી પેટ અને સાંજે - નિયંત્રણમાં રાખવા માટે. સુખાકારીમાં નોંધપાત્ર ફેરફારો સાથે, ઇન્સ્યુલિન સાથે અનુગામી સુધારણા માટે ગ્લુકોઝનું વધારાનું માપન હાથ ધરવામાં આવે છે.
ઇન્સ્યુલિન ડોઝની ગણતરી
 ઇન્સ્યુલિન કેવી રીતે ઇન્જેકશન કરવું
ઇન્સ્યુલિન કેવી રીતે ઇન્જેકશન કરવુંગ્લાયસીમિયાના વિશ્લેષણ અને શરીરના વળતરની ડિગ્રી, તેમજ મેટાબોલિક ડિસઓર્ડર્સની ડિગ્રી પછી. એન્ડોક્રિનોલોજિસ્ટ લક્ષ્ય ઇન્સ્યુલિન સ્તર સૂચવે છે. આહારની ગણતરી એ ખવાયેલા ખોરાકને ધ્યાનમાં લેતા કરવામાં આવે છે, જે બ્રેડ એકમોમાં માપવામાં આવે છે. ઇન્સ્યુલિનનું માપન એકમોમાં (યુએનઆઇટીએસ) હાથ ધરવામાં આવે છે.
ઇન્સ્યુલિનની દૈનિક માત્રા 2-3 ભાગમાં વહેંચવામાં આવે છે અને તે જ સમયે દૈનિક સંચાલિત થાય છે. આવી યોજના અસરકારક છે, કારણ કે તે તેના પોતાના હોર્મોન્સના શારીરિક સ્ત્રાવને અનુરૂપ છે, જે શરીરમાં એકબીજા સાથે જોડાયેલા છે. ધોરણ તરીકે, દૈનિક માત્રાના 2/3 સવારે અને 1/3 ના અંતમાં બપોરે આપવામાં આવે છે. શિરાયુક્ત લોહીમાં ગ્લુકોઝ સુધારવા માટે ભોજન પછી તરત જ ઇન્સ્યુલિનનું સંચાલન કરવું પણ શક્ય છે.
ઇન્સ્યુલિન કેવી રીતે સંચાલિત થાય છે?
વધુ સુવિધા માટે, દર્દી ખાસ સિરીંજ પેન ખરીદી શકે છે. ઇન્સ્યુલિન સબક્યુટ્યુઅન દ્વારા સંચાલિત થાય છે, જ્યાંથી તે ધીમે ધીમે શોષાય છે અને પ્રણાલીગત પરિભ્રમણમાં પ્રવેશ કરે છે, તેની સીધી અસર લાવે છે. ઈન્જેક્શન વિસ્તારમાં બળતરા ટાળવા માટે ઈન્જેક્શન સાઇટ્સ સતત બદલાવી જોઈએ. ઇન્સ્યુલિન સાથે કારતુસ સ્થાપિત કરવા માટે સિરીંજ પેન ખાસ ઉપકરણથી સજ્જ છે. ઇન્સ્યુલિનની ચોક્કસ માત્રા અનિચ્છનીય આડઅસરો ટાળે છે, કારણ કે દવા ખૂબ જ સક્રિય છે.
શરીરમાં ઇન્સ્યુલિન લગાડવાની નવી રીતોમાંની એક ઇન્સ્યુલિન પંપનો ઉપયોગ છે. પમ્પ ઇન્સ્યુલિન થેરેપી એ ડિવાઇસનું સતત પહેરવું છે - ઇન્સ્યુલિન પંપ, જેનું પોતાનું ડિસ્પેન્સર છે. પંપના ફાયદામાં ઇન્સ્યુલિનની ચોક્કસ માત્રા શામેલ છે, જે ઇન્સ્યુલિનના શારીરિક ઉત્પાદનની નકલ કરે છે. ઇન્સ્યુલિનની માત્રા લોહીમાં શર્કરાના સ્તરની સતત દેખરેખ સાથે પંપ દ્વારા સીધી નિયંત્રિત થાય છે, તેથી ઇન્સ્યુલિનની જરૂરી માત્રા દાખલ કરવાનું ભૂલી જવું કાર્ય કરશે નહીં. જો કે, પંપનો ઉપયોગ અનેક સમસ્યાઓ સાથે સંકળાયેલ છે, કારણ કે તેને ડાયાબિટીઝના દર્દીના શરીરમાં સોયની સતત હાજરીની જરૂર હોય છે, જેનાથી ચેપ જોડાવા માટેનું કારણ બની શકે છે.

પ્રકાર 2 ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર
તેમ છતાં ટાઇપ 2 ડાયાબિટીસ સ્વાદુપિંડના બીટા કોષોને નષ્ટ કરતું નથી, પરંતુ ઇન્સ્યુલિન આધારિત રાજ્ય ટાળી શકાતું નથી. દર્દીના શરીરમાં, ઇન્સ્યુલિનની ઉણપ ધીમે ધીમે વધી જાય છે, જે સમય જતા ઇન્સ્યુલિનની રજૂઆત દ્વારા સુધારણાની જરૂર પડે છે. સમય જતાં સંબંધિત ઇન્સ્યુલિન પ્રતિકાર તેમના પોતાના બીટા કોષોની ગુપ્ત ક્ષમતામાં ઘટાડો તરફ દોરી જાય છે, જે સતત હાયપરગ્લાયકેમિઆ સાથે સંકળાયેલું છે. ટાઇપ 2 ડાયાબિટીસ મેલીટસની ખૂબ શરૂઆતમાં, બીટા કોષો, તેનાથી વિપરીત, તેમના પોતાના ઇન્સ્યુલિનની માત્રામાં વધારો કરે છે, પરંતુ પ્રગતિ સાથે તેઓ ખાલી થઈ જાય છે, જેને ડાયાબિટીસને હોર્મોન રિપ્લેસમેન્ટ થેરેપીમાં સ્થાનાંતરિત કરવાની જરૂર છે.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસની ઇન્સ્યુલિન થેરેપી વ્યવહારીક પ્રકાર 1 ડાયાબિટીસથી અલગ નથી, જો કે, આ કિસ્સામાં ઇન્સ્યુલિનની માત્રા સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ કરતાં નોંધપાત્ર રીતે ઓછી છે. સરેરાશ, રોગપ્રતિકારક સ્વરૂપવાળા ડાયાબિટીઝમાં અવેજી ઉપચારમાં સંક્રમણ રોગની શરૂઆત પછીના 7-8 વર્ષ પછી થાય છે.
પ્રકાર 2 ધરાવતા દર્દીઓમાં અવેજી ઉપચારમાં સંક્રમણ માટેના સંકેતો નીચે મુજબ છે:
- અંતocસ્ત્રાવી અને મેટાબોલિક ડિસઓર્ડરની ઝડપી પ્રગતિ;
- ડાયાબિટીઝની ગૂંચવણોનો વિકાસ;
- રક્તવાહિની રોગનું ઉચ્ચ જોખમ;
- સર્જિકલ પ્લાનિંગ;
- આહાર ઉપચાર અને ખાંડ ઘટાડતી દવાઓના ઉપયોગથી અસરકારકતામાં ઘટાડો;
- ઇજાઓ અને તીવ્ર ચેપી અને બળતરા રોગોની હાજરી.
ઉપરોક્ત તમામ સ્થિતિઓને હોર્મોન રિપ્લેસમેન્ટ થેરેપીની જરૂર છે.
ઇન્સ્યુલિન ઉપચાર પદ્ધતિઓ
એક નિયમ મુજબ, ઇન્સ્યુલિન ઉપચારની મદદથી ડાયાબિટીસ મેલીટસની સારવાર ખાસ વિકસિત યોજનાઓ અનુસાર હાથ ધરવામાં આવે છે. ઇન્સ્યુલિન થેરેપી યોજના એ એન્ડોક્રિનોલોજિસ્ટ દ્વારા સંપૂર્ણ નિદાન પરીક્ષા અને ડાયાબિટીસના ક્લિનિકલ નિદાનની સ્થાપના પછી રચાય છે. આધુનિક એન્ડોક્રિનોલોજીમાં, દરેક વ્યક્તિગત દર્દીની વ્યક્તિગત સારવારનો અભિગમ પ્રવર્તે છે. જો કે, ડાયાબિટીસ પેથોલોજી માટે ઘણા મૂળભૂત ઉપચારો છે. કોઈ વિશેષ યોજના સૂચવતા પહેલાં, દર્દીએ અઠવાડિયા દરમિયાન વિશેષ ડાયરી રાખવી આવશ્યક છે, જેમાં તે દિવસમાં times-. વખત ગ્લુકોમેટ્રીના પરિણામો રેકોર્ડ કરે છે અને પરિણામોને અસર કરતા પરિબળો લખી દે છે.
નીચેના પરિમાણો ડાયરીમાં પ્રતિબિંબિત થવું જોઈએ:
- સમય અને ભોજનની સંખ્યા;
- ખાવામાં અને બનાવટની માત્રા;
- ભૂખ અથવા અતિશય આહાર સાથે સંકળાયેલ વ્યક્તિલક્ષી સંવેદનાઓ;
- કોઈપણ શારીરિક પ્રવૃત્તિ અને તેમના સમય અંતરાલો;
- સમય, આવર્તન અને મૌખિક ખાંડ ઘટાડતી દવાઓનો ડોઝ;
- સહવર્તી રોગો અથવા ચેપી અને બળતરા પ્રક્રિયાઓ.
ડાયરીનું સંકલન કરીને તેનું વિશ્લેષણ કર્યા પછી, નિષ્ણાત હોર્મોન રિપ્લેસમેન્ટ થેરેપીના મૂળભૂત શાસનને આધારે વ્યક્તિગત સારવાર પદ્ધતિ પસંદ કરે છે.
મૂળભૂત બોલસ યોજના
તે લાંબા સમયથી જોવા મળ્યું છે કે તંદુરસ્ત શરીરમાં, ઇન્સ્યુલર અને કોન્ટ્રા-હોર્મોનલ હોર્મોન્સનું સ્ત્રાવ ચોક્કસ સમય અંતરાલમાં થાય છે. કોઈની પોતાની ઇન્સ્યુલિનનું મૂળ ઉત્પાદન રાતની sleepંઘ દરમિયાન અથવા ભોજનની વચ્ચે લાંબા ગાળા દરમિયાન થાય છે. મૂળભૂત ઇન્સ્યુલિન લોહીમાં શર્કરાના વધુ સારા શોષણને પ્રોત્સાહન આપે છે અને પ્લાઝ્મામાં તેની શારીરિક સાંદ્રતા જાળવે છે.
ખાતા સમયે, કાર્બોહાઈડ્રેટની મોટી માત્રા શોષાય છે, જે, જ્યારે તૂટી જાય છે, ત્યારે ગ્લુકોઝ બનાવે છે, અને લોહીમાં બાદની સાંદ્રતા વધે છે. હાયપરગ્લાયકેમિઆને રોકવા માટે, ઇન્સ્યુલિનનો બોલોસ બહાર આવે છે, જે ગ્લુકોઝને પેશીઓમાં પ્રવેશવામાં મદદ કરે છે અને લોહીમાં તેની સાંદ્રતા ઘટાડે છે. ગ્લાયસીમિયાના સામાન્ય સ્તરની પુનorationસ્થાપના પછી, હોર્મોન - ગ્લુકોગન - નું સ્ત્રાવ થાય છે અને સંતુલન પુન restoredસ્થાપિત થાય છે.
ડાયાબિટીઝના દર્દીઓમાં ઇન્સ્યુલિનની ઉણપના કિસ્સામાં, બંને પ્રકારના ઇન્સ્યુલિનનું ઉત્પાદન ખોરવાય છે, અને બેસલ-બોલસ યોજના એવી રીતે બનાવવામાં આવી છે કે જેથી ઇન્સ્યુલિનના શારીરિક ઉત્સર્જનની સૌથી અસરકારક રીતે નકલ કરી શકાય. ઉપચાર માટે, ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે છે, બંને લાંબા-અભિનય અને ટૂંકા અને અતિ-ટૂંકા પણ. ડાયાબિટીઝની તીવ્રતા અને ગૂંચવણોની હાજરીને આધારે ડોઝ પસંદ કરવામાં આવે છે.

માનક સર્કિટ
આ તકનીકમાં, દર્દીઓ ક્રિયાના વિવિધ સમયગાળાના ઇન્સ્યુલિનનું મિશ્રણ લે છે. તે જ સમયે, દૈનિક ઇન્જેક્શનની સંખ્યામાં નોંધપાત્ર ઘટાડો થાય છે, જો કે, આ ફોર્મ ફક્ત ડાયાબિટીસના હળવા સ્વરૂપો અને હાયપરગ્લાયકેમિઆના થોડાક સ્તરવાળા દર્દીઓમાં અસરકારક છે.

પમ્પ ઇન્સ્યુલિન ઉપચાર
સૌથી પ્રગતિશીલ અને નવી હોર્મોન રિપ્લેસમેન્ટ થેરેપી પદ્ધતિ. આ ક્ષણે, બધા દર્દીઓમાં પંપનો ઉપયોગ શક્ય નથી, આના ઘણા કારણો છે:
- ઇન્સ્યુલિન પંપની highંચી કિંમત.
- પમ્પ બનાવતી કંપનીઓની સંખ્યા.
સબસ્ટિટ્યુશન થેરપી પરિણામો
લક્ષ્ય મૂલ્યોમાં લોહીના ગ્લાયસીમિયા અને સુગર રીટેન્શન પર સતત દેખરેખ રાખવાથી, ડાયાબિટીઝના દર્દીઓ લાંબા સમય સુધી વળતરની સ્થિતિમાં રહેવાનું મેનેજ કરે છે. ઇન્સ્યુલિન ઉપચાર સાથે, શરીરમાં દાયકાઓ સુધી તમામ પ્રકારની મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘન સાથે સંકળાયેલ ગંભીર ગૂંચવણો મુલતવી રાખવી શક્ય છે. જો કે, તમામ પ્રકારની સારવારની જેમ, ઇન્સ્યુલિન ઉપચારની પોતાની પ્રતિકૂળ અસરો અને પરિણામો છે.
જટિલતાઓને
ઇન્સ્યુલિન થેરેપીની ગૂંચવણો આ હોર્મોનની પ્રવૃત્તિની ofંચી ડિગ્રી સાથે સંકળાયેલ છે. ઇન્સ્યુલિન, જે ડાયાબિટીઝના દર્દીઓ તરીકે વપરાય છે, તેનું ઉત્પાદન કૃત્રિમ અથવા અર્ધ-કૃત્રિમ રીતે થાય છે. ખૂબ જ પ્રથમ ઇન્સ્યુલિન ડુક્કરનું માંસ હતું અને ડાયાબિટીસ મેલિટસવાળા દર્દીઓની રોગપ્રતિકારક શક્તિ દ્વારા એલર્જીક પ્રતિક્રિયા પેદા કરે છે. આ ઉપચારથી 3 મુખ્ય આડઅસરો છે.
એલર્જીક પ્રતિક્રિયા
કેટલાક લોકોમાં, કૃત્રિમ હોર્મોનલ દવાઓની રજૂઆત એલર્જીક પ્રતિક્રિયાઓનું કારણ બને છે, જે ડ્રગમાં અસહિષ્ણુતા બનાવે છે. આવા દર્દીઓની સારવાર નોંધપાત્ર રીતે જટિલ છે, કારણ કે કોઈ બીમાર વ્યક્તિની રોગપ્રતિકારક શક્તિ અને એલર્ગોલોજિકલ સ્થિતિની સતત દેખરેખ રાખવાની જરૂર છે. જ્યારે કોઈ દર્દી નિસ્તેજ સોયનો ઉપયોગ કરે છે અથવા ડ્રગને ઠંડા સ્વરૂપે ઇંજેક્શન આપે છે ત્યારે દવાના ઇન્જેક્શનને સંચાલિત કરવાની ખોટી તકનીકી દ્વારા કેટલીક વખત એલર્જી થઈ શકે છે.
હાઈપોગ્લાયકેમિઆ
સૌથી સામાન્ય ગૂંચવણ જે મોટાભાગના દર્દીઓમાં થાય છે. ખાસ કરીને દર્દીઓમાં જેને તાજેતરમાં ઇન્સ્યુલિન રિપ્લેસમેન્ટ થેરેપી સૂચવવામાં આવી છે. હાઈપોગ્લાયકેમિઆ - લોહીમાં ગ્લુકોઝની સાંદ્રતામાં ઘટાડો સામાન્ય (3 એમએમઓએલ / એલ). આ સ્થિતિ તીવ્ર નબળાઇ, ચક્કર અને તીવ્ર ભૂખની લાગણી સાથે છે.
આ બધું એ હકીકતને કારણે છે કે ગ્લુકોઝ એ મગજના ચેતા કોશિકાઓ માટે પોષણ અને શક્તિનો મુખ્ય સ્રોત છે, અને ઇન્સ્યુલિનના ઓવરડોઝના પરિણામે નોંધપાત્ર ઘટાડો સાથે, મગજમાં પૂરતી energyર્જા હોતી નથી, જે શરીરના તમામ કાર્યોના નિષેધ તરફ દોરી જાય છે. ખૂબ જ ગંભીર સ્થિતિમાં, ઇન્સ્યુલિનનો વધુ પડતો ઉપયોગ હાઈપોગ્લાયકેમિક કોમા તરફ દોરી શકે છે.
ત્વચામાં લિપોોડીસ્ટ્રોફિક ફેરફારો
જીવન માટે ઇન્સ્યુલિન થેરેપીની બદલી કરવામાં આવે છે, અને આ તે હકીકત તરફ દોરી જાય છે કે ડાયાબિટીસ મેલીટસવાળા દર્દીને સતત ઇન્સ્યુલિન સબક્યુટ્યુનિન ઇન્જેકશન કરવાની ફરજ પડે છે. સબક્યુટેનીયસ એડમિનિસ્ટ્રેશન અને એક પ્રકારનાં ઇન્સ્યુલિન ડેપો બનાવટ, સબકોટનીયસ ચરબીનું રિસોર્પોરેશન અથવા ક્રમિક રીસોર્પ્શન તરફ દોરી જાય છે, જે નોંધપાત્ર કોસ્મેટિક ખામી બનાવે છે. ઇન્સ્યુલિન ઈન્જેક્શન સાઇટ્સના પરિવર્તનનું પાલન ન કરતી વખતે ઘણી વખત આવી ખામી રચાય છે.

પેટમાં ડાયાબિટીક ઇન્સ્યુલિન લિપોોડીસ્ટ્રોફી
ઇન્સ્યુલિન ઉપચારની ઉપરોક્ત તમામ ગૂંચવણો તમારા પોતાના રોગની સારવાર માટે સક્ષમ અભિગમથી ટાળી શકાય છે. સમયસર સોયમાં ફેરફાર, ડોઝની સાચી ગણતરી, ઈન્જેક્શન સાઇટ્સની ફેરબદલ થેરેપીથી આવી અપ્રિય આડઅસરો ટાળે છે. હોર્મોન રિપ્લેસમેન્ટ થેરાપી હેઠળના ડાયાબિટીસ મેલીટસવાળા દર્દીઓ હંમેશાં તેમની સાથે થોડીક મીઠાઈઓ સાથે રાખે છે, જેથી જ્યારે તેઓ ઇન્સ્યુલિનનો વધારે માત્રા લેશે, ત્યારે તેઓ ઝડપથી તેમના બ્લડ હાયપોગ્લાયકેમિઆને સુધારી શકે છે. તમારા શરીર પ્રત્યે સચેત રહો અને સ્વસ્થ બનો!