શરીરના સામાન્ય કાર્ય માટેના એક મહત્વપૂર્ણ માપદંડ એ લોહીના પ્લાઝ્મામાં ગ્લુકોઝના સ્તરનું સૂચક છે. જો ગ્લુકોમીટરમાં 27 એમએમઓએલ / એલ છે, તો તમે હાયપરગ્લાયકેમિઆના વિકાસ વિશે વિચારી શકો છો, જે ગંભીર ગૂંચવણો સાથે જોખમી છે.
ડાયાબિટીઝ મેલીટસ - રોગવિજ્ .ાન હંમેશા જન્મજાત હોતું નથી, પરંતુ, એક નિયમ તરીકે, આજીવન: ઇન્સ્યુલિનની શોધ, 10 પ્રકારની એન્ટિબાઇડિક દવાઓ અને એક કૃત્રિમ સ્વાદુપિંડ પણ સમસ્યા હલ કરતું નથી.
પરંતુ જીવનશૈલીમાં ફેરફાર અને યોગ્ય દવાઓની સહાયથી મહત્તમ શક્ય ખાંડ વળતર પ્રાપ્ત કરીને તમારી ગ્લાયકેમિક પ્રોફાઇલને નિયંત્રિત કરવું શક્ય અને જરૂરી છે.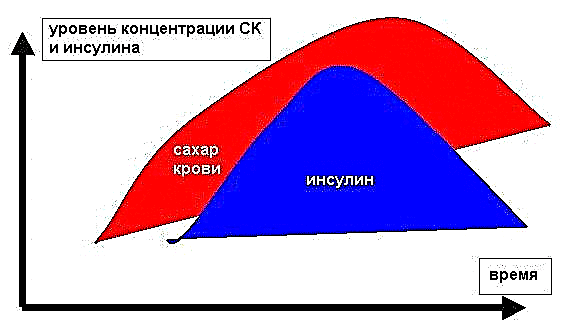
હાયપરગ્લાયકેમિઆના કારણો
ખાંડને ગંભીર સ્તરે વધારવો એ ડાયાબિટીસના દર્દીઓમાં જ થાય છે, પરંતુ અન્ય કેસોમાં પણ થાય છે. પર્યાપ્ત સારવાર માટે ચાર્ટ બનાવવા માટે, સિન્ડ્રોમનું ચોક્કસ કારણ જાણવું મહત્વપૂર્ણ છે.
શારીરિક અને પેથોલોજીકલ હાયપરગ્લાયકેમિઆ વચ્ચેનો તફાવત. પ્રથમ જૂથમાં શામેલ છે:
- ફૂડ (એલિમેન્ટરી) વિવિધ કે જે કાર્બોહાઇડ્રેટ્સના નિયમિત અતિશય આહાર પછી વિકસે છે, જેમ કે બલિમિઆ;
- ભાવનાત્મક (પ્રતિક્રિયાશીલ) દેખાવ, તીવ્ર તાણ પછી થાય છે;
- શારીરિક ઓવરલોડ સાથે.
પેથોલોજીકલ પરિસ્થિતિઓમાં શામેલ છે:
- કોઈપણ પ્રકારની ડાયાબિટીસ;
- ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા;
- સ્વાદુપિંડનો રોગ
- હૃદયરોગનો હુમલો જેવી કટોકટીની સંભાળની શરતો;
- વિશાળ વિસ્તાર બળી અને ઇજાઓ;
- સ્વાદુપિંડ પર નિયોપ્લાઝમ્સ;
- શિશુમાં ટ્રાંઝિસ્ટર હાયપરગ્લાયકેમિઆ;
- થાઇરોટોક્સિકોસિસ, ઇટસેન્કો-કુશિંગનું સિન્ડ્રોમ, એક્રોમેગલી;
- ગંભીર યકૃત નબળાઇ;
- આનુવંશિક વલણ;
- ચેપી પ્રકૃતિના રોગો (તીવ્ર અથવા ક્રોનિક સ્વરૂપમાં).
શરીરમાં ગ્લાયસીમિયાનું સ્તર હોર્મોન્સ દ્વારા નિયંત્રિત થાય છે. ઇન્સ્યુલિન કોશિકાઓમાં ગ્લુકોઝ પરમાણુઓના ઉપયોગને પ્રોત્સાહન આપે છે, બાકીના યકૃત દ્વારા ગ્લાયકોજનની પ્રક્રિયામાં વધારો કરે છે અને લોહીના પ્રવાહમાં ગ્લુકોઝનું સંક્રમણ કરે છે.
ઉચ્ચ ખાંડનો ભય
સ્થિર હાયપરગ્લાયકેમિઆ એ ગૂંચવણોનું વધતું જોખમ છે, ખાસ કરીને હૃદયની બાજુથી, રક્ત વાહિનીઓ, ચેતા.
ગ્લુકોઝની highંચી સાંદ્રતા ખૂબ ઝેરી છે, કારણ કે લાંબા સમય સુધી સંપર્કમાં આવવાથી તે પ્રતિક્રિયાઓનું કાસ્કેડ શરૂ કરે છે જે આખા શરીરને પ્રતિકૂળ અસર કરે છે. પ્રોટીન ગ્લાયકેશન શરૂ થાય છે, જે પેશીઓની સંરચના અને પુનર્જીવન મિકેનિઝમ્સનો નાશ કરે છે.
માઇક્રો અને મેક્રોઆંગિઓપેથીનો તફાવત કરો. પ્રથમ આંખો, કિડની, મગજ, પગના નાના વાહિનીઓને અસર કરે છે. રેટિનોપેથી (આંખોના જહાજોને નુકસાન), નેફ્રોપથી (કિડનીના વાહિનીઓને નુકસાન), ન્યુરોપથી (મગજના વાસણોમાં પેથોલોજીકલ પરિવર્તન) વિકસે છે. દ્રષ્ટિ ઓછી થાય છે (સંપૂર્ણ નુકસાન સુધી), કિડની સોજો આવે છે, અંગો ફૂલે છે, ઘાવ નબળી રીતે મટાડે છે, ચક્કર આવે છે, માથાનો દુખાવો ઘણી વાર ખલેલ પહોંચાડે છે.
મોટા જહાજોને નુકસાન કર્યા પછી, ધમનીઓ, ખાસ કરીને મગજ અને હૃદયને સૌથી પહેલું નુકસાન થાય છે. જો ડાયાબિટીઝની સારવાર કરવામાં આવતી નથી અથવા સુગર વળતર અપૂર્ણ છે, તો એથરોસ્ક્લેરોસિસ ઝડપથી પ્રગતિ કરે છે. આ રોગ તેમના અવરોધ સુધી વેસ્ક્યુલર નુકસાનથી પોતાને પ્રગટ કરે છે, પરિણામે - કોરોનરી હાર્ટ ડિસીઝ, સ્ટ્રોક, હાર્ટ એટેક.
પેરિફેરલ નર્વસ સિસ્ટમ, ન્યુરોપથીને નુકસાન એ ડાયાબિટીઝની સામાન્ય ગૂંચવણ છે. અતિશય ગ્લુકોઝ ચેતા તંતુઓને નકારાત્મક અસર કરે છે, જ્veાનતંતુ ફાઇબરના માયેલિન આવરણને નાશ કરે છે. ચેતા ફૂલે છે અને બહાર નીકળી જાય છે. આ રોગ પેરિફેરલ નર્વસ સિસ્ટમના કોઈપણ ભાગને અસર કરી શકે છે. તે પોતાને અલગ પાડવામાં અને ડાયાબિટીસની અન્ય ગૂંચવણો સાથે બંનેને પ્રગટ કરે છે.
મોટે ભાગે, ન્યુરોપથી ચેપી પેશીઓના જખમ સાથે જોડાય છે, નીચલા અંગો આ સંદર્ભમાં ખાસ કરીને નબળા છે. આ બધા ગંભીર રોગ તરફ દોરી જાય છે, જેને "ડાયાબિટીક પગ" કહેવામાં આવે છે. ઉપેક્ષિત સ્થિતિમાં, આ રોગવિજ્ .ાન પગને ગેંગ્રેન અને બિન-આઘાતજનક અંગવિચ્છેદન તરફ દોરી જાય છે. ડાયાબિટીઝનો વધુ નક્કર "અનુભવ", તેના ગ્લાયકેટેડ હિમોગ્લોબિન જેટલું વધારે છે, આવી જટિલતાઓની સંભાવના વધારે છે.
પોલિનોરોપથી પીડા, બર્નિંગ, વિસ્ફોટની સંવેદનાઓ દ્વારા ઓળખી શકાય છે. કદાચ પગમાં સંવેદનશીલતાની સંપૂર્ણ અથવા આંશિક અભાવ. તેમની સ્થિતિની અપૂરતી દેખરેખ સાથે, અવ્યવસ્થિત જખમ શક્ય છે, ત્યારબાદ પગમાં ચેપ આવે છે અને રોગપ્રતિકારક શક્તિમાં ઘટાડો થવાને કારણે લાંબા સમય સુધી ઉપચાર થાય છે.
કેવી રીતે ઉચ્ચ ખાંડ ઓળખવા માટે
ખાંડમાં વધારો, પણ 27 એમએમઓએલ / એલ સુધી, હંમેશાં ગંભીર લક્ષણો સાથે નથી. થાક, સુસ્તી, શુષ્ક મોં ટૂંકા ગાળાના વધારા સાથે સામાન્ય ઓવરવર્કને આભારી છે, અને હાયપરગ્લાયકેમિઆ તક દ્વારા શોધી શકાય છે, ઉદાહરણ તરીકે, નિયમિત શારીરિક તપાસ દરમિયાન.
જ્યારે રોગ ક્રોનિક તબક્કામાં જાય છે, ત્યારે એક વિશિષ્ટ ક્લિનિક સમય જતાં પોતાને પ્રગટ કરવાનું શરૂ કરે છે. ઉચ્ચ ગ્લુકોઝ મૂલ્યોને ઉશ્કેરતા કારણોને ધ્યાનમાં લીધા વિના, લક્ષણો સમાન હશે, તેથી, ફક્ત સંકેતો દ્વારા હાયપરગ્લાયકેમિઆનું કારણ નક્કી કરવું અશક્ય છે.
વિવિધ ડિગ્રીમાં, ભોગ બનનાર અનુભવી શકે છે:
- સતત તરસ અને સુકા મોં;
- વજનમાં ફેરફાર (બંને એક અને બીજી દિશામાં);
- વધારો પરસેવો;
- પેશાબમાં વધારો થવાને કારણે શૌચાલયની વારંવાર સફર;
- કામગીરીનું વિક્ષેપ, શક્તિમાં ઘટાડો;
- ખંજવાળ, મ્યુકોસ મેમ્બ્રેન અને ત્વચાના કેન્ડિડાયાસીસ સાથે;
- હેલિટિસ, એસિટોનની યાદ અપાવે છે;
- ભાવનાત્મક અસ્થિરતા.
હાઈપરગ્લાયકેમિઆનું નિદાન લેબોરેટરી પરીક્ષણોના આધારે થઈ શકે છે, જે શંકાસ્પદ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ માટે સૂચવવામાં આવે છે. દર્દી રક્ત પરીક્ષણો (બાયોકેમિસ્ટ્રી માટે) અને પેશાબ પરીક્ષણો (સામાન્ય) લે છે.
જો, ફરિયાદો ઉપરાંત, ત્યાં એવા પરિબળો પણ છે જે હાયપરગ્લાયકેમિઆ (વધુ વજન, ઇન્સ્યુલિન પ્રતિકાર, પોલિસિસ્ટિક અંડાશય, આનુવંશિક વલણ) ઉશ્કેરે છે, તો તેઓ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ લેવાનું અને તમારા ગ્લાયકેટેડ હિમોગ્લોબિનને તપાસવાનું સૂચન કરે છે.
જો કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન સ્થાપિત થાય છે, તો પેથોલોજીના ઉત્પત્તિને સ્પષ્ટ કરવા અને ખાંડમાં વધારાને ઉત્તેજીત કરનારા વધારાના પરિબળો નક્કી કરવા માટે વિભેદક નિદાન કરવામાં આવે છે. જો કારણ સ્થાપિત થયેલ છે, તો તમે રોગનિવારક ઉપચાર તરફ આગળ વધી શકો છો.
પ્રથમ સહાયનાં પગલાં
જો મીટર પર ખાંડ 27 એમએમઓએલ / એલ હોય, અને પીડિત વ્યક્તિ સુખાકારી વિશે ફરિયાદ ન કરે તો ઘરે કોઈ વ્યક્તિને મદદ કરવી શક્ય છે? કમનસીબે, લાયક તબીબી સંભાળ સાથે વિતરિત કરી શકાતી નથી, કારણ કે પરિસ્થિતિને હાયપોગ્લાયકેમિક દવાઓ અથવા ઇન્સ્યુલિન ઇન્જેક્શનના ડોઝની વહીવટ અથવા ટાઇટ્રેશનની જરૂર હોય છે.
જો પીડિત બેભાન હોય (અને લોહીની આટલી ગાening જાડાઇ સાથે, આ તદ્દન શક્ય છે, કારણ કે ડોકટરો સૂચકને 16 એમએમઓએલ / એલ ગંભીર ગણે છે), ત્યાં ફક્ત એક જ રસ્તો છે: તાત્કાલિક એમ્બ્યુલન્સને બોલાવો, તમે ઇન્જેક્શન અને ગોળીઓનો પ્રયોગ કરી શકતા નથી.
જો કોઈ ચક્કર ન આવે, તો તમારે દર્દીને શક્ય તેટલું પાણી આપવાની જરૂર છે, કાર્બોહાઇડ્રેટ્સના વપરાશને ઝડપથી મર્યાદિત કરો. ખૂબ નજીકના ભવિષ્યમાં અને આ કિસ્સામાં હાજરી આપતા ચિકિત્સકની સલાહ લેવી જરૂરી છે.
હાયપરગ્લાયકેમિક સ્થિતિઓની સારવાર

બાળકો અને પુખ્ત વયના લોકોની ઉપચાર એ સીધા લક્ષણો અને હુમલાના કારણોથી સંબંધિત છે. જો કારણને દૂર કરવું શક્ય છે, તો ગ્લાયસીમિયાને સામાન્ય બનાવવાની તક છે.
જો ડાયાબિટીસનું નિદાન થાય છે, તો જીવનશૈલીમાં ફેરફારની ભલામણ મુખ્યત્વે કરવામાં આવે છે: કાર્બોહાઇડ્રેટનું સેવન ઘટાડવાની દિશામાં પોષણ સુધારણા, દૈનિક ચાલ અને પૂરતા શારીરિક વ્યાયામ, ભાવનાત્મક સ્થિતિનું નિયંત્રણ.
ડાયાબિટીઝના દર્દીઓમાં હાઈપરગ્લાયકેમિઆની સુવિધાઓ
હાયપરગ્લાયકેમિક સ્થિતિઓ મોટાભાગે ટાઇપ 1 અથવા ટાઇપ 2 ડાયાબિટીઝમાં ચોક્કસપણે જોવા મળે છે.
જો નિદાન પહેલેથી જ સ્થાપિત થઈ ગયું હોય અને સારવારની પદ્ધતિ સૂચવવામાં આવે તો, ખાંડમાં વધારો થાય છે:
- અપૂરતી ઉપચાર સાથે;
- આહાર અને દવાના સમયપત્રકનું પાલન ન કરવાને કારણે;
- જો ત્યાં સહવર્તી રોગો, ઇજાઓ, ઓપરેશન હોય તો;
- ગર્ભાવસ્થા દરમિયાન (સગર્ભાવસ્થા ડાયાબિટીસ).

હાઈ પ્લાઝ્મા સુગર બાળપણમાં પણ થાય છે. બાળકોમાં કારણો અને લક્ષણો પુખ્ત વયે સમાન છે. મોટેભાગે, યુવાન દર્દીઓમાં પ્રકાર 1 ડાયાબિટીસ હોવાનું નિદાન થાય છે.
પોસ્ટપ્રndન્ડિયલ અને ઉપવાસના પ્રકારો
ઝડપી કાર્બોહાઈડ્રેટનો મોટો ભાગ અથવા દવાઓનો અભણ ડોઝ લેતી વખતે ખાધા પછી ગ્લુકોમીટરનું ઉચ્ચ વાંચન નોંધવામાં આવે છે. એન્ડોક્રિનોલોજિસ્ટ વ્યક્તિગત રીતે પોસ્ટપ્રેન્ડિયલ હાયપરગ્લાયકેમિઆ સાથે વ્યવહાર કરશે.
સવારે હાઈપરગ્લાયકેમિઆ (ખાલી પેટ પર), ખોરાકમાં 8-14 કલાકના વિરામ પછી, ગ્લુકોઝના મોટા ડોઝના પ્રકાશન સાથે રાત્રે યકૃતના કાર્યમાં વધારો થવાનું કારણ છે. એન્ટીડિઆબેટીક એજન્ટોના ડોઝની ટાઇટ્રેશન પછી ગ્લાયસીમિયા સામાન્ય થઈ શકે છે. વપરાશમાં લેવામાં આવતા કાર્બોહાઈડ્રેટ્સની કુલ માત્રામાં ઘટાડો કરવો જરૂરી છે.
રાત અને સવારના દૃશ્યો
ગ્લિસેમિયામાં રાત્રિભોજન તફાવત બે કિસ્સામાં થાય છે: ઇન્સ્યુલિનની અયોગ્ય રીતે પસંદ કરેલ માત્રા સાથે અને યકૃતમાં ગ્લાયકોજેનના વધતા ઉત્પાદન સાથે. પ્રથમ મૂર્ત સ્વરૂપમાં, આ પ્રકાર 1 ડાયાબિટીસ સાથે વધુ વખત થાય છે, બીજામાં - પ્રકાર 2 રોગવાળા ડાયાબિટીઝમાં.
જો યકૃત રાત્રે સઘન રીતે ગ્લુકોઝ ઉત્પન્ન કરે છે, તો તમારે તમારા આહારને વ્યવસ્થિત કરવાની, વજન ઘટાડવાની કોશિશ કરવાની જરૂર છે, તમારે દવાઓનો ડોઝ ભાગ આપવાની જરૂર પડશે.
સૂવાના સમયે મદદ કરતા પહેલા ક્યારેક હળવા નાસ્તામાં, પરંતુ ખોરાકને ધ્યાનમાં લેવો જોઈએ: કેફિરનો સામાન્ય ગ્લાસ કામ કરશે નહીં (ડેરી ઉત્પાદનો રાત્રે ખાંડ વધારે છે), બ્રેડ અને મીઠા વિના બાફેલી નરમ-બાફેલા ઇંડા ખાવાનું વધુ સારું છે.

ખાંડમાં સવારનો ઉછાળો વિરોધાભાસી હોર્મોન્સ દ્વારા પ્રદાન કરવામાં આવે છે. રાત્રે હાઇપોગ્લાયકેમિઆ પછી સમાન પ્રતિક્રિયા શક્ય છે. ઘણીવાર "મોર્નિંગ ડોન" ના સિન્ડ્રોમ સાથે, ડાયાબિટીસના દર્દીઓનો સામનો કરવો પડે છે, ઇન્સ્યુલિનને ચૂંટે છે. રાત્રે નિંદ્રા ચક્રની મધ્યમાં કેટલીકવાર એક વધારાનું ઇન્જેક્શન આવશ્યક હોય છે.
જો ત્યાં ઇન્સ્યુલિન પંપ હોય, તો તે ગોઠવી શકાય છે જેથી યોગ્ય સમયે તે ઇન્સ્યુલિનનો પસંદ કરેલો ભાગ આપે.
હાયપરગ્લાયકેમિઆની અસરોની રોકથામ
 હમણાં શું કરી શકાય? છેવટે, એક નાનો પગથિયું પણ લાંબી મુસાફરીની શરૂઆત છે.
હમણાં શું કરી શકાય? છેવટે, એક નાનો પગથિયું પણ લાંબી મુસાફરીની શરૂઆત છે.
પહેલા તમારે એવા કારણોને દૂર કરવાની જરૂર છે જે ખાંડમાં વધારો કરે છે, કારણ કે નહીં, જો ગ્લાયસીમિયા સામાન્ય ન કરવામાં આવે તો ખૂબ જ આધુનિક દવા પણ ગૂંચવણોથી છુટકારો મેળવશે નહીં.
કોઈપણ ગૂંચવણમાં વળતરનો કહેવાતો મુદ્દો હોય છે, જ્યારે કંઈપણ મદદ કરતું નથી, ત્યારે પણ 100% ગ્લાયકેમિક નિયંત્રણ. આવા કિસ્સાઓમાં, કોઈએ રોગના વિકાસને ઓછામાં ઓછા ઘટાડવાનો પ્રયત્ન કરવો આવશ્યક છે. જ્યારે બધું નષ્ટ થાય છે ત્યારે ખાંડને કેવી રીતે નિયંત્રિત કરવી?
કાર્બોહાઈડ્રેટ ઘટાડવા અને ભોજનની આવર્તન વધારવા માટે આહાર અને આહારની સમીક્ષા કરો. પિરસવાનું કદ ઘટાડવું આવશ્યક છે.
પ્રકાર 2 રોગવાળા ડાયાબિટીઝના દર્દીઓએ વજન ઓછું કરવા વિશે ગંભીરતાથી વિચારવું જોઈએ. જ્યારે કોષ ચરબીવાળા કેપ્સ્યુલમાં હોય છે, તેના રીસેપ્ટર્સ ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલ નથી. પ્રકાર 1 રોગવાળા ડાયાબિટીસના દર્દીઓમાં મેદસ્વીપણાનો સામનો કરવો પડતો નથી, ખાંડમાં અચાનક ટીપાં ન આવે તે માટે ઇન્સ્યુલિનવાળા કાર્બોહાઇડ્રેટ્સની ભરપાઈ કેવી રીતે કરવી તે શીખવું તેમના માટે મહત્વપૂર્ણ છે.
તમારે તમારી દૈનિક નિત્યક્રમની યોજના કરવી જોઈએ જેથી અઠવાડિયામાં ઓછામાં ઓછી 4-5 વાર એક કલાક સક્રિય ચાલ અને અન્ય શારીરિક પ્રવૃત્તિઓ માટે ફાળવવામાં આવે. તમારે એક કલાક માટે અધ્યયન કરવાની જરૂર છે, અને અદ્યતન - બે માટે.
સ્નાયુબદ્ધ પ્રવૃત્તિ સ્થિર હોવી જોઈએ નહીં, પરંતુ ગતિશીલ હોવી જોઈએ: આ કિસ્સામાં બગીચાને નીંદવું એ કોઈ વિકલ્પ નથી. વ્યાયામને એરોબિક પસંદ કરવો જોઈએ, જેથી શરીરને પૂરતા પ્રમાણમાં ઓક્સિજન મળે અને ગ્લુકોઝ બળી જાય.
પર્યાપ્ત હાર્ટ રેટ (સબમxક્સિમલના 60%) વિના, આવું થતું નથી. હાર્ટ રેટની ગણતરી સરળ રીતે કરવામાં આવે છે: 200 બાદબાકી. આ હેતુ માટે રમતોમાંથી યોગ્ય છે: સીડી ચડવું, ઉત્સાહી ચાલવું અથવા દોડવું, યોગા, તરણ, ફૂટબ .લ, ટેનિસ.
આ કિસ્સામાં 1 લી પ્રકારના રોગવાળા ડાયાબિટીઝના દર્દીઓ વજન ઘટાડતા નથી, પરંતુ લિપિડ મેટાબોલિઝમને સામાન્ય બનાવતા હોય છે. આ પ્રકારના લોડ તેમના માટે પણ યોગ્ય છે.
યોગ્ય ઉપચાર અને અસરકારક માત્રા પસંદ કરવાનું મહત્વપૂર્ણ છે. જો ત્યાં કોઈ 100% ડાયાબિટીસ વળતર ન હોય તો, તમારી દવા અથવા તમારા ડ doctorક્ટરને બદલો.
વધારાની પદ્ધતિઓ તરીકે, વૈકલ્પિક દવા પણ વાપરી શકાય છે, પરંતુ ચોક્કસપણે વધારાની તરીકે. ચેપ અને ઈજાને ટાળવા માટે, લાગણીઓને કાબૂમાં રાખવી પણ જરૂરી છે.
 ગ્લુકોમીટરથી તમારા ખાંડના સૂચકાંકોનું વ્યવસ્થિત રીતે નિરીક્ષણ કરવું અને તેને ડાયરીમાં રેકોર્ડ કરવું મહત્વપૂર્ણ છે. "હવે મને સામાન્ય લાગે છે" અથવા "વધુ ખાંડ હોવાને કારણે હું વધારે અસ્વસ્થ થઉં નહીં" જેવા બહાનું સ્વીકાર્ય નથી. વધુ વખત માપન, ગ્લાયકેટેડ હિમોગ્લોબિનના મૂલ્યો ઓછા હોય છે, અને વિકલાંગતા અને અકાળ મૃત્યુને ગૂંચવણોથી બચાવવા માટે આ એક ગંભીર દલીલ છે.
ગ્લુકોમીટરથી તમારા ખાંડના સૂચકાંકોનું વ્યવસ્થિત રીતે નિરીક્ષણ કરવું અને તેને ડાયરીમાં રેકોર્ડ કરવું મહત્વપૂર્ણ છે. "હવે મને સામાન્ય લાગે છે" અથવા "વધુ ખાંડ હોવાને કારણે હું વધારે અસ્વસ્થ થઉં નહીં" જેવા બહાનું સ્વીકાર્ય નથી. વધુ વખત માપન, ગ્લાયકેટેડ હિમોગ્લોબિનના મૂલ્યો ઓછા હોય છે, અને વિકલાંગતા અને અકાળ મૃત્યુને ગૂંચવણોથી બચાવવા માટે આ એક ગંભીર દલીલ છે.
આંકડા અનુસાર, પ્રકાર 1 ડાયાબિટીસ સાથે, દિવસના 8 માપ ગ્લાયકેટેડ હિમોગ્લોબિનના 6.5% પ્રદાન કરે છે. પ્રકાર 2 ડાયાબિટીઝ માટે, જ્યારે સંપૂર્ણ ગ્લાયકેમિક પ્રોફાઇલનું મૂલ્યાંકન કરવામાં આવે ત્યારે, "પરીક્ષણના દિવસો" ઉપયોગી છે: સવારે ભૂખ્યા ખાંડ, ભોજન પહેલાં, અને દરેક ભોજન પછીના 2 કલાક, સૂવાનો સમય પહેલાં અને રાત્રે sleepંઘની મધ્યમાં (2-3 કલાક).
આ શરૂઆત માટે છે, પરંતુ સામાન્ય રીતે, જોખમ જૂથના પ્રત્યેક પ્રતિનિધિ, ખાસ કરીને જો ખાંડ 27 એમએમઓએલ / એલ હોય, તો સમયસર રીતે સારવાર માટે, ડાયાબિટીઝની મુશ્કેલીઓનું નિદાન કરવા માટે, બધા અગ્રણી નિષ્ણાતો પાસેથી દર વર્ષે પરીક્ષા લેવી જરૂરી છે. અને છેલ્લે ક્યારે આવી શારીરિક તપાસ કરી હતી?
વિડિઓમાં હાઇપરગ્લાયકેમિઆની ગૂંચવણો વિશે વધુ વાંચો.