ડાયાબિટીક રેટિનોપેથી - આંખની કીકીના રેટિનાના જહાજોને નુકસાન. આ ડાયાબિટીઝની ગંભીર અને ઘણી વાર ગૂંચવણ છે, જે અંધત્વ તરફ દોરી શકે છે. ટાઇપ 1 ડાયાબિટીસવાળા 85% દર્દીઓમાં 20 વર્ષ કે તેથી વધુના અનુભવ સાથે દ્રષ્ટિની ગૂંચવણો જોવા મળે છે. જ્યારે મધ્યમ અને વૃદ્ધાવસ્થાના લોકોમાં ટાઇપ 2 ડાયાબિટીસની તપાસ થાય છે, તો પછી 50% થી વધુ કિસ્સાઓમાં, તેઓ આંખોમાં લોહી પહોંચાડતા વાહિનીઓને તરત જ નુકસાન શોધી કા .ે છે. ડાયાબિટીઝની ગૂંચવણો એ 20 થી 74 વર્ષની વયના પુખ્ત વયના લોકોમાં અંધત્વના નવા કેસોનું સૌથી સામાન્ય કારણ છે. જો કે, જો તમને આંખના રોગવિજ્ologistાની દ્વારા નિયમિતપણે તપાસ કરવામાં આવે છે અને ખંતથી સારવાર આપવામાં આવે છે, તો ઉચ્ચ સંભાવના સાથે તમે દ્રષ્ટિ જાળવી શકશો.
ડાયાબિટીક રેટિનોપેથી - તમારે જે જાણવાની જરૂર છે:
- દ્રષ્ટિમાં ડાયાબિટીઝની ગૂંચવણોના વિકાસના તબક્કા.
- પ્રોલીફરેટિવ રેટિનોપેથી: તે શું છે.
- નેત્ર ચિકિત્સક દ્વારા નિયમિત પરીક્ષાઓ.
- ડાયાબિટીક રેટિનોપેથી માટેની દવાઓ.
- રેટિનાનું લેસર ફોટોકોએગ્યુલેશન (કુર્ટેરાઇઝેશન).
- વિટ્રેક્ટોમી એ એક કાલ્પનિક શસ્ત્રક્રિયા છે.
લેખ વાંચો!
અંતમાં તબક્કામાં, રેટિનાની સમસ્યાઓ દ્રષ્ટિના સંપૂર્ણ નુકસાનની ધમકી આપે છે. તેથી, ફેલાયેલ ડાયાબિટીક રેટિનોપેથીના દર્દીઓમાં વારંવાર લેસર કોગ્યુલેશન સૂચવવામાં આવે છે. આ એવી સારવાર છે જે અંધત્વની શરૂઆતને લાંબા સમય સુધી વિલંબિત કરી શકે છે. ડાયાબિટીસના દર્દીઓમાં પણ મોટા ભાગના પ્રારંભિક તબક્કે રેટિનોપેથીના ચિન્હો હોય છે. આ સમયગાળા દરમિયાન, રોગ દ્રષ્ટિની ક્ષતિનું કારણ નથી અને માત્ર નેત્ર ચિકિત્સક દ્વારા તપાસ કરવામાં આવે છે.
હાલમાં, પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીઝના દર્દીઓનું આયુષ્ય વધી રહ્યું છે કારણ કે રક્તવાહિનીના રોગોને કારણે મૃત્યુદરમાં ઘટાડો થઈ રહ્યો છે. આનો અર્થ એ છે કે વધુ લોકોને ડાયાબિટીક રેટિનોપેથી વિકસિત કરવાનો સમય મળશે. આ ઉપરાંત, ડાયાબિટીઝની અન્ય મુશ્કેલીઓ, ખાસ કરીને ડાયાબિટીક પગ અને કિડની રોગ, સામાન્ય રીતે આંખની સમસ્યાઓ સાથે.
ડાયાબિટીઝ સાથે આંખની સમસ્યાઓના કારણો
ડાયાબિટીક રેટિનોપેથીના વિકાસ માટેની ચોક્કસ પદ્ધતિઓ હજી સ્થાપિત થઈ નથી. હાલમાં, વૈજ્ .ાનિકો વિવિધ કલ્પનાઓ શોધી રહ્યા છે. પરંતુ દર્દીઓ માટે, આ એટલું મહત્વનું નથી. મુખ્ય વસ્તુ એ છે કે જોખમ પરિબળો પહેલાથી જ ચોક્કસપણે જાણીતા છે, અને તમે તેને નિયંત્રણમાં લઈ શકો છો.
ડાયાબિટીઝથી આંખની સમસ્યાઓ થવાની સંભાવના ઝડપથી વધી જાય છે જો તમે:
- ક્રોનિકલી એલિવેટેડ રક્ત ગ્લુકોઝ;
- હાઈ બ્લડ પ્રેશર (હાયપરટેન્શન);
- ધૂમ્રપાન
- કિડની રોગ
- ગર્ભાવસ્થા
- આનુવંશિક વલણ;
- ડાયાબિટીક રેટિનોપેથીનું જોખમ વય સાથે વધે છે.
હાઈ બ્લડ સુગર અને હાયપરટેન્શન એ મુખ્ય જોખમ પરિબળો છે. તેઓ સૂચિમાંની અન્ય બધી ચીજો કરતાં ઘણા આગળ છે. દર્દી નિયંત્રિત કરી શકતા નથી તે સહિત, એટલે કે, તેમની આનુવંશિકતા, ડાયાબિટીસની ઉંમર અને અવધિ.

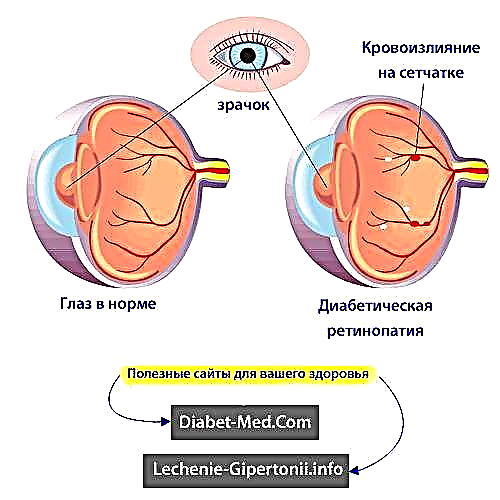
ડાયાબિટીક રેટિનોપેથી સાથે શું થાય છે તે નીચેની સમજી શકાય તેવી ભાષામાં સમજાવે છે. વિશેષજ્ sayો કહેશે કે આ ખૂબ સરળ અર્થઘટન છે, પરંતુ દર્દીઓ માટે તે પૂરતું છે. તેથી, લોહીમાં શર્કરા, હાઈપરટેન્શન અને ધૂમ્રપાનને લીધે જે નાના વાહિનીઓ દ્વારા આંખોમાં લોહી વહે છે તે નાશ પામે છે. ઓક્સિજન અને પોષક તત્વોનો ડિલિવરી બગડતો જાય છે. પરંતુ રેટિના શરીરના કોઈપણ પેશીઓ કરતાં વજનના એકમ દીઠ વધુ ઓક્સિજન અને ગ્લુકોઝ લે છે. તેથી, તે ખાસ કરીને રક્ત પુરવઠા માટે સંવેદનશીલ છે.
પેશીઓના ઓક્સિજન ભૂખમરાના જવાબમાં, આંખોમાં લોહીનો પ્રવાહ પુન restoreસ્થાપિત કરવા માટે શરીર નવી રુધિરકેશિકાઓ ઉગાડે છે. પ્રસાર એ નવી રુધિરકેશિકાઓનો ફેલાવો છે. ડાયાબિટીક રેટિનોપેથીનો પ્રારંભિક, બિન-ફેલાવનાર, તબક્કો એટલે કે આ પ્રક્રિયા હજી શરૂ થઈ નથી. આ સમયગાળા દરમિયાન, નાના રક્ત વાહિનીઓની દિવાલો માત્ર પતન થાય છે. આવા વિનાશને માઇક્રોએન્યુરિઝમ્સ કહેવામાં આવે છે. તેમની પાસેથી ક્યારેક લોહી અને પ્રવાહી રેટિનામાં વહે છે. રેટિનામાં ચેતા તંતુઓ ફૂગવાનું શરૂ કરી શકે છે અને રેટિનાના મધ્ય ભાગ (મcક્યુલા) માં પણ ફૂગવાનું શરૂ થઈ શકે છે. આને મcક્યુલર એડીમા તરીકે ઓળખવામાં આવે છે.
ડાયાબિટીક રેટિનોપેથીનો ઉત્તેજક તબક્કો - એટલે કે ક્ષતિગ્રસ્ત થયેલા લોકોને બદલવા માટે, નવી જહાજોનો ફેલાવો શરૂ થયો છે. રેટિનામાં અસામાન્ય રુધિરવાહિનીઓ ઉગે છે, અને કેટલીકવાર ન્યુટ્રિઅસ શરીરમાં પણ નવી જહાજો વિકસી શકે છે - પારદર્શક જેલી જેવો પદાર્થ જે આંખના કેન્દ્રમાં ભરે છે. કમનસીબે, નવી જહાજો કે જે ઉગે છે તે કાર્યાત્મક રીતે હલકી ગુણવત્તાવાળા હોય છે. તેમની દિવાલો ખૂબ નાજુક હોય છે, અને આને કારણે, હેમરેજિસ ઘણી વાર થાય છે. લોહીના ગંઠાવાનું એકઠું થાય છે, તંતુમય પેશી સ્વરૂપો, એટલે કે હેમરેજિસના ક્ષેત્રમાં ડાઘ.
રેટિના આંખની પાછળ ખેંચાઈ અને અલગ કરી શકે છે, જેને રેટિના રિજેક્શન કહેવામાં આવે છે. જો નવી રક્ત વાહિનીઓ આંખમાંથી પ્રવાહીના સામાન્ય પ્રવાહમાં દખલ કરે છે, તો પછી આંખની કીકીમાં દબાણ વધી શકે છે. આ બદલામાં ઓપ્ટિક ચેતાને નુકસાન પહોંચાડે છે, જે તમારી આંખોથી મગજમાં છબીઓ વહન કરે છે. ફક્ત આ તબક્કે દર્દીને અસ્પષ્ટ દ્રષ્ટિ, નબળી દ્રષ્ટિ, પદાર્થોનું વિકૃતિ, વગેરે વિશે ફરિયાદો છે.
જો તમે તમારા બ્લડ શુગરને ઓછું કરો છો, અને પછી તેને સામાન્ય રીતે જાળવી રાખો અને નિયંત્રણ કરો જેથી તમારું બ્લડ પ્રેશર 130/80 મીમી એચ.જી.થી વધી ન શકે. આર્ટ., પછી માત્ર રેટિનોપેથીનું જોખમ જ નહીં, પણ ડાયાબિટીઝની અન્ય તમામ ગૂંચવણો પણ ઓછી થાય છે. આ દર્દીઓને નિષ્ઠાપૂર્વક રોગનિવારક ઉપાયો કરવા માટે પ્રોત્સાહિત કરવું જોઈએ.
સ્ટેજ ડાયાબિટીક રેટિનોપેથી
ડાયાબિટીક રેટિનોપેથીના તબક્કાઓ કેવી રીતે અલગ પડે છે અને તેના લક્ષણો શા માટે થાય છે તે સમજવા માટે, તમારે થોડી સમજવાની જરૂર છે કે માનવ આંખ કયા ભાગોમાં શામેલ છે અને તે કેવી રીતે કાર્ય કરે છે.

તેથી, પ્રકાશની કિરણો આંખમાં પડે છે. તે પછી, તેઓ લેન્સમાં પ્રત્યાવર્તન કરે છે અને રેટિના પર ધ્યાન કેન્દ્રિત કરે છે. રેટિના એ આંખની આંતરિક અસ્તર છે જેમાં ફોટોરેસેપ્ટર કોષો હોય છે. આ કોષો પ્રકાશ કિરણોત્સર્ગને ચેતા આવેગમાં, તેમજ તેમની પ્રાથમિક પ્રક્રિયામાં રૂપાંતર પ્રદાન કરે છે. રેટિના પર, છબી એકત્રિત કરવામાં આવે છે અને ઓપ્ટિક ચેતા પર પ્રસારિત થાય છે, અને તેના દ્વારા મગજમાં.
લીલા અને રેટિના વચ્ચેનો પારદર્શક પદાર્થ કાંટાદાર પદાર્થ છે. આંખના સ્નાયુઓ આંખ સાથે જોડાયેલા હોય છે, જે તેની બધી ગતિવિધિઓને સુનિશ્ચિત કરે છે રેટિનામાં એક વિશિષ્ટ ક્ષેત્ર છે જેના પર લેન્સ પ્રકાશને કેન્દ્રિત કરે છે. તેને મેકુલા કહેવામાં આવે છે, અને ડાયાબિટીસ રેટિનોપેથીની ચર્ચા માટે આ ક્ષેત્ર ખાસ કરીને મહત્વપૂર્ણ છે.
ડાયાબિટીસ રેટિનોપેથીનું વર્ગીકરણ:
- પ્રારંભિક બિન-ફેલાવનાર મંચ;
- પૂર્વસૂચન;
- ફેલાયેલું;
- રેટિના (ટર્મિનલ) માં અંતિમ ફેરફારોનો તબક્કો.
ડાયાબિટીક રેટિનોપેથીમાં, રેટિનાને ખવડાવતા રુધિરવાહિનીઓ અસરગ્રસ્ત થાય છે. તેમાંના સૌથી નાના - રુધિરકેશિકાઓ - રોગના પ્રારંભિક તબક્કે, પ્રથમ પીડાય છે. તેમની દિવાલોની અભેદ્યતા વધે છે, હેમરેજ થાય છે. રેટિના એડીમા વિકસે છે.
પ્રિપ્રિલિએટિવ સ્ટેજ પર, રેટિનામાં વધુ ફેરફારો છે. ઓપ્થાલોલોજિસ્ટ દ્વારા તપાસવામાં આવે ત્યારે, મલ્ટીપલ હેમરેજિસ, પ્રવાહી સંચય, ઇસ્કેમિક ઝોનનાં નિશાન હોય છે, એટલે કે, જેમાં રક્ત પરિભ્રમણ નબળું છે અને તેઓ "ભૂખ્યા" અને "ગૂંગળામણ" છે. પહેલેથી જ આ સમયે, પ્રક્રિયા મcક્યુલાના ક્ષેત્રને કબજે કરે છે, અને દર્દી દ્રશ્ય ઉગ્રતામાં ઘટાડો થવાની ફરિયાદ કરવાનું શરૂ કરે છે.
ડાયાબિટીક રેટિનોપેથીનો ફેલાયેલ તબક્કો - એટલે કે નવી રક્ત વાહિનીઓ વધવા માંડી છે, જે ક્ષતિગ્રસ્ત છે તેને બદલવાનો પ્રયાસ કરે છે. કોષોની વૃદ્ધિ દ્વારા પેશીનું પ્રસાર એ પ્રસાર છે. રક્ત વાહિનીઓ, ખાસ કરીને, વિટ્રેયસ શરીરમાં વધે છે. દુર્ભાગ્યે, નવા રચાયેલા વાસણો ખૂબ નાજુક હોય છે, અને તેમાંથી હેમરેજિસ ઘણી વાર થાય છે.

છેલ્લા તબક્કામાં, દ્રષ્ટિ ઘણીવાર કાંટાદાર હેમરેજિસને અવરોધિત કરે છે. વધુ અને વધુ રક્ત ગંઠાઈ જાય છે, અને તેમના કારણે રેટિના ખેંચાય છે, અસ્વીકાર સુધી (એક્સ્ફોલિયેશન). દ્રષ્ટિનું સંપૂર્ણ નુકસાન ત્યારે થાય છે જ્યારે લેન્સ લાંબા સમય સુધી મcક્યુલા પર પ્રકાશ કેન્દ્રિત કરી શકશે નહીં.
ડાયાબિટીઝ દ્રષ્ટિની સમસ્યાઓ માટેના લક્ષણો અને સ્ક્રીનીંગ
ડાયાબિટીક રેટિનોપેથીના લક્ષણો એ દ્રશ્ય ઉગ્રતામાં ઘટાડો અથવા તેના સંપૂર્ણ નુકસાન છે. તેઓ ત્યારે જ ઉદ્દભવે છે જ્યારે પ્રક્રિયા પહેલાથી ખૂબ જ આગળ વધી ગઈ હોય. પરંતુ જલ્દીથી તમે સારવાર શરૂ કરો છો, દ્રષ્ટિ જાળવવી તે વધુ લાંબી શક્ય હશે. તેથી, ડાયાબિટીઝ સાથે, દર વર્ષે ઓછામાં ઓછું 1 વખત, અને પ્રાધાન્ય 6 મહિનામાં 1 વખત, નેત્રરોગવિજ્ .ાની સાથે પરીક્ષણ કરવું ખૂબ જ મહત્વપૂર્ણ છે.
તે વધુ સારું છે કે ડાયાબિટીક રેટિનોપેથીના નિદાન અને સારવારનો અનુભવ ધરાવતો નેત્ર ચિકિત્સક તમારી સાથે કાર્ય કરે. ડાયાબિટીસના દર્દીઓ માટે આવા તબીબી કેન્દ્રોમાં આવા ડોકટરોની શોધ કરવી જોઇએ.
ડાયાબિટીઝના દર્દી માટે ઓપ્થાલ્મોલોજિસ્ટ પરીક્ષણ અલ્ગોરિધમનો:
- પોપચા અને આંખની કીકી પરીક્ષણ કરો.
- વિઝિઓમેટ્રી કરો.
- ઇન્ટ્રાઓક્યુલર પ્રેશરનું સ્તર તપાસો - તે દર વર્ષે 1 વખત ડાયાબિટીઝની અવધિ 10 વર્ષ કે તેથી વધુ દર્દીઓમાં નક્કી કરવામાં આવે છે.
- અગ્રવર્તી આંખની બાયોમિક્રોસ્કોપી.

જો ઇન્ટ્રાઓક્યુલર પ્રેશરનું સ્તર મંજૂરી આપે છે, તો પછી વિદ્યાર્થીના વિસ્તરણ પછી વધારાના અભ્યાસ કરવા જોઈએ:
- સ્લિટ લેમ્પનો ઉપયોગ કરીને લેન્સ અને વિટ્રેઅસ વિનોદની બાયોમિક્રોસ્કોપી.
- વિપરીત અને સીધી નેત્ર નેત્રદર્શક નકશા - ક્રમશ all બધા મેરીડિઅન્સમાં, કેન્દ્રથી આત્યંતિક પરિઘ સુધી.
- Icપ્ટિક ડિસ્ક અને મcક્યુલર પ્રદેશની સંપૂર્ણ પરીક્ષા.
- થ્રી મિરર ગોલ્ડમ leન લેન્સનો ઉપયોગ કરીને કાપવામાં આવેલા દીવોનો ઉપયોગ કરીને કાટમાળાના શરીર અને રેટિનાની પરીક્ષા.
- માનક ફંડસ કેમેરા અથવા નોન-માયડ્રિઆટીક કેમેરાનો ઉપયોગ કરીને ફંડસની ફોટોગ્રાફિંગ.
- પ્રાપ્ત ડેટા રેકોર્ડ કરો અને તેને ઇલેક્ટ્રોનિક રીતે આર્કાઇવ કરો.
ડાયાબિટીક રેટિનોપેથીના નિદાન માટેની સૌથી સંવેદનશીલ પદ્ધતિઓ છે સ્ટીરિયોસ્કોપિક ફંડસ ફોટોગ્રાફી અને ફ્લોરોસિન એન્જીયોગ્રાફી.
ડાયાબિટીક રેટિનોપેથી સારવાર
ડાયાબિટીક રેટિનોપેથીની સારવારના ક્ષેત્રમાં આપણે સમાચારોને નજીકથી અનુસરીએ છીએ. નવી સારવાર વિશેની માહિતી દરરોજ દેખાઈ શકે છે. અગત્યના સમાચારને હમણાં જાણવા માગો છો? અમારા ઇ-મેલ ન્યૂઝલેટર માટે સાઇન અપ કરો.
નિદાન અને સારવારના તબક્કો:
| ઘટનાઓ | કોણ કરે છે |
|---|---|
| દ્રષ્ટિની સમસ્યાઓનું જોખમ મૂલ્યાંકન, નેત્ર ચિકિત્સકની સલાહની નિમણૂક | એન્ડોક્રિનોલોજિસ્ટ, ડાયાબetટોલોજિસ્ટ |
| ઓપ્થેમિક પરીક્ષાની ફરજિયાત પદ્ધતિઓ | નેત્રવિજ્ .ાની |
| દર્દીમાં ડાયાબિટીસ રેટિનોપેથીના તબક્કાના નિર્ધારણ | નેત્રવિજ્ .ાની |
| વિશિષ્ટ સારવારની પદ્ધતિઓની પસંદગી | નેત્રવિજ્ .ાની |
ડાયાબિટીક રેટિનોપેથીની સારવારમાં નીચેની પ્રવૃત્તિઓ શામેલ છે:
- રેટિનાનું લેસર કોગ્યુલેશન (કterટરિએશન).
- આંખના પોલાણમાં ઇન્જેક્શન - એન્ટિ-વીઇજીએફ (વેસ્ક્યુલર એન્ડોથેલિયલ ગ્રોથ ફેક્ટર) દવાઓનો પરિચય - એન્ડોથેલિયલ વેસ્ક્યુલર વૃદ્ધિ પરિબળના અવરોધકો. આ એક દવા છે જેને રાનીબીઝુમબ કહેવામાં આવે છે. આ પદ્ધતિનો ઉપયોગ 2012 માં થવાનું શરૂ થયું, જ્યારે પરીક્ષણો પૂર્ણ થયા હતા જેણે દવાની અસરકારકતા સાબિત કરી હતી. નેત્ર ચિકિત્સક આ ઇન્જેક્શનને રેટિનાના લેસર કોગ્યુલેશન સાથે અથવા અલગથી લખી શકે છે.
- એન્ડોલેસરકોગ્યુલેશન સાથેના વિટ્રેટોમી - જો ઉપર સૂચિબદ્ધ પદ્ધતિઓ નબળી રીતે મદદ કરશે.
મહત્વપૂર્ણ! આજે, અભ્યાસોએ ખાતરીપૂર્વક સાબિત કર્યું છે કે એન્ટીoxકિસડન્ટો, ઉત્સેચકો અને વિટામિન્સની જેમ જ “વેસ્ક્યુલર” દવાઓનો કોઈ ઉપયોગ નથી. કેવિટન, ટ્રેન્ટલ, ડાઇસિનોન જેવી તૈયારીઓ હવે આગ્રહણીય નથી. તેઓ ફક્ત આડઅસરોનું જોખમ વધારે છે, અને ડાયાબિટીઝમાં આંખોની સમસ્યાઓ પર હકારાત્મક અસર નથી કરતા.
લેસર ફોટોકોએગ્યુલેશન અને વિટ્રેક્ટોમી
નવી રક્ત વાહિનીઓના વિકાસને રોકવા માટે લેસર ફોટોકોએગ્યુલેશન એ રેટિનાનું લક્ષ્યાંકિત “કુર્ટેરાઇઝેશન” છે. ડાયાબિટીક રેટિનોપેથી માટે આ એક અસરકારક સારવાર છે. જો લેસર કોગ્યુલેશન સમયસર અને યોગ્ય રીતે હાથ ધરવામાં આવે છે, તો પછી આ પ્રક્રિયા પૂર્વવર્ધક સમયે 80-85% કેસોમાં અને રેટિનોપેથીના પ્રસારિત તબક્કે 50-55% કેસોમાં સ્થિર થઈ શકે છે.
લેસર કોગ્યુલેશનના પ્રભાવ હેઠળ, રેટિનાની "વધારાની" રક્ત વાહિનીઓ ગરમ થાય છે, અને તેમાં લોહી જમા થાય છે. ત્યારબાદ, ઉપચાર કરાયેલા વાસણો તંતુમય પેશીથી વધુ પડતાં ઉગાડવામાં આવે છે. આ ઉપચાર પદ્ધતિ ડાયાબિટીક રેટિનોપેથીના અંતિમ તબક્કામાં દર્દીઓના 60% દર્દીઓમાં 10-12 વર્ષ સુધી દ્રષ્ટિની જાળવણી કરવાની મંજૂરી આપે છે. દર્દીએ આ પધ્ધતિની વિગતવાર તેના નેત્ર ચિકિત્સક સાથે ચર્ચા કરવી જોઈએ.

ઓપ્થાલમિક લેસર ફોટોકોએગ્યુલેટર
પ્રારંભિક લેસર કોગ્યુલેશન પછી, નેત્ર ચિકિત્સક દ્વારા અનુગામી પરીક્ષાઓ કરવી ખૂબ જ મહત્વપૂર્ણ છે અને, જો જરૂરી હોય તો, વધારાના લેસર એક્સપોઝર સત્રો. ડ doctorક્ટર સામાન્ય રીતે 1 મહિના પછી પ્રથમ પરીક્ષા સૂચવે છે, અને ત્યારબાદની પરીક્ષા દર 1-3 મહિનામાં દર્દીના વ્યક્તિગત સંકેતોને આધારે સૂચવે છે.
એવી અપેક્ષા કરી શકાય છે કે લેસર કોગ્યુલેશન પછી, દર્દીની દ્રષ્ટિ થોડી નબળી પડી જશે, તેના ક્ષેત્રનું કદ ઘટશે, અને રાત્રિ દ્રષ્ટિ વધુ ખરાબ થશે. પછી પરિસ્થિતિ લાંબા સમય સુધી સ્થિર થાય છે. જો કે, એક ગૂંચવણ શક્ય છે - વિટ્રેસ શરીરમાં વારંવાર રક્તસ્રાવ, જે સંપૂર્ણપણે નકામું થઈ શકે છે.
આ કિસ્સામાં, દર્દીને વિટ્રોક્ટોમી સૂચવવામાં આવી શકે છે. આ એક ઓપરેશન છે જે સામાન્ય એનેસ્થેસીયા હેઠળ કરવામાં આવે છે. તે રેટિનાના અસ્થિબંધનને કાપવા, કાલ્પનિક શરીરને દૂર કરવા અને તેને જંતુરહિત સોલ્યુશનથી બદલીને સમાવે છે. જો રેટિનાલ અસ્વીકાર થાય છે, તો પછી તે તેની જગ્યાએ પરત આવે છે. વિટ્રિયસ હેમરેજિસ પછી ઉભા થયેલા ગંઠાવાનું પણ દૂર કરવામાં આવે છે. વિટ્રેક્ટોમી પછી, 80-90% દર્દીઓમાં દ્રષ્ટિ પુન isસ્થાપિત થાય છે. પરંતુ જો ત્યાં રેટિના અસ્વીકાર હોત, તો સફળતાની સંભાવના ઓછી છે. તે અસ્વીકારની અવધિ પર આધારિત છે અને સરેરાશ 50-60%.
જો દર્દીએ હિમોગ્લોબિન> 10% ગ્લાયકેટ કર્યો હોય અને પ્રિપ્રોલિફેરેટિવ અથવા પ્રસૂતિશીલ ડાયાબિટીક રેટિનોપેથીનું નિદાન થાય છે, તો પછી રક્ત ખાંડને અંકુશમાં લેવાના પ્રયત્નોથી શું પરિણામ આવશે તેની રાહ જોયા વિના, લેસર કોગ્યુલેશન તરત જ સૂચવવામાં આવે છે. કારણ કે અદ્યતન કેસોમાં અંધત્વનું જોખમ ખૂબ વધારે છે. આવા દર્દીઓમાં, ખાંડ ધીમે ધીમે ઓછી થવી જોઈએ અને લેસર કોગ્યુલેશન સંપૂર્ણ રીતે કરવામાં આવે તે પછી જ.
વિટ્રેક્ટોમી માટે સંકેતો:
- સઘન વિટ્રેસ હેમરેજ, જે 4-6 મહિનાથી વધુ સમય સુધી ઉકેલે નહીં.
- ટ્રેક્શન રેટિના ટુકડી.
- કાકડાવાળા શરીરમાં તંતુમય ફેરફારોની શોધ કરો.
ડાયાબિટીક રેટિનોપેથી: તારણો
ડાયાબિટીક રેટિનોપેથીની સારવારના લક્ષ્ય સાથે, હવે કોઈ પણ વેસ્ક્યુલર દવા લેવાનો કોઈ અર્થ નથી. સૌથી અસરકારક પદ્ધતિ રક્ત ખાંડ ઘટાડવી અને તેના સામાન્ય મૂલ્યોને નિશ્ચિતપણે જાળવી રાખવી છે. આ પ્રાપ્ત કરવાની શ્રેષ્ઠ રીત એ છે કે ઓછા કાર્બોહાઇડ્રેટ ખાઓ, પ્રોટીન અને કુદરતી આરોગ્યપ્રદ ચરબીવાળા ખોરાક પર ધ્યાન કેન્દ્રિત કરો.
અમે તમારા ધ્યાન લેખોને ભલામણ કરીએ છીએ:
- રક્ત ખાંડ ઘટાડવાની અને તેને સામાન્ય રાખવાની શ્રેષ્ઠ રીત;
- ઇન્સ્યુલિન અને કાર્બોહાઇડ્રેટ: તમને જે સત્ય ખબર હોવી જોઈએ.
અમે આશા રાખીએ છીએ કે આ ડાયાબિટીક રેટિનોપેથી પેજ દર્દીઓ માટે મદદરૂપ થઈ રહ્યું છે. મુખ્ય વસ્તુ નિયમિતપણે નેત્ર ચિકિત્સકની મુલાકાત લેવી છે. શ્યામ રૂમમાં વિદ્યાર્થીના વિસ્તરણ સાથે, તેમજ ઇન્ટ્રાઓક્યુલર દબાણને માપવા સાથે ફંડસની પરીક્ષા કરવી જરૂરી છે.
ડાયાબિટીસના દર્દી સાથે તમને કેટલી વાર આંખની ચિકિત્સકની મુલાકાત લેવાની જરૂર છે?
| સ્ટેજ ડાયાબિટીક રેટિનોપેથી | નેત્રવિજ્mાની પરીક્ષાની આવર્તન |
|---|---|
| ના | દર વર્ષે ઓછામાં ઓછું 1 સમય |
| બિન-વ્યાપક | વર્ષમાં ઓછામાં ઓછા 2 વખત |
| મ maક્યુલોપેથી (મcક્યુલર જખમ) સાથેના બિન-ફેલાવનાર | સંકેતો અનુસાર, પરંતુ વર્ષમાં ઓછામાં ઓછા 3 વખત |
| પૂર્વનિર્ધારણ | વર્ષમાં 3-4 વખત |
| પ્રોલીફરેટિવ | સંકેતો અનુસાર, પરંતુ વર્ષમાં 4 વખતથી ઓછા નહીં |
| ટર્મિનલ | સંકેતો અનુસાર |
ડાયાબિટીઝ સાથે દ્રષ્ટિને સાચવવી એ વાસ્તવિક છે!
બ્લડ પ્રેશર મોનિટર ખરીદવાની ખાતરી કરો અને તમારા બ્લડ પ્રેશરને અઠવાડિયામાં એકવાર, સાંજે ધ્યાનમાં લો. જો તમારી પાસે વધારો થયો છે - અનુભવી ડ normalક્ટરની સલાહ લો કે તેને કેવી રીતે સામાન્ય બનાવવું.અમારી પાસે એક વિગતવાર અને ઉપયોગી લેખ છે, "ડાયાબિટીઝમાં હાયપરટેન્શન." જો હાઈ બ્લડ પ્રેશરની સારવાર કરવામાં આવતી નથી, તો પછી દ્રષ્ટિની સમસ્યાઓ ફક્ત ખૂણાની આસપાસ હોય છે ... અને હાર્ટ એટેક અથવા સ્ટ્રોક પહેલા પણ થઈ શકે છે.