ડાયાબિટીઝ મેલીટસ એ એક ખતરનાક રોગ છે, જેની સાથે વારંવાર સહવર્તી રોગો પણ હોય છે. આમાં ડાયાબિટીક એન્જીયોપથી શામેલ છે. તેના પ્રકારને ધ્યાનમાં લીધા વિના, દર્દી ગંભીર ગૂંચવણો અનુભવી શકે છે. તેથી, સમયસર સમસ્યાને ઓળખવી અને સારવાર શરૂ કરવી મહત્વપૂર્ણ છે. પરંતુ આ માટે પ્રશ્નનો જવાબ આપવો જરૂરી છે - ડાયાબિટીક એન્જીયોપથી: તે શું છે, તે કેવી રીતે પ્રગટ થાય છે, અને તેની સાથે કેવી રીતે વ્યવહાર કરવો?
રોગનો સાર, તેના વિકાસના કારણો અને જોખમના પરિબળો
ગ્લુકોઝ ચયાપચય ઉત્પાદનો રક્ત પ્રોટીન અને શરીરના પેશીઓમાં ગર્ભિત છે. શરીરમાં ગ્લુકોઝના વધેલા સ્તર સાથે, ડાયાબિટીઝથી પીડાતા લોકોની લાક્ષણિકતા, આવા પદાર્થોનું પ્રમાણ વધે છે. પરિણામે, શરીરના પેશીઓ તેમની અગાઉની સામાન્ય રચના ગુમાવવાનું શરૂ કરે છે. વ્યક્તિની વેસ્ક્યુલર સિસ્ટમ સૌથી વધુ પીડાય છે, કારણ કે વાહિનીઓની દિવાલો હાયપરગ્લાયકેમિઆ પ્રત્યે ખૂબ સંવેદનશીલ હોય છે.
નીચલા હાથપગના ડાયાબિટીક એન્જીયોપથી સાથે, પગમાં સ્થિત જહાજોની રચના બદલાઇ જાય છે. તેમની દિવાલોની સ્થિતિસ્થાપકતામાં ઘટાડો થાય છે, તે વધુ ગા. બને છે. પરિણામે, વેસ્ક્યુલર લ્યુમેન ઓછું થાય છે. કેટલાક કિસ્સાઓમાં, ધમનીઓનું ભરાવું થાય છે. આ બધા ફેરફારોને લીધે, નીચલા હાથપગમાં લોહીનો પુરવઠો બગડે છે. મોટે ભાગે, સમાન પરિસ્થિતિ પગને અસર કરે છે, પગના સૌથી દૂરના ભાગો.
રક્ત પરિભ્રમણમાં ઉલ્લંઘન ઓક્સિજન ભૂખમરો તરફ દોરી જાય છે, જેના કારણે નીચલા હાથપગ લાંબા સમય સુધી તેમના કાર્યોને સંપૂર્ણ રીતે કરી શકતા નથી.
આ ત્વચામાં ટ્રોફિક ફેરફારો તરફ દોરી જાય છે, નેક્રોસિસનો દેખાવ, ગેંગ્રેન. બદલી ન શકાય તેવા પરિવર્તનને લીધે, હંમેશા અંગૂઠા, આખા પગ અથવા આત્યંતિક કેસોમાં આખા અંગને કાપવા જરૂરી છે. ડાયાબિટીક એન્જીયોપથી રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણમાં શામેલ છે, એમબીકે 10 માટે તેનો કોડ E10.5 અને E11.5 છે.
કયા જહાજોને અસર થાય છે તેના આધારે રોગના બે સ્વરૂપો અલગ પડે છે:
- માઇક્રોએજિઓપેથી - રોગના આ સ્વરૂપ સાથે, નાના જહાજો (એટલે કે, રુધિરકેશિકાઓ) અસરગ્રસ્ત છે;
- મેક્રોએગ્નિઓપેથી - તે મોટા જહાજોનું વિરૂપતા છે (આપણે નસો અને ધમનીઓ વિશે વાત કરી રહ્યા છીએ).
એન્જીયોપથીનો વિકાસ લાંબા સમય સુધી ડાયાબિટીસ મેલીટસ સાથે થાય છે. સામાન્ય રીતે, આ પ્રકારની મુશ્કેલીઓ દસથી પંદર વર્ષોથી આ રોગથી પીડાતા લોકોમાં જોવા મળે છે. જો કે પગમાં સિત્તેર ટકા કિસ્સાઓમાં નુકસાન થાય છે, તો અન્ય અવયવોમાં સ્થિત જહાજો વિકૃત થઈ શકે છે. આ આંખો, યકૃત, હૃદય, મગજને લાગુ પડે છે.
ડાયાબિટીઝવાળા લોકોમાં એન્જીયોપેથી ફક્ત જોવા મળે છે. તદુપરાંત, આ કિસ્સામાં તેનો પ્રકાર મહત્વપૂર્ણ નથી. રોગના વિકાસનું મુખ્ય અને એકમાત્ર કારણ લોહીમાં ગ્લુકોઝનું લાંબા સમય સુધી એલિવેટેડ સ્તર છે. સ્વાભાવિક છે કે, બધા ડાયાબિટીઝના જોખમોમાં છે. પરંતુ કેટલાક પરિબળો છે જે વાહિનીઓની એન્જીયોપેથી વિકસાવવાની શક્યતામાં વધારો કરે છે. તેમાંના છે:
- બ્લડ સુગર સ્તર. તે જેટલું ;ંચું છે, રોગ વધુ ઝડપથી અને વધુ મુશ્કેલ થાય છે;
- ડાયાબિટીસ સમયગાળો. એન્જીયોપેથીનો વિકાસ એ સીધી રીતે સંબંધિત છે કે લોહીમાં એલિવેટેડ ગ્લુકોઝનું સ્તર કેટલું લાંબું રાખવામાં આવે છે, તેથી વ્યક્તિને ડાયાબિટીસ વધારે છે, રોગ થવાની શક્યતા વધારે છે;
- હાયપરટેન્શન લોહીના માઇક્રોસિરક્યુલેશન પર તેની નકારાત્મક અસરને કારણે તે જોખમનું પરિબળ છે;
- સ્થૂળતા વધારે વજન વહાણોમાં પરિવર્તનની પ્રગતિને અસર કરે છે, તેમને વેગ આપે છે;
- તમાકુનો ઉપયોગ. મોટા જહાજોમાં ધૂમ્રપાનને કારણે, એથરોસ્ક્લેરોટિક તકતીઓ જમા થાય છે, રુધિરકેશિકાઓ સંકુચિત હોય છે;
- નીચલા અંગો પર વધુ પડતો / અપૂરતો ભાર. શારીરિક પ્રવૃત્તિનો અભાવ, તેમજ ખૂબ જ શારીરિક શ્રમ, રોગના માર્ગને વધારે છે;
- લોહીના કોગ્યુલેશનમાં વધારો. વિપરીત રક્ત વાહિનીઓને અસર કરે છે, તેમનામાં થતાં ડાયાબિટીસ ફેરફારોને વેગ આપે છે.
રોગના લક્ષણો
નીચલા હાથપગના ડાયાબિટીક એન્જીયોપથીના લક્ષણો તેના પર આધાર રાખે છે કે કયા વાહિનીઓ અસરગ્રસ્ત છે અને રોગની અવધિ. માઇક્રો અને મેક્રોગ્નિઓપેથીનો કોર્સ સામાન્ય રીતે કેટલાક તબક્કામાં વહેંચાયેલો છે. દરેક તબક્કામાં જહાજોમાં પરિવર્તનના ચોક્કસ સ્તર અને તે પોતાને પ્રગટ થતાં લક્ષણો દ્વારા વર્ગીકૃત કરવામાં આવે છે.
માઇક્રોએંજીયોપથીના છ ડિગ્રી અલગ પડે છે:
- શૂન્ય ડિગ્રી તે લક્ષણોની સંપૂર્ણ ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. આ સંદર્ભે, વિકાસના આ તબક્કે રોગની ઓળખ કરવી મુશ્કેલ છે, કારણ કે દર્દીઓ ભાગ્યે જ ડ doctorક્ટરની સલાહ લે છે. પરંતુ નિરીક્ષણ દરમિયાન, નિષ્ણાત શરૂ થયેલા ફેરફારોની નોંધ લઈ શકે છે;
- પ્રથમ ડિગ્રી. રોગના પ્રથમ સંકેતો આ તબક્કે દેખાય છે. તેઓ પગની ત્વચાની છાયામાં ફેરફાર (તે નિસ્તેજ થાય છે), નાના અલ્સરનો દેખાવ (તેમની આસપાસની ત્વચાની બળતરા સાથે નથી અને તીવ્ર પીડા પેદા કરતા નથી) ધરાવે છે;
- બીજી ડિગ્રી. અલ્સર deepંડા થાય છે. તેઓ સ્નાયુઓના પેશીઓ અને હાડકાંને અસર કરી શકે છે. પીડા પ્રગટ થાય છે;
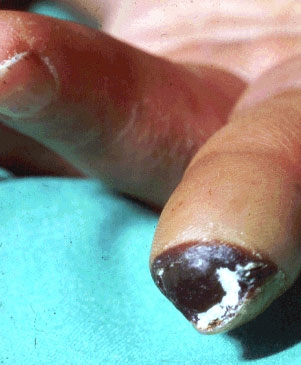
- ત્રીજી ડિગ્રી. અલ્સરની સાઇટ્સ મૃત્યુ પામે છે (નેક્રોસિસ દેખાય છે, તે રચનાના તળિયે અને તેની ધાર સુધી ફેલાય છે). અલ્સરની આસપાસની ત્વચા લાલ થઈ જાય છે, સોજો દેખાય છે. કેટલાક કિસ્સાઓમાં, દર્દીઓમાં teસ્ટિઓમેલિટીસ (હાડકાની પેશીઓ સોજો આવે છે) વિકસે છે. ફોલ્લીઓ અને કળણ પણ શક્ય છે;
- ચોથી ડિગ્રી. તે અલ્સર (અંગૂઠા અથવા તેની શરૂઆત પર) ની બહાર નેક્રોસિસ ફેલાવાની લાક્ષણિકતા છે;
- પાંચમી ડિગ્રી. નેક્રોસિસનું એક આત્યંતિક સ્વરૂપ. તે આખા પગ સુધી લંબાય છે. આ કિસ્સામાં, તેને બચાવવાનું અશક્ય છે. આ તબક્કે, દર્દી કાપવામાં આવે છે.
મેક્રોએંગિઓપથીના ચાર તબક્કાઓ અલગ પાડવામાં આવે છે:
- પ્રથમ તબક્કો. મેક્રોએંજીયોપથીના પ્રથમ તબક્કે, પગની અંગૂઠાની નખ અને સુન્નતાની જાડાઈ જોવા મળે છે. શારીરિક શ્રમ સાથે, પગમાં થાકની લાગણી ઝડપથી ઉત્પન્ન થાય છે. Sleepંઘ પછીની પ્રથમ હિલચાલમાં અવરોધ આવે છે. એક "તૂટક તૂટક વલણ" પ્રગટ થાય છે (દર પાંચસોથી હજાર મીટર) આ ઉપરાંત, હાથપગના વધતા પરસેવોમાં પણ આ રોગ પોતાને મેનીફેસ્ટ કરે છે. પગ સરળતાથી સ્થિર;
- 2 એ સ્ટેજ. દર્દીઓ સમયાંતરે સુન્ન થઈ જાય છે, પગ ઠંડું પડે છે પણ ગરમ મોસમમાં પણ અનુભવાય છે. હાથપગ પર ચામડીનું બ્લેંચિંગ જોવા મળે છે, પરસેવો વધે છે. "તૂટક તૂટક વલણ" દર બે સો થી પાંચસો મીટર દેખાય છે;
- 2 બી સ્ટેજ. ઉપરોક્ત બધા લક્ષણો યથાવત છે, પરંતુ પચાસથી બે સો મીટર પછી લંગડા દેખાય છે;
- 3 એ સ્ટેજ પહેલેથી જ પ્રગટ થતાં લક્ષણોમાં, પીડા ઉમેરવામાં આવે છે, જે રાતની શરૂઆત સાથે તીવ્ર બને છે. પગમાં ખેંચાણ ઘણીવાર થાય છે. ત્વચામાં સળગતી ઉત્તેજના છે, જે શુષ્ક અને ફ્લેકી બને છે. જ્યારે દર્દી સૂઈ જાય ત્યારે પગ નિસ્તેજ બને છે. "પલટાવતું વલણ" દર પચાસ મીટર પછી થાય છે;
- 3 બી સ્ટેજ પીડા સંવેદના કાયમી બને છે. પગની સોજો જોવા મળે છે. નેક્રોસિસવાળા અલ્સર દેખાય છે;
- ચોથો તબક્કો. રોગનો છેલ્લો તબક્કો. નેક્રોસિસ આંગળીઓ સુધી વિસ્તરિત થાય છે, કેટલીક વખત આખા પગ સુધી, જેના કારણે અંગોની પેશીઓ મરી જાય છે. આને કારણે, શરીરમાં ચેપ વિકસી શકે છે, તેની સાથે સામાન્ય નબળાઇ અને દર્દીના શરીરના તાપમાનમાં વધારો થાય છે.
વ્યક્તિગત સ્વચ્છતાના નિયમોનું પાલન ન કરવા અને રોગના નિયંત્રણમાં નિયંત્રણના અભાવના કિસ્સામાં, એન્જીયોપેથીને કારણે રચાયેલી ગંદકી અલ્સરમાં પ્રવેશ કરશે, જે ચેપ પ્રક્રિયા છે.
જો ચેપ તાજેતરમાં બન્યો છે, અને હજી સુધી વિકસિત થવાનો સમય નથી, તો તમે એન્ટિસેપ્ટિક્સની મદદથી પરિસ્થિતિને સુધારી શકો છો. પગના પેશીઓના મોટા નેક્રોસિસ સાથે, અંગ કાપી નાખવો પડશે.
અંગોના વાસણોમાં થતી વિનાશક પ્રક્રિયાઓ ઉલટાવી શકાતી નથી. દર્દીનો સંપૂર્ણ ઇલાજ પણ અશક્ય છે. એકમાત્ર વસ્તુ જે આધુનિક દવા કરી શકે છે તે એન્જિયોપેથીના વિકાસને ધીમું કરવાનું છે. પરંતુ આ માટે, સમયસર આ રોગની શોધ કરવી આવશ્યક છે, જે તેના વિકાસના પ્રારંભિક તબક્કામાં સ્પષ્ટ રીતે દર્શાવવામાં આવેલા લક્ષણોની ગેરહાજરી દ્વારા અવરોધાય છે.
ડાયગ્નોસ્ટિક્સ
સચોટ નિદાન કરવા માટે, નિષ્ણાતને નિદાન કરવું પડશે. તે દર્દીની ફરિયાદો સાંભળશે અને તેની તપાસ કરશે. આ ઉપરાંત, લોહી અને પેશાબમાં ગ્લુકોઝનું સ્તર નક્કી કરવું જરૂરી રહેશે. આ માટે, વિશેષ વિશ્લેષણ કરવામાં આવે છે. તમારે વિશેષ સંશોધન કરવાની પણ જરૂર રહેશે:
- નીચલા હાથપગના ડોપ્લેરોગ્રાફી, એટલે કે, અલ્ટ્રાસાઉન્ડ પરીક્ષા. આ પદ્ધતિનો ઉપયોગ કરીને, તમે લોહીના પ્રવાહની ગતિ નક્કી કરી શકો છો અને તે બિંદુઓ શોધી શકો છો કે જેનાથી તે ધીમું પડે છે. ડોપ્લેરોગ્રાફી તમને નસોની સ્થિતિ નક્કી કરવા માટે પણ પરવાનગી આપે છે. જો દર્દીને ગેંગ્રેન, ટ્રોફિક અલ્સર હોય તો આવી જ પરીક્ષા જરૂરી રીતે હાથ ધરવામાં આવે છે;
- નીચલા હાથપગની આર્ટિઓગ્રાફી. પદ્ધતિનો સાર એ જહાજોમાં વિશેષ પદાર્થનું વહીવટ છે, જે માર્ગ દ્વારા વાહિનીઓ દ્વારા એક્સ-રે દ્વારા નિરીક્ષણ કરવામાં આવે છે. આમ, તમે શોધી શકો છો કે કયા વાહણોને નુકસાન થયું છે;
ઉપરોક્ત બધા ઉપરાંત, નિષ્ણાત પગમાં સ્થિત જહાજો અને ઘૂંટણની નીચે અને જાંઘ પર સ્થિત ધમનીઓ પર ધબકારા અને દબાણનું માપન કરશે.
રોગની સારવાર
સારવારનો આધાર એ સામાન્ય સ્તરે બ્લડ સુગર લેવલને જાળવી રાખવાનો છે.
લોહીમાં ગ્લુકોઝની માત્રા ઘટાડે છે અને ઇન્સ્યુલિનના પ્રકાશનને ઉત્તેજીત કરે છે તે વિશેષ દવાઓ લઈને આ પ્રાપ્ત થાય છે. ડાયાબિટીઝની સારવાર ડ doctorક્ટરની દેખરેખ હેઠળ કરવામાં આવે છે. આ ઉપરાંત, પેશાબ અને લોહીમાં ગ્લુકોઝના સ્તરનું સતત નિરીક્ષણ મહત્વપૂર્ણ છે. ગ્લુકોઝ ઘટાડતી દવાઓમાં, નીચેનાને ઓળખી શકાય છે:
- ગ્લિબેનક્લેમાઇડ. ઇન્સ્યુલિનના પ્રકાશનને અનુકૂળ અસર કરે છે. વહીવટના પ્રથમ દિવસે, દવાની એક ટેબ્લેટ લો. આગળ, ડોઝ પહેલા બે, પછી ત્રણ ગોળીઓમાં વધારી દેવામાં આવે છે. લેવામાં આવેલી માત્રા ખાંડના સ્તર પર આધારિત છે;
- "ડાયસ્ટાબોલ". તે ગ્લુકોઝ બનતા પહેલા કાર્બોહાઇડ્રેટ્સના ભંગાણને ઉત્તેજિત કરે છે, જેના કારણે બ્લડ સુગરનું સ્તર સામાન્ય સ્તર પર જાળવવામાં આવે છે. દિવસમાં ત્રણ વખત દવા લેવામાં આવે છે, એક સમયે એક ટેબ્લેટ (50 મિલિગ્રામ). ડ્રગની શરૂઆત પછી એક મહિના પછી ડોઝ એડજસ્ટમેન્ટ હાથ ધરવામાં આવે છે;
- અમરિલ. ઇન્સ્યુલિન સ્ત્રાવને અસર કરે છે. દૈનિક ઇન્ટેક 1 ટેબ્લેટ (એક મિલિગ્રામ) છે. દર બે અઠવાડિયામાં, ડોઝ વધારવામાં આવે છે (દરેક વખતે એક મિલિગ્રામ દ્વારા)
જો દર્દીને ડાયાબિટીક મેક્રોએંગોપથી છે, તો એજન્ટો સૂચવવામાં આવે છે જે કોલેસ્ટરોલના સ્તરને અસર કરે છે. તેમાંના છે:
- તોરવકાર્ડ. કોલેસ્ટરોલ સંશ્લેષણને દબાવવા ઉપરાંત, તે રક્ત વાહિનીઓનો પ્રતિકાર વધારે છે. દવાની પ્રારંભિક દૈનિક માત્રા દસ મિલિગ્રામ છે. સરેરાશ ડોઝ વીસ મિલિગ્રામ છે. કેટલાક કિસ્સાઓમાં, તેને ચાલીસ મિલિગ્રામ સુધી વધારી શકાય છે;
- ઝોકોર. કોલેસ્ટરોલને અસર કરે છે. ડોઝ એ પાછલા કિસ્સામાં જેવો જ છે. દવા સાંજે લેવામાં આવે છે;
- લોવાસ્ટરોલ. દવાનો ઉપયોગ યકૃતમાં કોલેસ્ટરોલની રચનાના દમન તરફ દોરી જાય છે, જે લોહીમાં તેનું સ્તર ઘટાડે છે. પ્રમાણભૂત માત્રા વીસ મિલિગ્રામ છે. જો જરૂરી હોય તો, તેને ચાલીસ મિલિગ્રામ સુધી વધારી શકાય છે. દિવસમાં એક વખત દવા લેવામાં આવે છે.
વધુમાં, દર્દીને એવી દવાઓ સૂચવવામાં આવી શકે છે કે જે લોહીને પાતળું કરે છે, રક્ત પરિભ્રમણમાં સુધારો કરે છે, મેટાબોલિક પ્રક્રિયાઓને સ્થિર કરે છે, પેઇનકિલર્સ અને ચેપ સામે એન્ટિબાયોટિક્સ. વિશિષ્ટ ઉપચારની પદ્ધતિ દર્દીની સ્થિતિ અને રોગના વિકાસના તબક્કે પર આધાર રાખે છે.
કેટલાક કિસ્સાઓમાં, શસ્ત્રક્રિયા જરૂરી હોઈ શકે છે. ઓપરેશન અહીં કરવામાં આવે છે:
- અસરગ્રસ્ત મોટા જહાજોને સંકુચિત કરવાના મર્યાદિત વિસ્તારોની હાજરી (બાયપાસ સર્જરી, થ્રોમ્બેક્ટોમી, એન્ડોવાસ્ક્યુલર હસ્તક્ષેપ);
- ધમનીઓને વ્યાપક નુકસાન, તેમની સંકુચિતતા (આ કિસ્સામાં, મેઠ માટે જવાબદાર નર્વ નોડ્સ દૂર કરવામાં આવે છે);
- પ્યુર્યુલન્ટ ઘાવ, કંદની, આંગળી નેક્રોસિસની હાજરી. શસ્ત્રક્રિયાનો હેતુ મૃત પેશીઓને દૂર કરવા, પ્યુર્યુલન્ટ પોલાણમાં ડ્રેનેજ છે. કેટલાક કિસ્સાઓમાં, આંગળીના અંગવિચ્છેદન કરવામાં આવે છે;
- ગેંગ્રેન શોધે છે. આ કિસ્સામાં, અંગવિચ્છેદન કરવામાં આવે છે. અસરગ્રસ્ત વિસ્તારને આધારે, અંગને જાંઘ, નીચલા પગ, આગળના પગના સ્તર પર દૂર કરવામાં આવે છે.
નિવારક પગલાં
નીચલા હાથપગના વાહિનીઓની ડાયાબિટીક એન્જીયોપથી જરૂરી નથી કે ગેંગ્રેનનો વિકાસ થાય છે અને અંગના આગળ કાપણી થાય છે. ડ doctorક્ટરની ભલામણોને આધિન અને સમયસર નિવારણ, ગેંગ્રેન દેખાશે નહીં. દરમિયાન, રોગના વિકાસના 5 વર્ષ પછી, રોગના સમયસર ઉપચારમાં શામેલ ન હોતા અને તેમની જીવનશૈલીમાં કોઈ ફેરફાર ન કરતા આશરે નેવું ટકા દર્દીઓમાં પગ નેક્રોસિસ થાય છે. દસ ટકા કેસોમાં, તે દર્દીના લોહી અને મૃત્યુના ચેપ તરફ દોરી જાય છે.
ડાયાબિટીક એન્જીયોપથીનું નિવારણ છે:
- ખાસ આહારનું પાલન, મીઠું, કાર્બોહાઈડ્રેટ્સ, લિપિડ્સના મર્યાદિત ઉપયોગમાં સમાવેશ;
- આરોગ્ય માટે હાનિકારક ટેવોનો ઇનકાર (તમાકુના ઉપયોગથી અને આલ્કોહોલિક પીણાથી બંને);
- યોગ્ય રીતે પસંદ કરેલી શારીરિક પ્રવૃત્તિઓ (કસરતોનો સમૂહ વિકસિત કરવામાં આવી રહ્યો છે જે ટાકીકાર્ડિયા, કંઠમાળ પેક્ટોરિસ અને અન્ય રોગોને વધારતો નથી);
- રોજ શેરીમાં ચાલે છે. પ્રાધાન્ય સ્વચ્છ હવાવાળા વિસ્તારોમાં. દરેક ચાલવાની અવધિ ઓછામાં ઓછી 40 મિનિટ હોવી જોઈએ;
- વજન સુધારણા (જાડાપણું માટે);
- કોલેસ્ટરોલ અને બ્લડ સુગરનું સતત નિરીક્ષણ, તેમજ બ્લડ પ્રેશરનું નિરીક્ષણ;
- તણાવ ટાળવું;
- મલ્ટિવિટામિન તૈયારીઓ કે જે શરીરને મજબૂત બનાવે છે.
અગાઉ જણાવ્યું તેમ, રોગનો ઉપચાર કરવો અશક્ય છે. પરંતુ નિવારક પગલાઓની મદદથી તેની આગળની પ્રગતિ ટાળી શકાય છે.
આમ, ડાયાબિટીક એન્જીયોપથી વેસ્ક્યુલર દિવાલોની સ્થિતિસ્થાપકતામાં ઘટાડો અને ધમની લ્યુમેનમાં ઘટાડો તરફ દોરી જાય છે. આને કારણે, સામાન્ય રક્ત પ્રવાહ વિક્ષેપિત થાય છે, જે અસરગ્રસ્ત અંગોની કાર્યક્ષમતા ઘટાડે છે. આ રોગ ફક્ત ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે વિચિત્ર છે. રોગના લક્ષણો ક્ષતિગ્રસ્ત જહાજો અને રોગના વિકાસની હદ પર આધારિત છે.
જો રોગના ચિહ્નો મળી આવે છે, તો ડ doctorક્ટરની સલાહ લો. તે નિદાન કરશે અને શ્રેષ્ઠ ઉપચારની પસંદગી કરશે. જો તમે ઉપચાર શરૂ કરશો નહીં, તો ગૂંચવણો આવી શકે છે જે અંગવિચ્છેદન અથવા મૃત્યુ તરફ દોરી જાય છે.