પ્રથમ પ્રકારના ડાયાબિટીસ ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના સ્વયંપ્રતિરક્ષાના વિનાશની પૃષ્ઠભૂમિ સામે વિકસે છે. તે હંમેશાં બાળકો અને યુવાન લોકોમાં વિકાસ પામે છે, તીવ્ર શરૂઆત છે અને ઇન્સ્યુલિન વહીવટ વિના રક્ત ખાંડમાં ઝડપથી વધારો થઈ શકે છે.
ડાયાબિટીસનો બીજો પ્રકાર વધુ પડતા વજનવાળા વૃદ્ધ લોકોમાં વધુ વખત જોવા મળે છે, તે લક્ષણોની ધીમી પ્રગતિ દ્વારા વર્ગીકૃત થયેલ છે, કારણ કે ઇન્સ્યુલિન લોહીના પ્રવાહમાં પ્રવેશ કરે છે, પરંતુ યકૃત, સ્નાયુ અને ચરબીયુક્ત પેશીઓ તેના પ્રત્યે સંવેદનશીલ બની જાય છે.
ડાયાબિટીઝના બે પ્રકારનાં મુખ્ય લક્ષણ એ હાયપરગ્લાયકેમિઆ છે, તેની તીવ્રતાની ડિગ્રીનો ઉપયોગ રોગની ભરપાઈ, જટિલતાઓના જોખમને લગતા પૂર્વસૂચન અને રુધિરાભિસરણ અને નર્વસ સિસ્ટમ પર થતી અસરોના આકારણી માટે થાય છે.
રક્ત ખાંડ વધારો
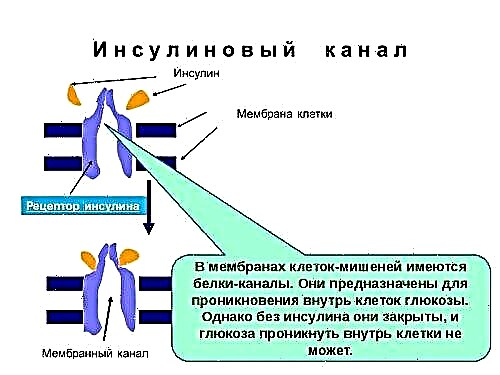
 સામાન્ય રીતે, ઇન્સ્યુલિન કોષમાં ગ્લુકોઝના પ્રવાહને નિયંત્રિત કરે છે. લોહીમાં તેની સામગ્રીમાં વધારા સાથે, સ્વાદુપિંડ હોર્મોનનું સ્ત્રાવ વધારે છે અને ગ્લાયસીમિયાનું સ્તર 3.3--5. mm એમએમઓએલ / એલ પર પાછું આવે છે. આ શ્રેણી ર્જાસભર સામગ્રીવાળા કોષોને પ્રદાન કરે છે અને વેસ્ક્યુલર દિવાલ પર ઝેરી અસર નથી કરતી.
સામાન્ય રીતે, ઇન્સ્યુલિન કોષમાં ગ્લુકોઝના પ્રવાહને નિયંત્રિત કરે છે. લોહીમાં તેની સામગ્રીમાં વધારા સાથે, સ્વાદુપિંડ હોર્મોનનું સ્ત્રાવ વધારે છે અને ગ્લાયસીમિયાનું સ્તર 3.3--5. mm એમએમઓએલ / એલ પર પાછું આવે છે. આ શ્રેણી ર્જાસભર સામગ્રીવાળા કોષોને પ્રદાન કરે છે અને વેસ્ક્યુલર દિવાલ પર ઝેરી અસર નથી કરતી.
ખાધા પછી, ખાંડનું સ્તર 7-8 એમએમઓએલ / એલ સુધી વધી શકે છે, પરંતુ 1.5-2 કલાક પછી, ગ્લુકોઝ કોષોમાં પ્રવેશ કરે છે અને તેનું સ્તર ઘટે છે. ડાયાબિટીઝ મેલિટસમાં, ઇન્સ્યુલિન ઓછી માત્રામાં લોહીમાં પ્રવેશ કરે છે અથવા સંપૂર્ણપણે ગેરહાજર હોય છે.
આ પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલિટસનું લક્ષણ છે, અને પ્રકાર 2 એ સંબંધિત ઇન્સ્યુલિનની ઉણપ સાથે છે, કારણ કે તેની ક્રિયા સામે પ્રતિકાર વિકસે છે. તેથી, ડાયાબિટીઝ મેલિટસ માટે, લાક્ષણિક નિશાની એ 7.8 એમએમઓએલ / એલ કરતા વધુના ઉપવાસ ગ્લુકોઝમાં વધારો છે, અને ખાધા પછી તે 11.1 એમએમઓએલ / એલ હોઈ શકે છે.
આ રોગના લક્ષણો એ હકીકત સાથે સંકળાયેલા છે કે ગ્લાયસીમિયા સાથે 10 એમએમઓએલ / એલ ઉપર, ગ્લુકોઝ રેનલ થ્રેશોલ્ડ પર કાબુ મેળવે છે અને પેશાબ સાથે શરીરમાંથી બહાર નીકળવાનું શરૂ કરે છે. તે જ સમયે, તે મોટા પ્રમાણમાં પ્રવાહીને આકર્ષિત કરે છે, જેનાથી નિર્જલીકરણ થાય છે. આમ, ગ્લુકોઝની અભાવ અને પાણીની અછત હોવાના કારણે કોષોમાં ભૂખમરો વધે છે.
ડાયાબિટીસના લાક્ષણિક ચિહ્નો:
તરસ વધી.
- પેશાબની માત્રામાં વધારો, વારંવાર પેશાબ કરવો.
- સતત ભૂખ.
- સામાન્ય નબળાઇ.
- વજન ઘટાડવું.
- ખંજવાળ અને શુષ્ક ત્વચા.
- ઓછી રોગપ્રતિકારક સંરક્ષણ.
જો રક્ત ખાંડમાં સતત વધારો કરવામાં આવે છે, તો પછી સમય જતાં, ગ્લુકોઝ વાહિનીની દિવાલનો નાશ કરવાનું શરૂ કરે છે, જે એન્જીયોપેથીનું કારણ બને છે, જે નાના અને મોટા વાહિનીઓમાં લોહીના પ્રવાહને નબળા તરફ દોરી જાય છે. ચેતા તંતુઓમાં વાહકતા નબળી છે.
આ રોગની જટિલતાઓને પોલિનેરોપેથી, રેટિનોપેથી, ડાયાબિટીક નેફ્રોપથી, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ પ્રગતિના સ્વરૂપમાં થાય છે. વેસ્ક્યુલર ડિસઓર્ડર હૃદય સ્નાયુઓ, મગજ અને બ્લડ પ્રેશરમાં ઇસ્કેમિયાનું કારણ બને છે. આ બધા રોગવિજ્ .ાનવિષયક ફેરફારો ઘણા વર્ષોથી એક દાયકા સુધી ધીરે ધીરે વિકસે છે.
ગ્લાયસીમિયામાં તીવ્ર વધારો તીવ્ર ગૂંચવણો તરફ દોરી જાય છે. જો રક્ત ખાંડ 21 એમએમઓએલ / એલ અને higherંચી હોય, તો પછી પૂર્વસંવેદનશીલ સ્થિતિ આવી શકે છે, જે કીટોસિડોટિક અથવા હાઈપર્રોસ્મોલર ડાયાબિટીક કોમામાં ફેરવાય છે.
જો સારવાર ન કરવામાં આવે તો તે જીવલેણ બની શકે છે.
ડાયાબિટીઝના વિઘટનના કારણો
 હાયપરગ્લાયકેમિઆની ડિગ્રીના વર્ગીકરણ અનુસાર, 16 એમએમઓએલ / એલથી ઉપરના સૂચકો રોગના ગંભીર અભ્યાસક્રમનો સંદર્ભ આપે છે, જેના માટે ડાયાબિટીઝની ગૂંચવણો વિકસાવવાનું ઉચ્ચ જોખમ છે. હાયપરગ્લાયકેમિક કોમા ખાસ કરીને વૃદ્ધો માટે જોખમી છે, કારણ કે તે ઝડપથી મગજમાં બદલાતા ફેરફારો તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિઆની ડિગ્રીના વર્ગીકરણ અનુસાર, 16 એમએમઓએલ / એલથી ઉપરના સૂચકો રોગના ગંભીર અભ્યાસક્રમનો સંદર્ભ આપે છે, જેના માટે ડાયાબિટીઝની ગૂંચવણો વિકસાવવાનું ઉચ્ચ જોખમ છે. હાયપરગ્લાયકેમિક કોમા ખાસ કરીને વૃદ્ધો માટે જોખમી છે, કારણ કે તે ઝડપથી મગજમાં બદલાતા ફેરફારો તરફ દોરી જાય છે.
તેમની ઘટના ચેપી રોગો, વેસ્ક્યુલર આપત્તિઓ - હાર્ટ એટેક અથવા સ્ટ્રોક, મોટી માત્રામાં આલ્કોહોલિક પીણા, ઇજાઓ અને આંતરસ્ત્રાવીય દવાઓનો વપરાશ સાથે જોડાણ સાથે સંકળાયેલી છે. ખાંડ 21 એમએમઓએલ / એલ આહારના ઉલ્લંઘન, ઇન્સ્યુલિનની અયોગ્ય માત્રા અથવા ખાંડ ઘટાડવાની ગોળીઓ સાથે થઈ શકે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસ પ્રથમ કેટોસિડોટિક કોમા સાથે દેખાઈ શકે છે, આ જટિલતા કિશોરાવસ્થામાં વધુ જોવા મળે છે, કેટલીક વખત તે માનસિક સમસ્યાઓ, વજન વધારવા અથવા હાયપોગ્લાયકેમિક હુમલાનો ભય, ઇન્સ્યુલિનના ઇન્જેક્શનનો અનધિકૃત સમાપ્તિ, હોર્મોનની માત્રાને સમાયોજિત કર્યા વિના શારીરિક પ્રવૃત્તિમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે.
ડાયાબિટીક કોમાના વિકાસની પદ્ધતિ નીચેના પરિબળોની ક્રિયા સાથે સંકળાયેલ છે:
- ઇન્સ્યુલિનની ઉણપ.
- કોર્ટિસોલ, ગ્લુકોગન, એડ્રેનાલિનનું પ્રકાશનમાં વધારો.
- યકૃતમાં ગ્લુકોઝના ઉત્પાદનમાં વધારો.
- લોહીના પ્રવાહમાંથી ગ્લુકોઝની પેશીઓનું પ્રમાણ ઘટાડવું.
- બ્લડ સુગરમાં વધારો.
ડાયાબિટીક કેટોએસિડોસિસમાં, ચરબી ડેપોમાંથી મુક્ત ફેટી એસિડ્સ મુક્ત થાય છે અને યકૃતમાં કીટોન શરીરમાં ઓક્સિડાઇઝ્ડ થાય છે. આ તેમના લોહીની માત્રામાં વૃદ્ધિનું કારણ બને છે, જે એસિડ બાજુની પ્રતિક્રિયામાં ફેરફાર તરફ દોરી જાય છે, મેટાબોલિક એસિડિસિસ રચાય છે.
જો ઇન્સ્યુલિન ઉચ્ચ હાયપરગ્લાયકેમિઆને ઘટાડવા માટે પૂરતું નથી, પરંતુ તે ચરબીના ભંગાણ અને કેટોનેસની રચનાને દબાવશે, તો પછી એક હાયપરosસ્મોલેર રાજ્ય થાય છે.
આ ક્લિનિકલ ચિત્ર પ્રકાર 2 ડાયાબિટીસ માટે લાક્ષણિક છે.
તીવ્ર વિઘટનના સંકેતો
 હાયપરસ્મોલર કોમાનો વિકાસ ઘણા દિવસો અથવા તો અઠવાડિયામાં થઈ શકે છે, અને ટાઇપ 1 ડાયાબિટીસમાં કેટટોસિડોસિસ કેટલીકવાર દરરોજ થાય છે. આ બંને ગૂંચવણો પોલિરીઆ, તરસ, ભૂખ, વજન ઘટાડવું, નિર્જલીકરણ, તીવ્ર નબળાઇ, દબાણમાં ઘટાડો અને ચેતનાના ઘટાડામાં ધીમે ધીમે વધારો સાથે છે.
હાયપરસ્મોલર કોમાનો વિકાસ ઘણા દિવસો અથવા તો અઠવાડિયામાં થઈ શકે છે, અને ટાઇપ 1 ડાયાબિટીસમાં કેટટોસિડોસિસ કેટલીકવાર દરરોજ થાય છે. આ બંને ગૂંચવણો પોલિરીઆ, તરસ, ભૂખ, વજન ઘટાડવું, નિર્જલીકરણ, તીવ્ર નબળાઇ, દબાણમાં ઘટાડો અને ચેતનાના ઘટાડામાં ધીમે ધીમે વધારો સાથે છે.
કેટોએસિડોસિસ સાથે, ક્લિનિકલ ચિત્ર પેટમાં દુખાવો, nબકા અને omલટી, શ્વાસ બહાર કા airતી હવામાં એસિટોનની ગંધ, ઘોંઘાટીયા શ્વાસ દ્વારા પૂરક છે. હાયપરosસ્મોલર કોમા તીવ્ર સેરેબ્રોવાસ્ક્યુલર અકસ્માતના વિકાસ જેવા ન્યુરોલોજીકલ લક્ષણોમાં વધારો તરફ દોરી જાય છે: અસ્પષ્ટ ભાષણ, હલનચલનની મર્યાદા અને હાથપગમાં પ્રતિક્રિયા, આંચકી.
જો ચેપી રોગની પૃષ્ઠભૂમિ સામે કોમા થાય છે, તો ડાયાબિટીઝનું તાપમાન સામાન્ય સંખ્યામાં ઘટે છે. આવા કિસ્સાઓમાં હાયપોથર્મિયા એ એક બિનતરફેણકારી પૂર્વસૂચન સંકેત છે, કારણ કે તે મેટાબોલિક પ્રક્રિયાઓના violationંડા ઉલ્લંઘનને સૂચવે છે.
પ્રયોગશાળા પરીક્ષણોનો ઉપયોગ કરીને નિદાન આવા વિચલનો બતાવે છે:
- કેટોએસિડોસિસ: લ્યુકોસાઇટોસિસ, ગ્લુકોસુરિયા, પેશાબ અને લોહીમાં એસિટોન, લોહીનું ઇલેક્ટ્રોલાઇટ થોડું બદલાઈ ગયું છે, લોહીની પ્રતિક્રિયા એસિડિક છે.
- હાયપરosસ્મોલેર સ્ટેટ: હાઈપરગ્લાયકેમિઆની degreeંચી ડિગ્રી, લોહી અને પેશાબમાં કોઈ કીટોન શરીર નથી, એસિડ-બેઝ રાજ્ય સામાન્ય છે, હાયપરનેટ્રેમિયા.
આ ઉપરાંત, ઇલેક્ટ્રોકાર્ડિયોગ્રાફી, બ્લડ પ્રેશરનું નિરીક્ષણ, એક એક્સ-રે પરીક્ષા, જો સૂચવવામાં આવે તો સૂચવવામાં આવે છે.
કોમા હાયપરગ્લાયકેમિક શરતોની સારવાર
 બ્લડ સુગર 21 કેમ છે અને આવા કિસ્સાઓમાં શું કરવું તે કારણ ફક્ત એક નિષ્ણાત જ નક્કી કરી શકે છે. તેથી, તમારે તાત્કાલિક હોસ્પિટલમાં દાખલ થવા માટે એમ્બ્યુલન્સનો સંપર્ક કરવો જરૂરી છે. આવા દર્દીઓની સારવાર સઘન સંભાળ એકમમાં કરવામાં આવે છે.
બ્લડ સુગર 21 કેમ છે અને આવા કિસ્સાઓમાં શું કરવું તે કારણ ફક્ત એક નિષ્ણાત જ નક્કી કરી શકે છે. તેથી, તમારે તાત્કાલિક હોસ્પિટલમાં દાખલ થવા માટે એમ્બ્યુલન્સનો સંપર્ક કરવો જરૂરી છે. આવા દર્દીઓની સારવાર સઘન સંભાળ એકમમાં કરવામાં આવે છે.
ગંભીર હૃદયની નિષ્ફળતાના સંકેતોની ગેરહાજરીમાં, ફરતા લોહીના જથ્થાને પુનર્સ્થાપિત કરવા પ્રવાહીની રજૂઆત નિદાનના પ્રથમ મિનિટથી કરવામાં આવે છે. ડ્રોપર માટે, સોડિયમ ક્લોરાઇડનો શારીરિક દ્રાવણનો ઉપયોગ કલાકના 1 લિટરના દરે થાય છે.
જો દર્દીએ રેનલ અથવા કાર્ડિયાક કાર્યને નબળી પાડ્યો હોય, તો પછી પ્રેરણા ધીમી હોય છે. પ્રથમ દિવસ દરમિયાન, દર્દીના શરીરના વજનના 1 કિલો દીઠ 100-200 મિલીનું સંચાલન કરવું જરૂરી છે.
ઉચ્ચ હાયપરગ્લાયકેમિઆ માટે ઇન્સ્યુલિન ઉપચારના નિયમો:
- નસમાં વહીવટ, ધીમે ધીમે ધીમે ધીમે સંક્રમણ સાથે - સબક્યુટેનીયસ.
- ટૂંકા અભિનયની આનુવંશિક રીતે એન્જીનીયર દવાઓનો ઉપયોગ થાય છે.
- માત્રા ઓછી છે, હાયપરગ્લાયકેમિઆમાં ઘટાડો એ કલાકમાં 5 એમએમઓએલ / એલ કરતા વધારે નથી.
- ઇન્સ્યુલિન લોહીમાં પોટેશિયમના નિયંત્રણ હેઠળ સંચાલિત થાય છે, તેનો ઘટાડો માન્ય નથી.
- ટાઇપ 2 ડાયાબિટીઝમાં ગ્લાયસીમિયા સ્થિર થયા પછી પણ, હોસ્પિટલમાં ઇન્સ્યુલિન ઉપચાર ચાલુ રાખવામાં આવે છે.
ઇન્સ્યુલિન અને ખારાની રજૂઆત સાથે, દર્દીઓમાં પોટેશિયમ ધરાવતા ઉકેલો સૂચવવામાં આવે છે, એન્ટિબાયોટિક ઉપચાર બેક્ટેરિયલ ચેપ અથવા શંકાસ્પદ પાયલોનેફ્રીટીસ, ચેપગ્રસ્ત અલ્સર (ડાયાબિટીક ફુટ સિંડ્રોમ), ન્યુમોનિયાની હાજરીમાં કરવામાં આવે છે. સહવર્તી રુધિરાભિસરણ વિકારો સાથે, વેસ્ક્યુલર તૈયારીઓ કરવાની ભલામણ કરવામાં આવે છે.
ડાયાબિટીક કોમાની ગૂંચવણોમાં લોહીમાં ગ્લુકોઝ અને પોટેશિયમના સ્તરમાં ઘટાડો શામેલ છે, ખાંડમાં તીવ્ર ઘટાડો સાથે, સેરેબ્રલ એડીમા વિકસી શકે છે.
ડાયાબિટીઝના વિઘટન નિવારણ
 કોમાના વિકાસને રોકવા માટે, હાયપરગ્લાયકેમિઆની સમયસર તપાસ અને ખાંડ ઘટાડવા માટે ઇન્સ્યુલિન અથવા ગોળીઓનું ડોઝ એડજસ્ટમેન્ટ કરવું જરૂરી છે. આહારમાં, કાર્બોહાઇડ્રેટ અને પ્રાણીની ચરબીની કુલ સામગ્રીને મર્યાદિત કરવી, પૂરતું શુદ્ધ પાણી પીવું, ચા અને કોફીનું સેવન ઘટાડવું, મૂત્રવર્ધક પદાર્થ.
કોમાના વિકાસને રોકવા માટે, હાયપરગ્લાયકેમિઆની સમયસર તપાસ અને ખાંડ ઘટાડવા માટે ઇન્સ્યુલિન અથવા ગોળીઓનું ડોઝ એડજસ્ટમેન્ટ કરવું જરૂરી છે. આહારમાં, કાર્બોહાઇડ્રેટ અને પ્રાણીની ચરબીની કુલ સામગ્રીને મર્યાદિત કરવી, પૂરતું શુદ્ધ પાણી પીવું, ચા અને કોફીનું સેવન ઘટાડવું, મૂત્રવર્ધક પદાર્થ.
પ્રકાર 1 ડાયાબિટીઝમાં, તે ધ્યાનમાં રાખવું આવશ્યક છે કે ઇન્સ્યુલિન પાછી ખેંચી શકાતી નથી અથવા તેનો વહીવટ કોઈપણ સંજોગોમાં અવગણવામાં આવે છે. ગોળીઓ લઈને બીજો પ્રકારનો રોગ અને અપૂરતા ડાયાબિટીસ વળતરવાળા દર્દીઓને વધારાના ઇન્સ્યુલિનની ભલામણ કરવામાં આવે છે.
ચેપી અથવા અન્ય સહવર્તી રોગમાં જોડાતી વખતે આ જરૂરી હોઈ શકે છે. ઇન્સ્યુલિનની માત્રા અને પ્રકાર ફક્ત રક્ત ખાંડની સતત દેખરેખ હેઠળ હાજરી આપતા ચિકિત્સક દ્વારા સૂચવવામાં આવે છે. ઉપચારના પ્રકારને નિર્ધારિત કરવા માટે, ગ્લાયસિમિક પ્રોફાઇલ, ગ્લાયકેટેડ હિમોગ્લોબિન અને લોહીના લિપિડ સ્પેક્ટ્રમનો અભ્યાસ કરવામાં આવે છે.
આ લેખમાં વિડીયોમાં વિઘટનશીલ ડાયાબિટીસ વિશેની માહિતી આપવામાં આવી છે.