ઇન્સ્યુલિન થેરેપી એ પ્રકાર 1 ડાયાબિટીસની અગ્રણી સારવાર છે જેમાં કાર્બોહાઇડ્રેટ ચયાપચયમાં નિષ્ફળતા આવે છે. પરંતુ કેટલીકવાર બીજી પ્રકારની બીમારી માટે સમાન સારવારનો ઉપયોગ કરવામાં આવે છે, જેમાં શરીરના કોષો ઇન્સ્યુલિન (એક હોર્મોન કે જે ગ્લુકોઝને intoર્જામાં રૂપાંતરિત કરવામાં મદદ કરે છે) સમજી શકતા નથી.
જ્યારે રોગ સડો સાથે ગંભીર હોય ત્યારે આ જરૂરી છે.
ઉપરાંત, ઇન્સ્યુલિનનો વહીવટ કેટલાક અન્ય કેસોમાં સૂચવવામાં આવે છે:
- ડાયાબિટીક કોમા;
- ખાંડ ઘટાડતી દવાઓનો ઉપયોગ માટે વિરોધાભાસી;
- એન્ટીગ્લાયકેમિક એજન્ટો લીધા પછી સકારાત્મક અસરનો અભાવ;
- ગંભીર ડાયાબિટીસ ગૂંચવણો.
ઇન્સ્યુલિન એ પ્રોટીન છે જે હંમેશાં શરીરમાં ઇન્જેક્ટ કરવામાં આવે છે. મૂળ દ્વારા, તે પ્રાણી અને માનવ હોઈ શકે છે. આ ઉપરાંત, વિવિધ અવધિ સાથે વિવિધ પ્રકારનાં હોર્મોન (વિજાતીય, હોમોલોગસ, સંયુક્ત) છે.
હોર્મોન થેરેપી દ્વારા ડાયાબિટીઝની સારવારમાં અમુક નિયમો અને યોગ્ય ડોઝની ગણતરીની જરૂર હોય છે. નહિંતર, ઇન્સ્યુલિન ઉપચારની વિવિધ ગૂંચવણો વિકસી શકે છે, જે પ્રત્યેક ડાયાબિટીસને જાણ હોવી જોઈએ.
હાઈપોગ્લાયકેમિઆ
ઓવરડોઝના કિસ્સામાં, કાર્બોહાઇડ્રેટ ખોરાકનો અભાવ અથવા ઈન્જેક્શન પછીના કેટલાક સમય પછી, બ્લડ સુગરનું સ્તર નોંધપાત્ર રીતે નીચે આવી શકે છે. પરિણામે, હાયપોગ્લાયકેમિક રાજ્ય વિકસે છે.
જો સતત પ્રકાશન એજન્ટનો ઉપયોગ કરવામાં આવે છે, તો જ્યારે પદાર્થની સાંદ્રતા મહત્તમ બને છે ત્યારે સમાન ગૂંચવણ થાય છે. ઉપરાંત, મજબૂત શારીરિક પ્રવૃત્તિ અથવા ભાવનાત્મક આંચકો પછી સુગરના સ્તરમાં ઘટાડો નોંધવામાં આવે છે.
તે નોંધનીય છે કે હાયપોગ્લાયકેમિઆના વિકાસમાં અગ્રણી સ્થાન ગ્લુકોઝની સાંદ્રતા નથી, પરંતુ તેના ઘટાડવાની દર છે. તેથી, ખાંડના સ્તરોમાં તીવ્ર ઘટાડો થવાની સામે ઘટાડોના પ્રથમ લક્ષણો 5.5 એમએમઓએલ / એલ થઈ શકે છે. ગ્લિસેમિયામાં ધીમી ઘટાડો સાથે, દર્દી પ્રમાણમાં સામાન્ય લાગે છે, જ્યારે ગ્લુકોઝ રીડિંગ્સ 2.78 એમએમઓએલ / એલ અથવા નીચી હોય છે.
હાયપોગ્લાયકેમિક રાજ્ય ઘણા લક્ષણો સાથે છે:
- તીવ્ર ભૂખ;
- હૃદય ધબકારા;
- અતિશય પરસેવો;
- અંગોનો કંપન.
ગૂંચવણોની પ્રગતિ સાથે, આંચકો દેખાય છે, દર્દી અપૂરતું થઈ જાય છે અને ચેતના ગુમાવી શકે છે.
જો ખાંડનું સ્તર ખૂબ ઓછું ઘટ્યું નથી, તો પછી આ સ્થિતિને સરળ રીતે દૂર કરવામાં આવે છે, જેમાં કાર્બોહાઇડ્રેટ ખોરાક (100 ગ્રામ મફિન, ખાંડના 3-4 ટુકડાઓ, મીઠી ચા) શામેલ હોય છે. જો સમય જતાં કોઈ સુધારણા ન થાય, તો દર્દીને સમાન પ્રમાણમાં મીઠાઈ ખાવાની જરૂર છે.
હાયપોગ્લાયકેમિક કોમાના વિકાસ સાથે, ગ્લુકોઝ સોલ્યુશનના 60 મિલી (40%) ના iv વહીવટ સૂચવવામાં આવે છે. મોટાભાગના કિસ્સાઓમાં, આ પછી, ડાયાબિટીસની સ્થિતિ સ્થિર થાય છે. જો આ ન થાય, તો પછી 10 મિનિટ પછી. તેને ફરીથી ગ્લુકોઝ અથવા ગ્લુકોગન (1 મિલી સબક્યુટ્યુએની) સાથે ઇન્જેક્ટ કરવામાં આવે છે.
હાઈપોગ્લાયસીમિયા એ એક ખૂબ જ જોખમી ડાયાબિટીસ ગૂંચવણ છે, કારણ કે તે મૃત્યુનું કારણ બની શકે છે. જોખમ એ છે કે હૃદય, મગજ અને રક્ત વાહિનીઓને નુકસાનવાળા વૃદ્ધ દર્દીઓ.
ખાંડમાં સતત ઘટાડો, ઉલટાવી શકાય તેવું માનસિક વિકારના દેખાવ તરફ દોરી શકે છે.
ઉપરાંત, દર્દીની બુદ્ધિ, મેમરી વધુ ખરાબ થાય છે અને રેટિનોપેથીનો વિકાસ થાય છે અથવા ખરાબ થાય છે.
ઇન્સ્યુલિન પ્રતિકાર
 ડાયાબિટીઝની સાથે, ઇન્સ્યુલિન પ્રત્યેની કોષોની સંવેદનશીલતા ઓછી થાય છે. કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઈ કરવા માટે, 100-200 પી.આઈ.સી.ઈ.એસ. હોર્મોન જરૂરી છે.
ડાયાબિટીઝની સાથે, ઇન્સ્યુલિન પ્રત્યેની કોષોની સંવેદનશીલતા ઓછી થાય છે. કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઈ કરવા માટે, 100-200 પી.આઈ.સી.ઈ.એસ. હોર્મોન જરૂરી છે.
જો કે, આ સ્થિતિ માત્ર પ્રોટીન માટે રીસેપ્ટર્સની સામગ્રીમાં અથવા આનુષંગિકતામાં ઘટાડો થવાને કારણે થાય છે, પરંતુ જ્યારે રીસેપ્ટર્સ અથવા હોર્મોન માટે એન્ટિબોડીઝ દેખાય છે ત્યારે પણ. ઉપરાંત, ઇન્સ્યુલિન પ્રતિકાર ચોક્કસ એન્ઝાઇમ્સ દ્વારા પ્રોટીનના વિનાશની પૃષ્ઠભૂમિ અથવા રોગપ્રતિકારક સંકુલ દ્વારા તેના બંધનકર્તાની વિરુદ્ધ વિકસે છે.
વધુમાં, કોન્ટિન્સ્યુલિન હોર્મોન્સનું સ્ત્રાવ વધવાના કિસ્સામાં સંવેદનશીલતાનો અભાવ જોવા મળે છે. આ હાયપરકોર્ટિનીઝમ, ફેલાવો ઝેરી ગોઇટર, એક્રોમેગલી અને ફિઓક્રોમોસાયટોમાની પૃષ્ઠભૂમિ સામે થાય છે.
સારવારનો આધાર એ છે કે સ્થિતિની પ્રકૃતિ ઓળખવી. આ માટે, ક્રોનિક ચેપી રોગો (કોલેસીસીટીસ, સિનુસાઇટિસ), અંતocસ્ત્રાવી ગ્રંથીઓના રોગોના ચિહ્નોને દૂર કરો. ઉપરાંત, એક પ્રકારનું ઇન્સ્યુલિન બદલવામાં આવે છે અથવા ઇન્સ્યુલિન ઉપચાર સુગર-લોઅર ટેબ્લેટ્સના ઉપયોગ દ્વારા પૂરક છે.
કેટલાક કિસ્સાઓમાં, ગ્લુકોકોર્ટિકોઇડ્સ સૂચવવામાં આવે છે. આ કરવા માટે, હોર્મોનની દૈનિક માત્રામાં વધારો અને પ્રિડિસોન (1 મિલિગ્રામ / કિગ્રા) સાથે દસ-દિવસની સારવાર સૂચવો.
આગળ, દર્દીની સ્થિતિના આધારે, દવાઓની માત્રા ધીમે ધીમે ઓછી થાય છે. પરંતુ કેટલીકવાર ઓછી માત્રામાં (દિવસના 15 મિલિગ્રામ સુધી) ભંડોળનો લાંબા સમય સુધી ઉપયોગ કરવો જરૂરી છે.
ઉપરાંત, ઇન્સ્યુલિન પ્રતિકાર માટે, સલ્ફેટેડ ઇન્સ્યુલિનનો ઉપયોગ કરી શકાય છે. તેનો ફાયદો એ છે કે તે એન્ટિબોડીઝ સાથે પ્રતિક્રિયા આપતો નથી, સારી જૈવિક પ્રવૃત્તિ ધરાવે છે અને વ્યવહારીક રીતે એલર્જીક પ્રતિક્રિયાઓનું કારણ નથી. પરંતુ આવી ઉપચાર તરફ સ્વિચ કરતી વખતે, દર્દીઓએ ધ્યાન રાખવું જોઈએ કે સલ્ફેટેડ એજન્ટની માત્રા, સામાન્ય સ્વરૂપની તુલનામાં, સામાન્ય દવાના પ્રારંભિક માત્રાના ¼ સુધી ઘટાડે છે.
એલર્જી
જ્યારે ઇન્સ્યુલિન આપવામાં આવે છે, ત્યારે મુશ્કેલીઓ જુદી જુદી હોઈ શકે છે. તેથી, કેટલાક દર્દીઓમાં એલર્જી હોય છે, જે પોતાને બે સ્વરૂપોમાં પ્રગટ કરે છે:
- સ્થાનિક. ઈન્જેક્શન વિસ્તારમાં એરિથેમેટસ, સોજો, ખૂજલીવાળું પાપ્યુલ અથવા સખ્તાઇનો દેખાવ.
- સામાન્યીકૃત, જેમાં અિટકarરીઆ (ગરદન, ચહેરો) થાય છે, ઉબકા, ત્વચા ખંજવાળ, મોં, આંખો, નાક, auseબકા, પેટમાં દુખાવો, ઉલટી, ઠંડી, તાપમાનના મ્યુકોસ મેમ્બ્રેન પર ધોવાણ. કેટલીકવાર એનાફિલેક્ટિક આંચકો વિકસે છે.
 એલર્જીની પ્રગતિ અટકાવવા માટે, ઇન્સ્યુલિન રિપ્લેસમેન્ટ ઘણીવાર કરવામાં આવે છે. આ માટે, પ્રાણી હોર્મોનને માનવ હોર્મોન દ્વારા બદલવામાં આવે છે અથવા દવાના ઉત્પાદકને બદલવામાં આવે છે.
એલર્જીની પ્રગતિ અટકાવવા માટે, ઇન્સ્યુલિન રિપ્લેસમેન્ટ ઘણીવાર કરવામાં આવે છે. આ માટે, પ્રાણી હોર્મોનને માનવ હોર્મોન દ્વારા બદલવામાં આવે છે અથવા દવાના ઉત્પાદકને બદલવામાં આવે છે.
તે નોંધવું યોગ્ય છે કે એલર્જી મુખ્યત્વે હોર્મોન પર જ નહીં, પણ તેને સ્થિર કરવા માટે ઉપયોગમાં લેવામાં આવતા પ્રિઝર્વેટિવ પર વિકસે છે. આ કિસ્સામાં, ફાર્માસ્યુટિકલ કંપનીઓ વિવિધ રાસાયણિક સંયોજનોનો ઉપયોગ કરી શકે છે.
જો દવાને બદલવી શક્ય નથી, તો ઇન્સ્યુલિન હાઇડ્રોકોર્ટિસોનના ઓછામાં ઓછા ડોઝ (1 મિલિગ્રામ સુધી) ની રજૂઆત સાથે જોડાય છે. ગંભીર એલર્જીક પ્રતિક્રિયામાં, નીચેની દવાઓનો ઉપયોગ કરવામાં આવે છે:
- કેલ્શિયમ ક્લોરાઇડ;
- હાઇડ્રોકોર્ટિસોન;
- ડિફેનહાઇડ્રેમાઇન;
- સુપ્રસ્ટિન અને અન્ય.
નોંધનીય છે કે જ્યારે ઇંજેક્શન ખોટી રીતે કરવામાં આવે છે ત્યારે એલર્જીના સ્થાનિક અભિવ્યક્તિઓ ઘણીવાર દેખાય છે.
ઉદાહરણ તરીકે, ઈન્જેક્શન માટે કોઈ સ્થળની ખોટી પસંદગીના કિસ્સામાં, ત્વચાને નુકસાન (એક ઝાંખો, જાડા સોય), અને ખૂબ ઠંડા ઉપાયની રજૂઆત.
પેસ્ટિપ્સુલિપ લિપોડિસ્ટ્રોફી
 ત્યાં 2 પ્રકારનાં લિપોોડિસ્ટ્રોફી છે - એટ્રોફિક અને હાયપરટ્રોફિક. હાયપરટ્રોફિક પ્રજાતિના લાંબા ગાળાના કોર્સની પૃષ્ઠભૂમિ સામે પેથોલોજીનું એથ્રોફિક સ્વરૂપ વિકસે છે.
ત્યાં 2 પ્રકારનાં લિપોોડિસ્ટ્રોફી છે - એટ્રોફિક અને હાયપરટ્રોફિક. હાયપરટ્રોફિક પ્રજાતિના લાંબા ગાળાના કોર્સની પૃષ્ઠભૂમિ સામે પેથોલોજીનું એથ્રોફિક સ્વરૂપ વિકસે છે.
ઇન્જેક્શન પછીના આવા અભિવ્યક્તિઓ બરાબર કેવી રીતે થાય છે તે સ્થાપિત નથી. જો કે, ઘણા ડોકટરો સૂચવે છે કે તેઓ વધુ સ્થાનિક ન્યુરોટ્રોફિક ડિસઓર્ડર સાથે પેરિફેરલ ચેતાને કાયમી ઇજાને કારણે દેખાય છે. અપૂરતા શુદ્ધ ઇન્સ્યુલિનના ઉપયોગને કારણે ખામી પણ થઈ શકે છે.
પરંતુ મોનોકોમ્પોનન્ટ દવાઓનો ઉપયોગ કર્યા પછી, લિપોોડિસ્ટ્રોફીના અભિવ્યક્તિઓની સંખ્યામાં નોંધપાત્ર ઘટાડો થયો છે. બીજું મહત્વનું પરિબળ એ હોર્મોનનું ખોટું વહીવટ છે, ઉદાહરણ તરીકે, ઈન્જેક્શન સાઇટની હાયપોથર્મિયા, ઠંડા તૈયારીનો ઉપયોગ અને તેથી વધુ.
કેટલાક કિસ્સાઓમાં, લિપોડિસ્ટ્રોફીની પૃષ્ઠભૂમિની વિરુદ્ધ, વિવિધ તીવ્રતાનો ઇન્સ્યુલિન પ્રતિકાર થાય છે.
જો ડાયાબિટીસ એ લિપોડિસ્ટ્રોફીના દેખાવ માટે સંભવિત છે, તો ઇન્સ્યુલિન ઉપચારના નિયમોનું પાલન કરવું, ઇન્જેક્શન માટે દૈનિક બદલાતા સ્થળોનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે. ઉપરાંત, લિપોડિસ્ટ્રોફીની ઘટનાને રોકવા માટે, હોર્મોન નોવોકેઇન (0.5%) ની સમાન માત્રામાં ભળી જાય છે.
આ ઉપરાંત, એવું જાણવા મળ્યું છે કે માનવ ઇન્સ્યુલિન સાથે ચિપિંગ કર્યા પછી લિપોઆટ્રોફી અદૃશ્ય થઈ જાય છે.
ઇન્સ્યુલિન ઉપચારની અન્ય અસરો
 ઘણીવાર ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓમાં, એક પડદો આંખો સમક્ષ દેખાય છે. આ ઘટના વ્યક્તિને ભારે અગવડતા પેદા કરે છે, તેથી તે સામાન્ય રીતે લખી અને વાંચી શકતો નથી.
ઘણીવાર ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓમાં, એક પડદો આંખો સમક્ષ દેખાય છે. આ ઘટના વ્યક્તિને ભારે અગવડતા પેદા કરે છે, તેથી તે સામાન્ય રીતે લખી અને વાંચી શકતો નથી.
ઘણા દર્દીઓ ડાયાબિટીસ રેટિનોપેથી માટે આ લક્ષણને ભૂલ કરે છે. પરંતુ આંખો પહેલાં પડદો એ લેન્સના રીફ્રેક્શનમાં પરિવર્તનનું પરિણામ છે.
આ પરિણામ સારવારની શરૂઆતથી 14-30 દિવસ પછી સ્વતંત્ર રીતે પસાર થાય છે. તેથી, ઉપચારમાં વિક્ષેપ પાડવાની જરૂર નથી.
ઇન્સ્યુલિન ઉપચારની અન્ય ગૂંચવણો એ નીચલા હાથપગના સોજો છે. પરંતુ આવા અભિવ્યક્તિ, દ્રષ્ટિની સમસ્યાઓ જેવી, તેના પોતાના પર જ જાય છે.
પગની સોજો પાણી અને મીઠાની રીટેન્શનને કારણે થાય છે, જે ઇન્સ્યુલિનના ઇન્જેક્શન પછી વિકસે છે. જો કે, સમય જતાં, શરીર સારવાર માટે અપનાવી લે છે, તેથી તે પ્રવાહી એકઠા થવાનું બંધ કરે છે.
સમાન કારણોસર, ઉપચારના પ્રારંભિક તબક્કે, દર્દીઓ ક્યારેક બ્લડ પ્રેશરમાં વધારો કરી શકે છે.
ઉપરાંત, ઇન્સ્યુલિન ઉપચારની પૃષ્ઠભૂમિની સામે, કેટલાક ડાયાબિટીઝના દર્દીઓનું વજન વધતું જાય છે. સરેરાશ, દર્દીઓ 3-5 કિલોગ્રામ દ્વારા પુન recoverપ્રાપ્ત થાય છે. છેવટે, આંતરસ્ત્રાવીય સારવાર લિપોજેનેસિસ (ચરબીની રચનાની પ્રક્રિયા) ને સક્રિય કરે છે અને ભૂખ વધારે છે. આ કિસ્સામાં, દર્દીને આહારમાં ફેરફાર કરવાની જરૂર છે, ખાસ કરીને, તેની કેલરી સામગ્રી અને ખોરાક લેવાની આવર્તન.
આ ઉપરાંત, ઇન્સ્યુલિનનો સતત વહીવટ લોહીમાં પોટેશિયમની માત્રા ઘટાડે છે. આ સમસ્યાને વિશેષ આહાર દ્વારા ઉકેલી શકાય છે.
આ હેતુ માટે, ડાયાબિટીસના દૈનિક મેનૂમાં સાઇટ્રસ ફળો, તેનાં રસ ઝરતાં ફળોની (કરન્ટસ, સ્ટ્રોબેરી), bsષધિઓ (સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ) અને શાકભાજી (કોબી, મૂળો, ડુંગળી) ભરવા જોઈએ.
ગૂંચવણો નિવારણ
ઇન્સ્યુલિન ઉપચારની અસરોના જોખમને ઘટાડવા માટે, દરેક ડાયાબિટીઝે આત્મ-નિયંત્રણની પદ્ધતિઓમાં નિપુણતા મેળવવી જોઈએ. આ ખ્યાલમાં નીચેના નિયમો શામેલ છે:
- લોહીમાં ગ્લુકોઝની સાંદ્રતાની સતત દેખરેખ, ખાસ કરીને ખાધા પછી.
- એટીપીકલ પરિસ્થિતિઓ (શારીરિક, ભાવનાત્મક તાણ, અચાનક માંદગી, વગેરે) સાથે સૂચકાંકોની તુલના.
- સમયસર માત્રામાં ઇન્સ્યુલિન, એન્ટીડિઆબેટીક દવાઓ અને આહારનું સમાયોજન.
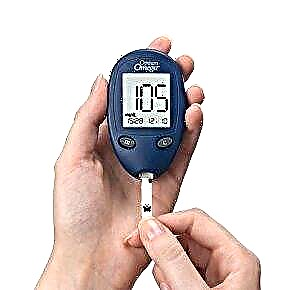
 ગ્લુકોઝને માપવા માટે, પરીક્ષણ સ્ટ્રીપ્સ અથવા ગ્લુકોમીટરનો ઉપયોગ થાય છે. પરીક્ષણ સ્ટ્રીપ્સની મદદથી સ્તર નક્કી કરવા નીચે મુજબ હાથ ધરવામાં આવે છે: કાગળનો ટુકડો પેશાબમાં ડૂબી જાય છે, અને પછી તેઓ પરીક્ષણ ક્ષેત્રમાં જુએ છે, જેનો રંગ ખાંડની સાંદ્રતાના આધારે બદલાય છે.
ગ્લુકોઝને માપવા માટે, પરીક્ષણ સ્ટ્રીપ્સ અથવા ગ્લુકોમીટરનો ઉપયોગ થાય છે. પરીક્ષણ સ્ટ્રીપ્સની મદદથી સ્તર નક્કી કરવા નીચે મુજબ હાથ ધરવામાં આવે છે: કાગળનો ટુકડો પેશાબમાં ડૂબી જાય છે, અને પછી તેઓ પરીક્ષણ ક્ષેત્રમાં જુએ છે, જેનો રંગ ખાંડની સાંદ્રતાના આધારે બદલાય છે.
ડબલ ફીલ્ડવાળા સ્ટ્રીપ્સનો ઉપયોગ કરીને સૌથી સચોટ પરિણામો મેળવી શકાય છે. જો કે, રક્ત પરીક્ષણ એ ખાંડનું સ્તર નક્કી કરવા માટે એક વધુ અસરકારક પદ્ધતિ છે.
તેથી, મોટાભાગના ડાયાબિટીઝના દર્દીઓ ગ્લુકોમીટરનો ઉપયોગ કરે છે. આ ઉપકરણ નીચે મુજબ વપરાય છે: સૂચક પ્લેટમાં લોહીનો એક ટીપો લાગુ પડે છે. પછી, થોડી સેકંડ પછી, પરિણામ ડિજિટલ ડિસ્પ્લે પર દેખાય છે. પરંતુ ધ્યાનમાં રાખો કે વિવિધ ઉપકરણો માટે ગ્લાયસીમિયા જુદા હોઈ શકે છે.
ઉપરાંત, જેથી ઇન્સ્યુલિન ઉપચાર મુશ્કેલીઓના વિકાસમાં ફાળો ન આપે, ડાયાબિટીસએ કાળજીપૂર્વક તેના પોતાના શરીરના વજનનું નિરીક્ષણ કરવું જોઈએ. કેગલ ઇન્ડેક્સ અથવા શરીરનું વજન નક્કી કરીને વધારે વજન છે કે નહીં તે તમે શોધી શકો છો.
આ લેખમાં વિડિઓમાં ઇન્સ્યુલિન ઉપચારની આડઅસરોની ચર્ચા કરવામાં આવી છે.