ડાયાબિટીઝ મેલીટસની અયોગ્ય સારવાર - સૂચિત દવાઓનો ઇનકાર, લોહીમાં શર્કરાના નિયંત્રણનો અભાવ, જ્યારે કોઈ ચેપી અથવા અન્ય સહવર્તી રોગ સંકળાયેલ હોય ત્યારે તબીબી સહાય માટે સમયસર પ્રવેશનો અભાવ, કોમાના રૂપમાં ગંભીર ગૂંચવણો તરફ દોરી જાય છે.
ડાયાબિટીક કોમા સાથે ગંભીર હાયપરગ્લાયસીમિયા, તીવ્ર ડિહાઇડ્રેશન અને દર્દીઓના જીવન માટે જોખમ છે. હાયપરગ્લાયકેમિઆની તીવ્ર ડિગ્રી પોતાને કેટોએસિડોટિક (પ્રકાર 1 ડાયાબિટીસ સાથે) અથવા હાયપરસ્મોલેર (પ્રકાર 2 ડાયાબિટીસ) કોમાના સ્વરૂપમાં પ્રગટ કરી શકે છે.
જો બ્લડ સુગર લેવલ 34 હોય, તો આવી સ્થિતિમાં શું કરવું તે ફક્ત ડ doctorક્ટર જ નક્કી કરી શકે છે, સ્વ-દવા જીવન માટે જોખમી છે. આવી પરિસ્થિતિઓની સારવાર ફક્ત સઘન સંભાળ એકમોની પરિસ્થિતિમાં કરવામાં આવે છે.
કોમાના કારણો
કોમાટોઝની સ્થિતિ એ ડાયાબિટીસનું પ્રથમ સંકેત હોઈ શકે છે જે અંતમાં નિદાન અથવા રોગના લાંબા અવ્યવસ્થિત કોર્સ સાથે છે. રક્તમાં શર્કરાના વધારાને ઉશ્કેરવાનો મુખ્ય પરિબળ ઇન્સ્યુલિનની ઉણપ છે. પ્રકાર 1 ડાયાબિટીસમાં, પોતાના હોર્મોનની ગેરહાજરીથી કેટોએસિડોસિસ થાય છે.
મોટેભાગે, કેટોએસિડોટિક પરિસ્થિતિઓ ઇન્સ્યુલિનની અયોગ્ય રીતે પસંદ કરેલી માત્રા, સારવારનો ઇનકાર, ડ્રગ એડમિનિસ્ટ્રેશન તકનીકનું ઉલ્લંઘન, તણાવપૂર્ણ પરિસ્થિતિઓ, સર્જિકલ હસ્તક્ષેપ, તીવ્ર ચેપી અથવા ગંભીર સહવર્તી રોગો સાથે થાય છે.
લોહીમાં ઇન્સ્યુલિન અને કોશિકાઓમાં ગ્લુકોઝની તીવ્ર ઉણપ સાથે, શરીર fatર્જા સ્ત્રોત તરીકે ચરબીવાળા સ્ટોર્સનો ઉપયોગ કરવાનું શરૂ કરે છે. ફેટી એસિડ્સનું લોહીનું પ્રમાણ વધે છે, જે કીટોન બોડીઝના સ્રોત તરીકે કામ કરે છે. આ સ્થિતિમાં, લોહીની પ્રતિક્રિયા એસિડ બાજુ તરફ વળી જાય છે, અને ગ્લુકોઝનું સ્તર વધવાથી પેશાબમાં પ્રવાહીનું નોંધપાત્ર નુકસાન થાય છે.
હાયપરosસ્મોલર કોમા વધુ વખત ટાઇપ -2 ડાયાબિટીસ મેલીટસનો અભ્યાસક્રમ જટિલ બનાવે છે; તેનો વિકાસ મોટે ભાગે વૃદ્ધ લોકોમાં થાય છે જે હાયપરગ્લાયકેમિઆને સુધારવા અને પ્રવાહીના વપરાશને મર્યાદિત કરવા માટે ગોળીઓ લે છે. કોમાના મુખ્ય કારણો છે:
- તીવ્ર કોરોનરી સર્ક્યુલેશન ડિસઓર્ડર.
- શરીરના ઉચ્ચ તાપમાનની પૃષ્ઠભૂમિ સામે ચેપી રોગો.
- ક્રોનિક સ્વાદુપિંડનો તીવ્ર અથવા તીવ્રતા.
- રક્તસ્ત્રાવ, ઇજાઓ, બર્ન્સ, સર્જિકલ હસ્તક્ષેપ.
- આંતરડાના રોગો.
- રેનલ નિષ્ફળતા.
ટાઇપ 2 ડાયાબિટીઝમાં, લોહીમાં ઇન્સ્યુલિન કેટટોન બોડીઝની રચનાને રોકવા માટે પૂરતા હોઈ શકે છે, પરંતુ લોહીમાં કેટેકોલેમિન્સના સ્તરમાં વધારો થવાને કારણે, લોહીમાં ગ્લુકોઝના વધારાની ભરપાઈ કરવા માટે તે પૂરતું નથી.
હાયપરosસ્મોલર કોમાના ક્લિનિકલ લાક્ષણિકતાઓ ગંભીર નિર્જલીકરણ અને સેન્ટ્રલ નર્વસ સિસ્ટમના નુકસાન સાથે સંકળાયેલા છે.
ડાયાબિટીઝમાં કોમાના ચિન્હો
 ડાયાબિટીક કોમા લક્ષણોમાં ધીમે ધીમે વધારો દ્વારા વર્ગીકૃત થયેલ છે, જે તેને હાયપોગ્લાયકેમિક સ્થિતિથી અલગ પાડે છે, જ્યારે વ્યક્તિ અચાનક ચેતના ગુમાવી શકે છે.
ડાયાબિટીક કોમા લક્ષણોમાં ધીમે ધીમે વધારો દ્વારા વર્ગીકૃત થયેલ છે, જે તેને હાયપોગ્લાયકેમિક સ્થિતિથી અલગ પાડે છે, જ્યારે વ્યક્તિ અચાનક ચેતના ગુમાવી શકે છે.
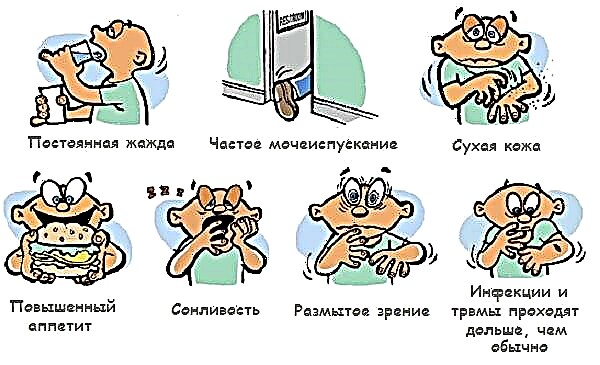
હાઈ બ્લડ સુગર અને શરીરના પ્રવાહીના નુકસાનને લીધે કેટોએસિડોસિસ અને હાયપરસ્મોલર રાજ્યના સામાન્ય સંકેતો પ્રગટ થાય છે.
ઘણા દિવસો સુધી, દર્દીઓમાં વધતી તરસ, નબળાઇ, ભૂખમાં વધારો, ઉબકા અને ખોરાક પ્રત્યેની પ્રતિક્રિયાને લીધે બદલાય છે, પેશાબ વારંવાર અને વધુ પુષ્કળ બને છે, માથાનો દુખાવો, ચક્કર અને સુસ્તી ખલેલ પહોંચે છે.
કેટોએસિડોસિસ એ લોહીના એસિડિફિકેશનના લક્ષણો, વારંવાર ઘોંઘાટીયા શ્વાસ લેવાની, શ્વાસ બહાર કા airતી હવામાં એસિટોનની ગંધનો દેખાવ લાક્ષણિકતા છે. મ્યુકોસ મેમ્બ્રેન પર એસીટોનની બળતરા અસરને લીધે, પેટમાં દુખાવો અને અગ્રવર્તી પેટની દિવાલની તાણ, વારંવાર ઉલટી થાય છે, જે તીવ્ર સર્જિકલ પેથોલોજીના ખોટી નિદાન તરફ દોરી જાય છે.
એક અતિસંવેદનશીલ રાજ્યના લાક્ષણિક ચિહ્નો:
- અતિશય પેશાબનું આઉટપુટ, જે તેની સંપૂર્ણ ગેરહાજરી દ્વારા બદલવામાં આવે છે.
- તીવ્ર નબળાઇ, શ્વાસની તકલીફ અને ધબકારા.
- દબાવવામાં આવે ત્યારે આઇબsલ્સ નરમ હોય છે.
- બ્લડ પ્રેશરમાં ઘટાડો.
- કોમામાં પ્રવેશ સાથે ચેતનાની ખોટ.
- ખેંચાણ, અસ્તવ્યસ્ત આંખની ગતિ.
- વાણી ક્ષતિ.
કોમાનું નિદાન
કોમાના કારણને યોગ્ય રીતે નક્કી કરવા માટે, દર્દીને વિભાગમાં પ્રવેશ્યા પછી તરત જ લોહી અને પેશાબ માટે પરીક્ષણ કરવામાં આવે છે. કેટોએસિડોટિક રાજ્યવાળા લોહીમાં, હાઇપરગ્લાયકેમિઆની ofંચી ડિગ્રી, એસિડ બાજુની પ્રતિક્રિયામાં પાળી, કીટોન બ bodiesડીઝ અને ઇલેક્ટ્રોલાઇટ કમ્પોઝિશન ડિસઓર્ડર મળી આવે છે.
પેશાબમાં, ગ્લુકોઝ અને એસિટોનનું એલિવેટેડ સ્તર શોધી કા .વામાં આવે છે. સંભવિત ચિહ્નો લ્યુકોસાઇટોસિસ હોઈ શકે છે, લોહીમાં ક્રિએટિનાઇન અને યુરિયામાં વધારો (પ્રોટીનના વધારાના વધારાને કારણે). સ્થિતિની તીવ્રતાના આધારે, ગ્લાયસીમિયા 16 થી 35 એમએમઓએલ / એલ હોઈ શકે છે.
હાઈપરosસ્મોલર કોમા 33 થી 55 એમએમઓએલ / લિટર રક્ત ખાંડમાં વધારો, લોહીની અસ્થિરતામાં વધારો, કેટોન્સ અને એસિડિસિસની ગેરહાજરી અને અપૂરતા પરિભ્રમણ રક્ત વોલ્યુમ દ્વારા વર્ગીકૃત થયેલ છે. સોડિયમ, ક્લોરાઇડ અને નાઇટ્રોજનયુક્ત પાયાનું સ્તર areંચું છે, અને પોટેશિયમ ઓછું છે.
પેશાબમાં, ઉચ્ચારિત ગ્લુકોસ્યુરિયા, એસિટોન નક્કી કરવામાં આવતું નથી.
ડાયાબિટીક કોમા સારવાર
 લોહીમાં શર્કરાને ઘટાડવા માટે, બધા દર્દીઓ, અગાઉની સારવારને ધ્યાનમાં લીધા વિના, સંપૂર્ણપણે ઇન્સ્યુલિનમાં સ્થાનાંતરિત થવું જોઈએ. આ કિસ્સામાં, મુખ્ય નિયમ રક્ત ખાંડમાં ધીમી ઘટાડો છે. સેરેબ્રલ એડીમાના વિકાસને રોકવા માટે આ જરૂરી છે.
લોહીમાં શર્કરાને ઘટાડવા માટે, બધા દર્દીઓ, અગાઉની સારવારને ધ્યાનમાં લીધા વિના, સંપૂર્ણપણે ઇન્સ્યુલિનમાં સ્થાનાંતરિત થવું જોઈએ. આ કિસ્સામાં, મુખ્ય નિયમ રક્ત ખાંડમાં ધીમી ઘટાડો છે. સેરેબ્રલ એડીમાના વિકાસને રોકવા માટે આ જરૂરી છે.
ફક્ત માનવ જિનેટિકલી એન્જિનિયરિંગ ટૂંકા અભિનયવાળા ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ થાય છે. તેમની રજૂઆત શરૂઆતમાં નસમાં કરવામાં આવે છે, કારણ કે રક્ત ખાંડ ઘટે છે - ઇન્ટ્રામસ્ક્યુલરલી, અને પછી તેઓ ઇન્સ્યુલિન ઉપચારની પરંપરાગત સબક્યુટેનીયસ પદ્ધતિમાં સ્વિચ કરે છે.
કેટોએસિડોસિસમાં ઇન્સ્યુલિનનું વહીવટ એ સારવારના પ્રથમ કલાકોથી સૂચવવામાં આવે છે, અને જ્યારે ડાયાબિટીસમાં હાઈપરસ્મોલર કોમાથી દૂર કરવામાં આવે છે, ત્યારે શરીરના પ્રવાહીના સામાન્ય વોલ્યુમની પુન afterસ્થાપના પછી જ દવાની નાની માત્રા સૂચવવામાં આવે છે.
પ્રેરણા ઉપચાર માટે, સોડિયમ ક્લોરાઇડનો શારીરિક સોલ્યુશનનો ઉપયોગ થાય છે, જો લોહીમાં સોડિયમનો ઉચ્ચ સ્તર હોય, તો તેની સાંદ્રતા અડધી થાય છે - 0.45% સોલ્યુશન તૈયાર થાય છે. કાર્ડિયોવાસ્ક્યુલર સિસ્ટમ અને કિડનીની પ્રવૃત્તિના નિયંત્રણ હેઠળ પ્રથમ દિવસે રિહાઇડ્રેશન સૌથી સઘન રીતે કરવામાં આવે છે.
આ ઉપરાંત, ડાયાબિટીસ કોમાની સારવાર માટે:
- એન્ટીoxકિસડન્ટ ઉપચાર - વિટામિન બી 12 ની રજૂઆત.
- પોટેશિયમ ઉકેલો.
- લોહી પાતળા થવા માટે હેપરિન તૈયારીઓ.
- એન્ટિબાયોટિક્સ.
- હાર્ટ દવાઓ.
દર્દીઓની સ્થિતિ સ્થિર થયા પછી, તેઓ ખોરાક જાતે લઈ શકે છે, તેમને આલ્કલાઇન ખનિજ જળ, સરળ કાર્બોહાઈડ્રેટ અને પશુ ચરબીની મર્યાદા સાથે પ્રકાશ છૂંદેલા ભોજનની ભલામણ કરવામાં આવે છે.
રક્ત ખાંડના સ્તરને આધારે, લાંબા સમય સુધી ઇન્સ્યુલિન (દિવસમાં 1-2 વખત આપવામાં આવે છે) અને ટૂંકા અભિનયના ડોઝ (દરેક ભોજન પહેલાં સબકટ્યુન ઇંજેક્શન) પસંદ કરવામાં આવે છે. ઉપરાંત, ડાયાબિટીસ મેલિટસના વિઘટન અને થ્રોમ્બોસિસની રોકથામની સ્થિતિ માટે થેરેપી કરવામાં આવે છે.
ડાયાબિટીક કોમાના વિકાસને કેવી રીતે અટકાવવી?
 તીવ્ર કોમાના રૂપમાં ડાયાબિટીઝની ગૂંચવણોના વિકાસને રોકવા માટેનો મુખ્ય નિયમ રક્ત ખાંડનું નિયંત્રણ છે. ડાયાબિટીક કોમા ધીરે ધીરે વિકાસ પામે છે, તેથી, 11 એમએમઓએલ / એલ કરતા વધુની ખાંડમાં વધારો અને સૂચિત દવાઓની માત્રામાં વધારો કરીને તેના ઘટાડાને પ્રાપ્ત કરવામાં અસમર્થતા સાથે, તમારે તાત્કાલિક ડ aક્ટરની સલાહ લેવાની જરૂર છે.
તીવ્ર કોમાના રૂપમાં ડાયાબિટીઝની ગૂંચવણોના વિકાસને રોકવા માટેનો મુખ્ય નિયમ રક્ત ખાંડનું નિયંત્રણ છે. ડાયાબિટીક કોમા ધીરે ધીરે વિકાસ પામે છે, તેથી, 11 એમએમઓએલ / એલ કરતા વધુની ખાંડમાં વધારો અને સૂચિત દવાઓની માત્રામાં વધારો કરીને તેના ઘટાડાને પ્રાપ્ત કરવામાં અસમર્થતા સાથે, તમારે તાત્કાલિક ડ aક્ટરની સલાહ લેવાની જરૂર છે.
આવી પરિસ્થિતિઓમાં શુદ્ધ પીવાના પાણીની પૂરતી માત્રા લેવી, અને ખોરાકમાંથી મીઠા અને લોટના ઉત્પાદનોને સંપૂર્ણપણે, તેમજ ચરબીયુક્ત માંસ, ખાટા ક્રીમ અને માખણને બાકાત રાખવું મહત્વપૂર્ણ છે. મોટે ભાગે શાકાહારી વાનગીઓ અને બાફેલી માછલીની ભલામણ કરવામાં આવે છે. મૂત્રવર્ધક પદાર્થની અસરને કારણે કોફી અને મજબૂત ચાનું સેવન ઓછું થવું જોઈએ.
જો ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે, તો પછી તેના વિક્ષેપને સખત પ્રતિબંધિત છે. ડાયાબિટીઝના દર્દીઓએ અંતર્ગત રોગ અને સંકળાયેલ ચેપી અથવા સોમેટિક રોગો બંનેને સ્વ-દવા આપવી જોઈએ નહીં. ખાંડ ઘટાડવાની ઉપચારને મનસ્વી રીતે નકારવો અને આહાર પૂરવણીઓ લેવાનું ચાલુ કરવું તે ખાસ કરીને ખતરનાક છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં, બ્લડ સુગરમાં અનિયંત્રિત વધારો એટલે સ્વાદુપિંડની પોતાની ઇન્સ્યુલિન ઉત્પન્ન કરવાની ક્ષમતામાં ઘટાડો. ડાયાબિટીસનો કોર્સ ઇન્સ્યુલિન-ડિમાન્ડિંગ બની જાય છે. તેથી, સૂચિત ગોળીઓથી ડાયાબિટીઝની ભરપાઈ કરવી શક્ય ન હોય તો સમયસર તબીબી સહાય લેવી મહત્વપૂર્ણ છે.
આ લેખમાંની વિડિઓમાં નિષ્ણાંત ડાયાબિટીસ કોમા વિશે વાત કરશે.