21 મી સદીમાં, ડાયાબિટીઝની ઘટનાઓ રોગચાળો બની ગઈ છે. આ મુખ્યત્વે સ્ટોર છાજલીઓ, નબળા પોષણ અને વધુ પાઉન્ડના દેખાવ પર ઝડપી કાર્બોહાઈડ્રેટની વધુ માત્રાને કારણે છે. એન્ડોક્રિનોલોજિસ્ટ્સને ઘણા લોકોની સહાયની જરૂર હોય છે, જેઓ ટાઇપ -2 ડાયાબિટીઝના પ્રથમ લક્ષણો પણ નોંધતા નથી. અને આ કિસ્સામાં સમયસર નિદાન અને સૂચિત સારવાર જટિલતાઓને ટાળવામાં મદદ કરી શકે છે.
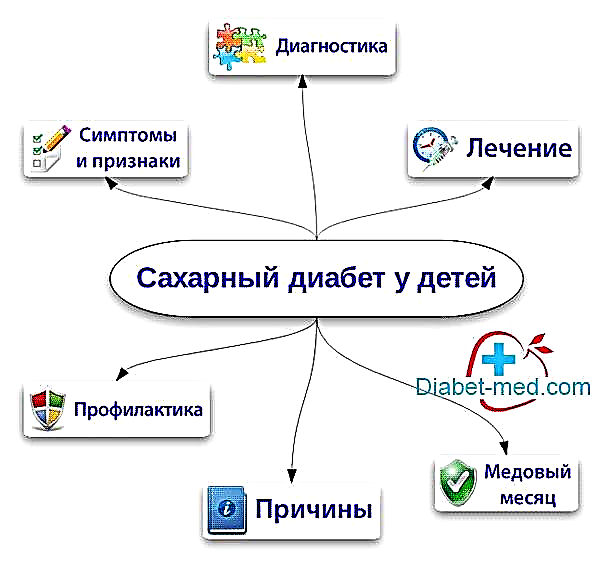
લેખ સામગ્રી
- 1 ટાઇપ 2 ડાયાબિટીઝ એટલે શું?
- ૧.૧ ડાયાબિટીસની તીવ્રતા
- 1.2 પ્રકાર 1 ડાયાબિટીસથી તફાવત
- પ્રકાર 2 ડાયાબિટીઝના 2 કારણો
- રોગના લક્ષણો
- 4 રોગનું નિદાન
- 5 જટિલતાઓને
- 6 સારવાર
- .1.૧ આહાર અને વ્યાયામ
- .2.૨ સુગર ઘટાડતી દવાઓ
- .3..3 ઇન્સ્યુલિન થેરપી
- .4..4 અસરકારક લોક ઉપાયો
- પ્રકાર 2 ડાયાબિટીઝ માટે 7 સારા પોષણ
- 8 નિવારણ
ટાઇપ 2 ડાયાબિટીઝ એટલે શું?
આ રોગ મોટા ભાગે 40-60 વર્ષની ઉંમરે વિકસે છે. આ કારણોસર, તે વૃદ્ધોને ડાયાબિટીઝ કહેવામાં આવે છે. જો કે, એ નોંધવું યોગ્ય છે કે તાજેતરના વર્ષોમાં આ રોગ વધુ નાનો થઈ ગયો છે, હવે 40 વર્ષથી ઓછી ઉંમરના દર્દીઓને મળવું અસામાન્ય નથી.
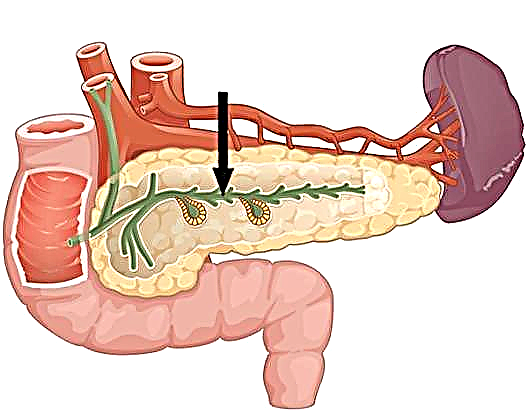
ટાઇપ 2 ડાયાબિટીસ મેલીટસ હોર્મોન ઇન્સ્યુલિન પ્રત્યે શરીરના કોષોની સંવેદનશીલતાના ઉલ્લંઘનને કારણે થાય છે, જે સ્વાદુપિંડના "ટાપુઓ" દ્વારા ઉત્પન્ન થાય છે. તબીબી પરિભાષામાં, તેને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે. આને કારણે, ઇન્સ્યુલિન મુખ્ય energyર્જા સ્ત્રોત, ગ્લુકોઝ, કોષોને યોગ્ય રીતે પહોંચાડી શકતું નથી, તેથી, લોહીમાં ખાંડની સાંદ્રતા વધે છે.

Energyર્જાના અભાવને વળતર આપવા માટે, સ્વાદુપિંડ સામાન્ય કરતાં વધુ ઇન્સ્યુલિન સ્ત્રાવ કરે છે. તે જ સમયે, ઇન્સ્યુલિન પ્રતિકાર ક્યાંય પણ અદૃશ્ય થતો નથી. જો આ ક્ષણે તમે સમયસર સારવાર સૂચવતા નથી, તો પછી સ્વાદુપિંડનું "અવક્ષય" થાય છે અને ઇન્સ્યુલિનની અતિશયતા deficણપમાં ફેરવે છે. લોહીમાં શર્કરાનું સ્તર 20 એમએમઓએલ / એલ અને higherંચું (3.3-5.5 એમએમઓએલ / એલના ધોરણ સાથે) વધે છે.
ડાયાબિટીઝની તીવ્રતા
ડાયાબિટીસ મેલીટસના ત્રણ ડિગ્રી છે:
- પ્રકાશ સ્વરૂપ - મોટેભાગે તે અકસ્માત દ્વારા જોવા મળે છે, કારણ કે દર્દીને ડાયાબિટીઝના લક્ષણો લાગતા નથી. રક્ત ખાંડમાં કોઈ નોંધપાત્ર વધઘટ નથી, ખાલી પેટ પર ગ્લાયસીમિયાનું સ્તર 8 એમએમઓએલ / એલ કરતા વધી શકતું નથી. મુખ્ય ઉપચાર એ કાર્બોહાઇડ્રેટ્સના પ્રતિબંધ સાથેનો આહાર છે, ખાસ કરીને સરળતાથી સુપાચ્ય.
- મધ્યમ ડાયાબિટીસ. ફરિયાદો અને લક્ષણો દેખાય છે. કાં તો કોઈ ગૂંચવણો નથી, અથવા તે દર્દીની કામગીરીને બગાડે નહીં. સારવારમાં સુગર ઘટાડે છે તેવી સંયોજન દવાઓ લેવાનો સમાવેશ થાય છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલિન દરરોજ 40 એકમો સુધી સૂચવવામાં આવે છે.
- ગંભીર અભ્યાસક્રમ ઉચ્ચ ઉપવાસ ગ્લાયસીમિયા દ્વારા વર્ગીકૃત થયેલ. સંયુક્ત સારવાર હંમેશા સૂચવવામાં આવે છે: ખાંડ ઘટાડતી દવાઓ અને ઇન્સ્યુલિન (દિવસમાં 40 કરતાં વધુ એકમો). પરીક્ષા પર, વિવિધ વેસ્ક્યુલર ગૂંચવણો શોધી શકાય છે. આ સ્થિતિમાં કેટલીકવાર તાત્કાલિક પુનર્જીવનની જરૂર પડે છે.
કાર્બોહાઇડ્રેટ ચયાપચયની વળતરની ડિગ્રી અનુસાર, ડાયાબિટીઝના ત્રણ તબક્કાઓ છે:
- વળતર - સારવાર દરમિયાન, ખાંડ સામાન્ય મર્યાદામાં રાખવામાં આવે છે, પેશાબમાં સંપૂર્ણપણે ગેરહાજર હોય છે.
- પેટા વળતર - લોહીમાં ગ્લુકોઝ 13.9 એમએમઓએલ / એલ કરતા વધુ વધતું નથી, પેશાબમાં દિવસમાં 50 ગ્રામ કરતાં વધુ હોતું નથી.
- વિઘટન - 14 એમએમઓએલ / એલથી વધારે ગ્લાયસીમિયા અને દરરોજ 50 ગ્રામ કરતા વધુ પેશાબમાં, હાયપરગ્લાયકેમિક કોમાનો વિકાસ શક્ય છે.
પ્રિડિબાઇટિસ (કાર્બોહાઇડ્રેટ્સ પ્રત્યે સહનશીલતાનું ઉલ્લંઘન) અલગથી અલગ છે. આ સ્થિતિનું નિદાન તબીબી પરીક્ષણ - ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ અથવા ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણ દ્વારા કરવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસથી વિપરીત
ચિન્હો | પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
| વ્યાપ | 10-20% | 80-90% |
| .તુ | પાનખર, શિયાળો અને વસંત | જોયું નથી |
| ઉંમર | 40 વર્ષથી ઓછી ઉંમરના અને બાળકો | 40 વર્ષ પછી પુખ્ત વયના લોકો |
| લિંગ | પુરુષો કરતાં વધુ વખત | સ્ત્રીઓ કરતાં વધુ વખત |
| શરીરનું વજન | ઘટાડો અથવા સામાન્ય | 90% કેસોમાં વધુ વજન |
| રોગની શરૂઆત | ઝડપી શરૂઆત, કેટોસિડોસિસ ઘણીવાર વિકાસ પામે છે. | અદૃશ્ય અને ધીમું. |
| વાહિની મુશ્કેલીઓ | મોટાભાગે નાના જહાજોને નુકસાન થાય છે | મોટા જહાજોની હાર મુખ્ય છે |
| ઇન્સ્યુલિન અને બીટા કોષો માટે એન્ટિબોડીઝ | છે | ના |
| ઇન્સ્યુલિન સંવેદનશીલતા | સાચવેલ | ઘટાડ્યું |
| સારવાર | ઇન્સ્યુલિન | આહાર, હાઈપોગ્લાયકેમિક દવાઓ, ઇન્સ્યુલિન (અંતમાં તબક્કો) |
પ્રકાર 2 ડાયાબિટીઝનાં કારણો
કયા પ્રકારનું ડાયાબિટીસ મેલીટસ થાય છે તેના કારણે, વૈજ્ scientistsાનિકો હજી પણ જાણતા નથી કે આ રોગના વિકાસનું જોખમ વધારનારા પૂર્વનિર્ધારિત પરિબળો છે:
- જાડાપણું - ઇન્સ્યુલિન પ્રતિકારના દેખાવનું મુખ્ય કારણ. ઇન્સ્યુલિન પ્રત્યે મેદસ્વીપણા અને પેશીઓના પ્રતિકાર વચ્ચેની કડી સૂચવનારી મિકેનિઝમ્સ હજી સંપૂર્ણ સમજી શકાતી નથી. કેટલાક વૈજ્ .ાનિકો પાતળા લોકોની તુલનામાં મેદસ્વી લોકોમાં ઇન્સ્યુલિન રીસેપ્ટર્સની સંખ્યા ઘટાડવાની તરફેણમાં છે.
- આનુવંશિક વલણ (સંબંધીઓમાં ડાયાબિટીઝની હાજરી) રોગને ઘણી વખત થવાની સંભાવના વધારે છે.
- તણાવ, ચેપી રોગો બંને પ્રકારનાં ડાયાબિટીસ અને પ્રથમનાં વિકાસને ઉત્તેજિત કરી શકે છે.
- પોલિસિસ્ટિક અંડાશયના રોગની with૦% સ્ત્રીઓમાં, ઇન્સ્યુલિન પ્રતિકાર અને એલિવેટેડ ઇન્સ્યુલિનનું સ્તર શોધી કા .વામાં આવ્યું. પરાધીનતા ઓળખવામાં આવી છે, પરંતુ આ કિસ્સામાં રોગના વિકાસના પેથોજેનેસિસની સ્પષ્ટતા હજી થઈ નથી.
- લોહીમાં વૃદ્ધિ હોર્મોન અથવા ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સની અતિશય માત્રાથી ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા ઓછી થઈ શકે છે, જેનાથી રોગ થાય છે.
વિવિધ હાનિકારક પરિબળોના પ્રભાવ હેઠળ, ઇન્સ્યુલિન રીસેપ્ટર્સનું પરિવર્તન થઈ શકે છે, જે ઇન્સ્યુલિનને ઓળખી શકતું નથી અને કોશિકાઓમાં ગ્લુકોઝ પસાર કરી શકતું નથી.
ઉપરાંત, ટાઇપ 2 ડાયાબિટીઝના જોખમનાં પરિબળોમાં ધમનીય હાયપરટેન્શનની હાજરી સાથે, 40 થી વધુ ઉંમરના લોકોમાં ઉચ્ચ કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ શામેલ છે.
રોગના લક્ષણો
- ત્વચા અને જનનાંગોની અક્ષમ્ય ખંજવાળ.
- પોલિડિપ્સિયા - તરસની લાગણી દ્વારા સતત યાતનાઓ.
- પોલ્યુરિયા એ પેશાબની વધેલી આવર્તન છે.
- થાક, સુસ્તી, સુસ્તી.
- વારંવાર ત્વચા ચેપ.
- સુકા મ્યુકોસ મેમ્બ્રેન.
- લાંબી બિન-હીલિંગ જખમો.
- અવ્યવસ્થાના સ્વરૂપમાં સંવેદનાત્મક ક્ષતિ, અંગોનું કળતર.
રોગનું નિદાન
પ્રકારો 2 ડાયાબિટીઝ મેલીટસની હાજરીની પુષ્ટિ અથવા નકારતા અધ્યયન:
- રક્ત ગ્લુકોઝ પરીક્ષણ;
- એચબીએ 1 સી (ગ્લાયકેટેડ હિમોગ્લોબિનનો નિર્ણય);
- ખાંડ અને કીટોન સંસ્થાઓ માટે પેશાબ વિશ્લેષણ;
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરતી વખતે પ્રારંભિક તબક્કે, પ્રકાર 2 ડાયાબિટીસ મેલીટસ સસ્તી રીતે ઓળખી શકાય છે. પદ્ધતિમાં એ હકીકત શામેલ છે કે લોહીના નમૂના લેવા ઘણી વખત કરવામાં આવે છે. ખાલી પેટ પર, નર્સ લોહી લે છે, તે પછી દર્દીને 75 ગ્રામ ગ્લુકોઝ પીવાની જરૂર છે. બે કલાકના અંતે, ફરીથી લોહી લેવામાં આવે છે અને ગ્લુકોઝનું સ્તર જોવામાં આવે છે. સામાન્ય રીતે, તે બે કલાકમાં 7.8 એમએમઓએલ / એલ સુધી હોવું જોઈએ, અને ડાયાબિટીસ સાથે તે 11 એમએમઓએલ / એલ કરતા વધારે હશે.
ત્યાં વિસ્તૃત પરીક્ષણો પણ છે જ્યાં દર અડધા કલાકમાં 4 વખત લોહી લેવામાં આવે છે. ગ્લુકોઝ લોડ્સના જવાબમાં ખાંડના સ્તરનું મૂલ્યાંકન કરતી વખતે તેમને વધુ માહિતીપ્રદ માનવામાં આવે છે.
હવે ઘણી ખાનગી પ્રયોગશાળાઓ છે, જેમાં ખાંડ માટે લોહી કેટલીક નસોમાંથી લેવામાં આવે છે, અને કેટલીક આંગળીમાંથી. ગ્લુકોમીટર્સ અથવા પરીક્ષણ સ્ટ્રીપ્સની સહાયથી એક્સપ્રેસ ડાયગ્નોસ્ટિક્સ પણ ખૂબ વિકસિત થઈ ગયા છે. આ તથ્ય એ છે કે વેનિસ અને રુધિરકેશિકામાં રક્ત ખાંડના સૂચકાંકો જુદા પડે છે, અને આ ઘણીવાર ખૂબ નોંધપાત્ર હોય છે.
- લોહીના પ્લાઝ્માની તપાસ કરતી વખતે, શર્કરાના લોહી કરતાં ખાંડનું સ્તર 10-15% વધારે હશે.
- રુધિરકેશિકા રક્તમાંથી રક્ત ગ્લુકોઝનું ઉપવાસ લગભગ એક શિરામાંથી રક્ત ખાંડની સાંદ્રતા જેટલું જ છે. રુધિરકેશિકા રક્ત ખાધા પછી, ગ્લુકોઝ 1-1.1 એમએમઓએલ / એલ શિરાયુક્ત લોહી કરતાં વધુ છે.
જટિલતાઓને
ટાઇપ 2 ડાયાબિટીઝ મેલીટસનું નિદાન થયા પછી, દર્દીને બ્લડ સુગરની સતત દેખરેખ રાખવા, ખાંડ ઘટાડવાની ગોળીઓ નિયમિતપણે લેવાની જરૂર છે, અને આહારનું પાલન કરવું અને હાનિકારક વ્યસનનો ઇનકાર કરવો જરૂરી છે. તમારે સમજવાની જરૂર છે કે હાઈ બ્લડ શુગર રક્ત વાહિનીઓને નકારાત્મક અસર કરે છે, વિવિધ ગૂંચવણો પેદા કરે છે.
ડાયાબિટીઝની બધી જટિલતાઓને બે મોટા જૂથોમાં વહેંચવામાં આવે છે: તીવ્ર અને ક્રોનિક.
- તીવ્ર ગૂંચવણોમાં કોમા શામેલ છે, જેનું કારણ દર્દીની સ્થિતિનું તીવ્ર વિઘટન છે. આ ઇન્સ્યુલિનના ઓવરડોઝથી, ખાવાની વિકૃતિઓ અને સૂચવેલ દવાઓના અનિયમિત, અનિયંત્રિત સેવનથી થઈ શકે છે. આ સ્થિતિ માટે હોસ્પિટલમાં દાખલ થતા નિષ્ણાતોની તાત્કાલિક સહાયની જરૂર છે.
- લાંબી (અંતમાં) મુશ્કેલીઓ સમય જતાં ધીમે ધીમે વિકાસ પામે છે.

પ્રકાર 2 ડાયાબિટીઝની તમામ ક્રોનિક ગૂંચવણોને ત્રણ જૂથોમાં વહેંચવામાં આવે છે:
- માઇક્રોવાસ્ક્યુલર - નાના જહાજોના સ્તરે જખમ - રુધિરકેશિકાઓ, વેન્યુલ્સ અને ધમનીઓ. આંખના રેટિના (ડાયાબિટીક રેટિનોપેથી) વાહિનીઓ પીડાય છે, એન્યુરિઝમ્સ રચાય છે જે કોઈપણ સમયે ફાટી શકે છે. આખરે, આવા ફેરફારોથી દ્રષ્ટિની ખોટ થઈ શકે છે. રેનલ ગ્લોમેર્યુલીના વાસણોમાં પણ ફેરફાર થાય છે, પરિણામે રેનલ નિષ્ફળતા રચાય છે.
- મેક્રોવાસ્ક્યુલર - મોટી કેલિબરની રક્ત વાહિનીઓને નુકસાન. મ્યોકાર્ડિયલ અને સેરેબ્રલ ઇસ્કેમિયા પ્રગતિ કરે છે, તેમજ પેરિફેરલ વેસ્ક્યુલર રોગ ઇસીટેરેન્સ. આ શરતો એથરોસ્ક્લેરોટિક વેસ્ક્યુલર નુકસાનનું પરિણામ છે, અને ડાયાબિટીઝની હાજરી તેમની ઘટનાનું જોખમ 3-4 વખત વધારે છે. વિઘટનશીલ ડાયાબિટીઝવાળા લોકોમાં અંગ કાપવાનું જોખમ 20 ગણા વધારે છે!
- ડાયાબિટીક ન્યુરોપથી. કેન્દ્રિય અને / અથવા પેરિફેરલ નર્વસ સિસ્ટમને નુકસાન થાય છે. નર્વ ફાઇબર સતત હાયપરગ્લાયકેમિઆના સંપર્કમાં રહે છે, કેટલાક બાયોકેમિકલ ફેરફારો થાય છે, પરિણામે રેસા દ્વારા સામાન્ય આવેગ વહન અવ્યવસ્થિત થાય છે.
સારવાર
પ્રકાર 2 ડાયાબિટીઝની સારવારમાં, એક સંકલિત અભિગમ સૌથી મહત્વપૂર્ણ છે. પ્રારંભિક તબક્કામાં, એક આહાર ગ્લુકોઝના સ્તરને સ્થિર કરવા માટે પૂરતો છે, અને પછીના તબક્કામાં, એક ચૂકી દવા અથવા ઇન્સ્યુલિન હાયપરગ્લાયકેમિક કોમામાં ફેરવી શકે છે.
આહાર અને વ્યાયામ
 સૌ પ્રથમ, રોગની તીવ્રતાને ધ્યાનમાં લીધા વિના, આહાર સૂચવવામાં આવે છે. ચરબીવાળા લોકોએ દિવસ દરમિયાન માનસિક અને શારીરિક પ્રવૃત્તિને ધ્યાનમાં રાખીને, કેલરી ઘટાડવાની જરૂર છે.
સૌ પ્રથમ, રોગની તીવ્રતાને ધ્યાનમાં લીધા વિના, આહાર સૂચવવામાં આવે છે. ચરબીવાળા લોકોએ દિવસ દરમિયાન માનસિક અને શારીરિક પ્રવૃત્તિને ધ્યાનમાં રાખીને, કેલરી ઘટાડવાની જરૂર છે.
આલ્કોહોલ પ્રતિબંધિત છે, કારણ કે કેટલીક દવાઓના સંયોજનમાં હાયપોગ્લાયસીમિયા અથવા લેક્ટિક એસિડિસિસ વિકસી શકે છે. અને ઉપરાંત, તેમાં ઘણી બધી વધારાની કેલરી શામેલ છે.
વ્યવસ્થિત કરવાની અને શારીરિક પ્રવૃત્તિની જરૂર છે. બેઠાડુ છબી શરીરના વજનને નકારાત્મક અસર કરે છે - તે ટાઇપ 2 ડાયાબિટીઝ અને તેની ગૂંચવણો ઉશ્કેરે છે. પ્રારંભિક સ્થિતિના આધારે ભાર ધીમે ધીમે આપવો જોઈએ. શ્રેષ્ઠ શરૂઆત એ છે કે દિવસમાં times વખત અડધો કલાક ચાલવું, સાથે સાથે તમારી શ્રેષ્ઠ ક્ષમતા પર સ્વિમિંગ કરવું. સમય જતાં, ભાર ધીમે ધીમે વધતો જાય છે. વજન ઘટાડવા વેગ આપતી રમતો ઉપરાંત, તેઓ કોષોમાં ઇન્સ્યુલિન પ્રતિકાર ઘટાડે છે, જે ડાયાબિટીઝને પ્રગતિ કરતા અટકાવે છે.
સુગર ઘટાડતી દવાઓ
બિનઅસરકારક આહાર અને શારીરિક પ્રવૃત્તિ સાથે, એન્ટિડિઆબેટીક દવાઓ પસંદ કરવામાં આવે છે, જે હવે ઘણી બધી છે. લોહીમાં શર્કરાના સામાન્ય સ્તરને જાળવવા માટે તે જરૂરી છે. કેટલીક દવાઓ, તેમની મુખ્ય અસર ઉપરાંત, માઇક્રોપરિવર્તન અને હેમોસ્ટેટિક સિસ્ટમને અનુકૂળ અસર કરે છે.
ખાંડ ઘટાડવાની દવાઓની સૂચિ:
- બિગુઆનાઇડ્સ (મેટફોર્મિન);
- સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ (ગ્લાયક્લાઝાઇડ);
- ગ્લુકોસિડેઝ અવરોધકો;
- ગ્લિનાઇડ્સ (નાટેગ્લાઇડ);
- એસજીએલટી 2 પ્રોટીન અવરોધકો;
- ગ્લાયફ્લોસિન્સ;
- થિઆઝોલિડેડીઓનિયન્સ (પિયોગ્લિટિઝોન).
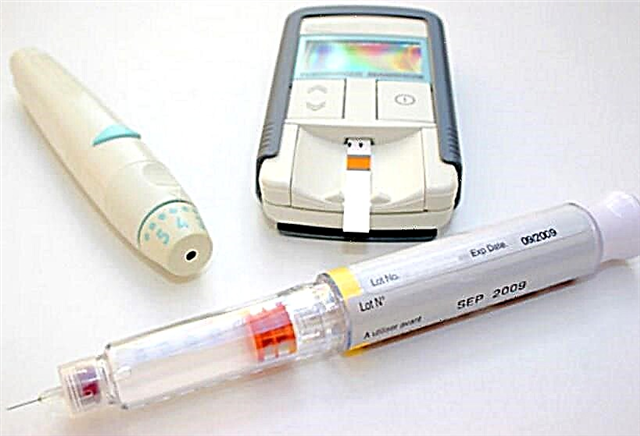
ઇન્સ્યુલિન ઉપચાર
પ્રકાર 2 ડાયાબિટીઝના વિઘટન અને ગૂંચવણોના વિકાસ સાથે, ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે, કારણ કે રોગની પ્રગતિ સાથે સ્વાદુપિંડનું હોર્મોનનું ઉત્પાદન પોતે જ ઘટે છે. ઇન્સ્યુલિનના સંચાલન માટે ખાસ સિરીંજ અને સિરીંજ પેન છે, જેમાં એકદમ પાતળી સોય અને સમજી શકાય તેવું ડિઝાઇન છે. પ્રમાણમાં નવું ઉપકરણ એ ઇન્સ્યુલિન પંપ છે, જેની હાજરી અનેક દૈનિક ઇન્જેક્શનને ટાળવામાં મદદ કરે છે.
અસરકારક લોક ઉપાયો
એવા ખોરાક અને છોડ છે જે રક્ત ખાંડને અસર કરી શકે છે, સાથે સાથે લેંગેરેન્સના ટાપુઓ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરી શકે છે. આવા ભંડોળ લોક છે.
- તજ તેની રચનામાં એવા પદાર્થો છે જે ડાયાબિટીસના ચયાપચયને અનુકૂળ અસર કરે છે. આ મસાલાના ચમચીના ઉમેરા સાથે ચા પીવામાં ઉપયોગી થશે.
- ચિકરી પ્રકાર 2 ડાયાબિટીઝ નિવારણ માટે ભલામણ કરી છે. તેમાં ઘણાં બધાં ખનિજો, આવશ્યક તેલ, વિટામિન સી અને બી 1 હોય છે. તે વેસ્ક્યુલર તકતીઓ અને વિવિધ ચેપવાળા હાયપરટેન્સિવ દર્દીઓ માટે ભલામણ કરવામાં આવે છે. તેના આધારે, વિવિધ ઉકાળો અને રેડવાની ક્રિયાઓ તૈયાર કરવામાં આવે છે, તે શરીરને તાણ સામે લડવામાં મદદ કરે છે, નર્વસ સિસ્ટમને મજબૂત બનાવે છે.
- બ્લુબેરી આ બેરીના આધારે, ડાયાબિટીઝ માટેની દવાઓ પણ છે. તમે બ્લુબેરીના પાંદડાનો ઉકાળો બનાવી શકો છો: એક ચમચી પાંદડા પાણી સાથે રેડવું અને સ્ટોવ પર મોકલો. ઉકળતા સમયે, તાત્કાલિક ગરમીથી દૂર કરો, અને બે કલાક પછી તમે તૈયાર પીણું પી શકો છો. આવા ઉકાળો દિવસમાં ત્રણ વખત પીવામાં આવે છે.
- અખરોટ - જ્યારે તેનું સેવન થાય છે, ત્યાં ઝિંક અને મેંગેનીઝની સામગ્રીને લીધે હાયપોગ્લાયકેમિક અસર થાય છે. તેમાં કેલ્શિયમ અને વિટામિન ડી પણ હોય છે.
- લિન્ડેન ચા. તેની હાઈપોગ્લાયકેમિક અસર છે, શરીર પર સામાન્ય ઉપચાર અસર પણ. આવા પીણું તૈયાર કરવા માટે, તમારે ઉકળતા પાણીના એક ગ્લાસ સાથે બે ચમચી લિન્ડેન રેડવાની જરૂર છે. તમે ત્યાં લીંબુનો ઝાટકો ઉમેરી શકો છો. તમારે દરરોજ ત્રણ વખત આ પ્રકારનું પીણું પીવું જરૂરી છે.
પ્રકાર 2 ડાયાબિટીઝ માટે સારું પોષણ
ડાયાબિટીઝવાળા દર્દીઓ માટે આહાર સુધારણાનું મુખ્ય લક્ષ્ય એ સ્થિર સ્તરે બ્લડ સુગર જાળવવું છે. તેના અચાનક કૂદકા અસ્વીકાર્ય છે, તમારે હંમેશા પોષણ સમયપત્રકનું પાલન કરવું આવશ્યક છે અને કોઈ પણ સંજોગોમાં આગળનું ભોજન અવગણો નહીં.
પ્રકાર 2 ડાયાબિટીઝ માટેનું પોષણ એ ખોરાકમાં કાર્બોહાઈડ્રેટને મર્યાદિત રાખવાનો છે. બધા કાર્બોહાઇડ્રેટ્સ પાચનશક્તિમાં જુદા પડે છે, ઝડપી અને ધીમા ભાગમાં વહેંચાયેલા છે. ઉત્પાદનોની ગુણધર્મો અને કેલરી સામગ્રીમાં તફાવત છે. શરૂઆતમાં, ડાયાબિટીઝના દર્દીઓ માટે કાર્બોહાઈડ્રેટનું તેમના દૈનિક માત્રા નક્કી કરવાનું ખૂબ જ મુશ્કેલ છે. સગવડ માટે, નિષ્ણાતોએ બ્રેડ યુનિટની કલ્પનાને ઓળખી કા .ી છે, જેમાં ઉત્પાદને ધ્યાનમાં લીધા વિના 10-12 ગ્રામ કાર્બોહાઈડ્રેટ હોય છે.
સરેરાશ, એક બ્રેડ યુનિટ ગ્લુકોઝનું સ્તર 2.8 એમએમઓએલ / એલ વધે છે, અને ગ્લુકોઝની આ માત્રાને શોષી લેવા માટે ઇન્સ્યુલિનના 2 યુનિટની જરૂર હોય છે. ખવાયેલા બ્રેડ એકમોના આધારે, વહીવટ માટે જરૂરી ઇન્સ્યુલિનની માત્રાની ગણતરી કરવામાં આવે છે. 1 બ્રેડ યુનિટ બિયાં સાથેનો દાણોનો અડધો ગ્લાસ અથવા એક નાના સફરજનને અનુરૂપ છે.
એક દિવસ માટે, વ્યક્તિએ લગભગ 18-24 બ્રેડ એકમો ખાવું જોઈએ, જે બધા ભોજનમાં વહેંચવું આવશ્યક છે: એક સમયે લગભગ 3-5 બ્રેડ એકમો. ડાયાબિટીઝવાળા લોકોને વિશેષ ડાયાબિટીઝ શાળાઓમાં આ વિશે વધુ કહેવામાં આવે છે.
નિવારણ
ટાઈપ 2 ડાયાબિટીસ સહિતના ઘણા રોગોની રોકથામીઓને આમાં વહેંચવામાં આવે છે:
- પ્રાથમિક;
- ગૌણ.
સામાન્ય રીતે રોગના વિકાસને અટકાવવાનું લક્ષ્ય પ્રાથમિક છે, અને ગૌણ પહેલાથી સ્થાપિત નિદાનની મુશ્કેલીઓથી બચી જશે.મુખ્ય લક્ષ્ય એ છે કે બ્લડ સુગરને સામાન્ય સંખ્યા પર સ્થિર કરવું, એવા બધા જોખમ પરિબળોને દૂર કરવા જે પ્રકાર 2 ડાયાબિટીઝનું કારણ બની શકે છે.
- આહાર - ખાસ કરીને શરીરના વજનમાં વધારો ધરાવતા લોકો માટે ભલામણ કરવામાં આવે છે. આહારમાં દુર્બળ માંસ અને માછલી, તાજી શાકભાજી અને ઓછી ગ્લાયકેમિક ઇન્ડેક્સ (બટાટા, કેળા અને દ્રાક્ષ સુધી મર્યાદિત) શામેલ ફળો શામેલ છે. દરરોજ પાસ્તા, સફેદ બ્રેડ, અનાજ અને મીઠાઈ ખાશો નહીં.
- સક્રિય જીવનશૈલી. મુખ્ય વસ્તુ એ શારીરિક પ્રવૃત્તિની નિયમિતતા અને શક્યતા છે. શરૂઆત માટે હાઇકિંગ અથવા સ્વિમિંગ પૂરતું છે.
- નાબૂદી, જો શક્ય હોય તો, ચેપના બધા કેન્દ્રો. પોલિસીસ્ટિક અંડાશયની સ્ત્રીઓ સ્ત્રીરોગચિકિત્સક દ્વારા નિયમિતપણે નિરીક્ષણ કરવામાં આવે છે.
- જ્યારે પણ શક્ય હોય ત્યારે તણાવપૂર્ણ પરિસ્થિતિઓને ટાળો.