 મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલ એન્ડોક્રાઇન ડિસઓર્ડર અને લોહીમાં ગ્લુકોઝના સંચય તરફ દોરી જાય છે તે ડાયાબિટીસ મેલિટસ જેવા રોગની લાક્ષણિકતા છે.
મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલ એન્ડોક્રાઇન ડિસઓર્ડર અને લોહીમાં ગ્લુકોઝના સંચય તરફ દોરી જાય છે તે ડાયાબિટીસ મેલિટસ જેવા રોગની લાક્ષણિકતા છે.
ખાંડના સ્તરમાં વધારાના કારણો અને ઇન્સ્યુલિનના ઇન્જેક્શનનો આશરો લેવાની જરૂરિયાતને આધારે, ઇન્સ્યુલિન આધારિત અને બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસને અલગ પાડવામાં આવે છે.
ડાયાબિટીઝના કારણો
 ઇન્સ્યુલિન આધારિત ડાયાબિટીસનો આઈસીડી કોડ 10 - E 10. હોય છે. આ પ્રકારનો રોગ મુખ્યત્વે બાળપણમાં જોવા મળે છે, જ્યારે પ્રથમ લક્ષણો દેખાય છે અને નિદાન થાય છે - પ્રકાર 1 ડાયાબિટીસ.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસનો આઈસીડી કોડ 10 - E 10. હોય છે. આ પ્રકારનો રોગ મુખ્યત્વે બાળપણમાં જોવા મળે છે, જ્યારે પ્રથમ લક્ષણો દેખાય છે અને નિદાન થાય છે - પ્રકાર 1 ડાયાબિટીસ.
આ સ્થિતિમાં, શરીર દ્વારા નાશ પામેલા સ્વાદુપિંડના કોષો ઇન્સ્યુલિન ઉત્પન્ન કરવાનું બંધ કરે છે. આ એક હોર્મોન છે જે ખોરાકમાંથી આવતા પેશીઓમાં આવતા ગ્લુકોઝના શોષણ અને તેને itર્જામાં રૂપાંતરિત કરવાની પ્રક્રિયાને નિયંત્રિત કરે છે.
પરિણામે, ખાંડ લોહીમાં બનાવે છે અને હાઈપરગ્લાયકેમિઆ તરફ દોરી શકે છે. પ્રકાર 1 ડાયાબિટીસના દર્દીઓને ઇન્સ્યુલિનના નિયમિત ઇન્જેક્શનની જરૂર હોય છે. નહિંતર, ગ્લુકોઝનો વિકાસ કોમાને ઉત્તેજિત કરી શકે છે.
 પ્રકાર 2 ડાયાબિટીઝમાં, હોર્મોન પૂરતા પ્રમાણમાં ઉત્પન્ન થાય છે, પરંતુ કોષો લાંબા સમય સુધી હોર્મોનને માન્યતા આપતા નથી, પરિણામે ગ્લુકોઝ ગ્રહણ થતું નથી અને તેનું સ્તર વધે છે. આ રોગવિજ્ .ાનને હોર્મોનલ ઇન્જેક્શન્સની જરૂર હોતી નથી અને તેને ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસ કહેવામાં આવે છે. આ પ્રકારની ડાયાબિટીસ 40-45 વર્ષ પછી વધુ વખત વિકાસ પામે છે.
પ્રકાર 2 ડાયાબિટીઝમાં, હોર્મોન પૂરતા પ્રમાણમાં ઉત્પન્ન થાય છે, પરંતુ કોષો લાંબા સમય સુધી હોર્મોનને માન્યતા આપતા નથી, પરિણામે ગ્લુકોઝ ગ્રહણ થતું નથી અને તેનું સ્તર વધે છે. આ રોગવિજ્ .ાનને હોર્મોનલ ઇન્જેક્શન્સની જરૂર હોતી નથી અને તેને ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસ કહેવામાં આવે છે. આ પ્રકારની ડાયાબિટીસ 40-45 વર્ષ પછી વધુ વખત વિકાસ પામે છે.
આ રોગના બંને પ્રકારો અસાધ્ય છે અને સુખાકારી અને સામાન્ય જીવન માટે લોહીમાં ખાંડની સાંદ્રતાના આજીવન સુધારણાની જરૂર છે. પ્રકાર 2 ડાયાબિટીઝ સાથે, ખાંડ ઘટાડવાની ગોળીઓ, શારીરિક પ્રવૃત્તિમાં વધારો અને કડક આહાર દ્વારા સારવાર હાથ ધરવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીઝ એ અપંગતા માટેનું સંકેત માનવામાં આવે છે અને તેની ગૂંચવણો માટે તે સૌથી જોખમી છે. સુગરના અસ્થિર સ્તરો જીનીટોરીનરી સિસ્ટમના વિનાશક ફેરફારો અને રેનલ નિષ્ફળતાના વિકાસ તરફ દોરી જાય છે. ડાયાબિટીઝના દર્દીઓમાં મૃત્યુદરમાં વધારો થવાનું આ મુખ્ય કારણ છે.
ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતામાં ઘટાડો અને શા માટે શરીર સ્વાદુપિંડનો નાશ કરવાનું શરૂ કરે છે તેના કારણોની તપાસ હજુ પણ કરવામાં આવી રહી છે, પરંતુ રોગના વિકાસમાં ફાળો આપતા આવા પરિબળોને ઓળખી શકાય છે:
- જાતિ અને જાતિ. તે નોંધ્યું હતું કે સ્ત્રીઓ અને કાળી જાતિના પ્રતિનિધિઓ પેથોલોજીથી પીડાય તેવી સંભાવના વધારે છે.
- વારસાગત પરિબળો. મોટે ભાગે, માંદા માતાપિતામાં, બાળક પણ ડાયાબિટીઝથી પીડાશે.
- આંતરસ્ત્રાવીય બદલાવ. આ બાળકો અને સગર્ભા સ્ત્રીઓમાં રોગના વિકાસને સમજાવે છે.
- પિત્તાશયની યકૃત અને પેથોલોજીનો સિરોસિસ.
- ખાવાની વિકૃતિઓ, ધૂમ્રપાન અને દારૂના દુરૂપયોગ સાથે ઓછી શારીરિક પ્રવૃત્તિ.
- જાડાપણું, એથરોસ્ક્લેરોટિક વેસ્ક્યુલર નુકસાનને કારણે.
- એન્ટિસાઈકોટિક્સ, ગ્લુકોકોર્ટિકોઇડ્સ, બીટા-બ્લocકર અને અન્ય દવાઓનો સ્વાગત.
- કુશિંગનું સિન્ડ્રોમ, હાયપરટેન્શન, ચેપી રોગો.
ડાયાબિટીઝ ઘણીવાર સ્ટ્રોક પછી લોકોમાં વિકાસ પામે છે અને તેને મોતિયા અને એન્જેના પેક્ટોરિસનું નિદાન થાય છે.
પ્રથમ લક્ષણો કેવી રીતે નોંધવું?
ડાયાબિટીઝના પ્રથમ સંકેતો બધા પ્રકારોમાં સમાન હોય છે, ફક્ત પ્રકાર 1 માં વધુ સ્પષ્ટ થાય છે:
- તરસ છીપાવવામાં અસમર્થતા; ડાયાબિટીસના દર્દીઓ દરરોજ 6 લિટર પાણી પી શકે છે;
- અતિશય ભૂખ;
- વારંવાર પેશાબ અને મોટા પ્રમાણમાં પેશાબ.

આગળ, પ્રકાર 1 ડાયાબિટીસ સાથે, વધારાના લક્ષણો જોવા મળે છે:
- એસિટોનની ગંધ અને સ્વાદ;
- મો inામાં સૂકવણી;
- ત્વચાના જખમને ફરીથી બનાવવાની ક્ષમતામાં ઘટાડો;
- અચાનક વજન ઘટાડો અને વધતી નબળાઇ;
- sleepંઘની ખલેલ અને આધાશીશી હુમલો;
- ફંગલ ચેપ અને શરદીની સંવેદનશીલતા;
- નિર્જલીકરણ;
- વિઝ્યુઅલ ફંક્શનમાં ઘટાડો;
- અસ્થિર બ્લડ પ્રેશર;
- ખંજવાળ અને ત્વચાની છાલ.
પ્રકાર 2 રોગ સાથે, એસીટોનની ગંધને બાદ કરતાં, સમાન લક્ષણોની નોંધ લેવામાં આવે છે. આ પ્રકારના પેથોલોજી સાથે, કીટોન બોડીઝ રચના થતી નથી, જે લાક્ષણિકતા ગંધ આપે છે.
ઇન્સ્યુલિન સારવારના અર્થ અને સિદ્ધાંતો
 ડાયાબિટીઝ મેલિટસમાં, ખાંડના કોષોમાં શોષણ કરવાની પ્રક્રિયા ખોરવાય છે, કારણ કે શરીરમાં ઇન્સ્યુલિન ઓછી હોય છે અથવા તે કોશિકાઓ દ્વારા અવગણવામાં આવે છે. પ્રથમ કિસ્સામાં, હોર્મોન ઈન્જેક્શન દ્વારા શરીરમાં પહોંચાડવો આવશ્યક છે.
ડાયાબિટીઝ મેલિટસમાં, ખાંડના કોષોમાં શોષણ કરવાની પ્રક્રિયા ખોરવાય છે, કારણ કે શરીરમાં ઇન્સ્યુલિન ઓછી હોય છે અથવા તે કોશિકાઓ દ્વારા અવગણવામાં આવે છે. પ્રથમ કિસ્સામાં, હોર્મોન ઈન્જેક્શન દ્વારા શરીરમાં પહોંચાડવો આવશ્યક છે.
પરંતુ માત્રા ગ્લુકોઝની માત્રાને અનુરૂપ હોવી જોઈએ કે જે ખવાયેલા ખોરાકમાંથી બહાર આવે છે. અતિશય અથવા અપૂરતી માત્રામાં ઇન્સ્યુલિન હાયપો- અથવા હાયપરગ્લાયકેમિઆનું કારણ બની શકે છે.
કાર્બોહાઇડ્રેટસ ગ્લુકોઝનું સાધન છે અને હોર્મોનની યોગ્ય માત્રા શોધવા માટે, દરેક ભોજન પછી તેમાંના કેટલા લોહીના પ્રવાહમાં જાય છે તે જાણવું મહત્વપૂર્ણ છે. દરેક ભોજન પહેલાં લોહીમાં ખાંડની સાંદ્રતાને માપવા પણ જરૂરી છે.
ડાયાબિટીસના દર્દીઓ માટે વિશેષ ડાયરી રાખવી વધુ અનુકૂળ છે જ્યાં તેઓ જમ્યા પહેલા અને પછી ગ્લુકોઝ ડેટા દાખલ કરે છે, કાર્બોહાઈડ્રેટનું પ્રમાણ અને ઇન્સ્યુલિનનો ડોઝ.
બ્રેડ યુનિટ એટલે શું?
 પોષણ દરમિયાન કાર્બોહાઈડ્રેટનું પ્રમાણ વધારે છે તેના આધારે હોર્મોનની માત્રાની ગણતરી કરવામાં આવે છે. ડાયાબિટીસના દર્દીઓએ આહાર જાળવવા કાર્બોહાઈડ્રેટની ગણતરી કરવાની જરૂર છે.
પોષણ દરમિયાન કાર્બોહાઈડ્રેટનું પ્રમાણ વધારે છે તેના આધારે હોર્મોનની માત્રાની ગણતરી કરવામાં આવે છે. ડાયાબિટીસના દર્દીઓએ આહાર જાળવવા કાર્બોહાઈડ્રેટની ગણતરી કરવાની જરૂર છે.
ફક્ત ઝડપી કાર્બોહાઇડ્રેટ્સની ગણતરી કરવામાં આવે છે, જે ઝડપથી શોષાય છે અને ગ્લુકોઝમાં કૂદકા તરફ દોરી જાય છે. સગવડ માટે, બ્રેડ યુનિટ જેવી વસ્તુ છે.
1 XE દીઠ કાર્બોહાઈડ્રેટ ખાવાનો અર્થ એ છે કે કાર્બોહાઈડ્રેટની સમાન માત્રાનો ઉપયોગ કરવો જે બ્રેડના અડધા ભાગમાં મળી આવે છે 10 મીમી જાડા અથવા 10 ગ્રામ.
ઉદાહરણ તરીકે, 1 XE સમાયેલ છે:
- એક ગ્લાસ દૂધ;
- 2 ચમચી. એલ છૂંદેલા બટાટા;
- એક માધ્યમ બટાટા;
- વર્મીસેલીના 4 ચમચી;
- 1 નારંગી
- Kvass એક ગ્લાસ.
તે ધ્યાનમાં રાખવું જોઈએ કે ખાંડ પ્રવાહી ખોરાકને ગાense રાશિઓ કરતાં ઝડપથી વધારશે અને 1 XE માં રાંધેલા રાશિઓ કરતાં વજન ઓછું કાચો ખોરાક (અનાજ, પાસ્તા, લીંબુ) ઓછો હોય છે.
દિવસ દીઠ XE ની પરવાનગી રકમ વયના આધારે બદલાય છે, ઉદાહરણ તરીકે:
- 7 વર્ષની ઉંમરે તમારે 15 XE ની જરૂર છે;
- 14 - છોકરાઓ 20, છોકરીઓ 17 XE;
- 18 વર્ષની ઉંમરે - છોકરાઓ 21, છોકરીઓ 18 XE;
- પુખ્ત 21 XE.
તમે એક સમયે 6-7 XE કરતા વધારે નહીં ખાઈ શકો.
 ડાયાબિટીસના દર્દીઓએ દરેક ભોજન પહેલાં તેમના ગ્લુકોઝનું સ્તર તપાસવું જોઈએ. ઓછી ખાંડના કિસ્સામાં, તમે કાર્બોહાઇડ્રેટ સમૃદ્ધ વાનગી, જેમ કે પ્રવાહી અનાજ, પરવડી શકો છો. જો સ્તર એલિવેટેડ હોય, તો તમારે ગા a અને ઓછા કાર્બોહાઇડ્રેટ ખોરાક (સેન્ડવિચ, સ્ક્રbledમ્બલ ઇંડા) પસંદ કરવાની જરૂર છે.
ડાયાબિટીસના દર્દીઓએ દરેક ભોજન પહેલાં તેમના ગ્લુકોઝનું સ્તર તપાસવું જોઈએ. ઓછી ખાંડના કિસ્સામાં, તમે કાર્બોહાઇડ્રેટ સમૃદ્ધ વાનગી, જેમ કે પ્રવાહી અનાજ, પરવડી શકો છો. જો સ્તર એલિવેટેડ હોય, તો તમારે ગા a અને ઓછા કાર્બોહાઇડ્રેટ ખોરાક (સેન્ડવિચ, સ્ક્રbledમ્બલ ઇંડા) પસંદ કરવાની જરૂર છે.
10 ગ્રામ કાર્બોહાઈડ્રેટ અથવા 1 XE માટે, 1.5-4 એકમો જરૂરી છે. હોર્મોન ઇન્સ્યુલિન. વર્ષના સમય અને દિવસના સમયને આધારે ડોઝ બદલાય છે. તેથી, સાંજે, ઇન્સ્યુલિનની માત્રા ઓછી હોવી જોઈએ, અને સવારે તેને વધારવાની જરૂર છે. ઉનાળામાં, તમે હોર્મોનનાં ઓછા એકમોમાં પ્રવેશી શકો છો, અને શિયાળામાં ડોઝ વધારવો પડશે.
આવા સિદ્ધાંતોનું પાલન કરીને, વધારાના ઇન્જેક્શનની જરૂરિયાતને ટાળી શકાય છે.
કયા હોર્મોન વધુ સારું છે?
કોઈ પણ પ્રકારના ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસની સારવાર વિવિધ પ્રકારના મૂળના હોર્મોન્સનો ઉપયોગ કરીને કરવામાં આવે છે:
- માનવ સ્વાદુપિંડનું હોર્મોન;
- ડુક્કર આયર્ન દ્વારા ઉત્પાદિત હોર્મોન;
- બોવાઇન હોર્મોન
આવા કિસ્સાઓમાં ગ્લુકોઝનું સ્તર સુધારવા માટે માનવીય હોર્મોન ફરજિયાત છે:
- ગર્ભાવસ્થા દરમિયાન ડાયાબિટીસ;
- ગૂંચવણો સાથે ડાયાબિટીસ;
- ટાઇપ 1 ડાયાબિટીસનું નિદાન બાળકમાં પ્રથમ.
કયા હોર્મોનને પસંદ કરવું તે પસંદ કરતી વખતે, દવાની માત્રાની સાચી ગણતરી પર ધ્યાન આપવું યોગ્ય છે. ફક્ત આના આધારે સારવારનું પરિણામ આધાર રાખે છે, અને મૂળ પર નહીં.
ટૂંકા ઇન્સ્યુલિનમાં શામેલ છે:

- હુમાલોગ;
- એક્ટ્રાપિડ;
- ઇન્સ્યુલ્રેપ;
- આઇલેટિન પી હોમોરપ.
આવી દવાઓની અસર ઇન્જેક્શન પછીના એક ક્વાર્ટરમાં થાય છે, પરંતુ તે લાંબા સમય સુધી ચાલતી નથી, 4-5 કલાક. આવા ઇન્જેક્શન્સ ખાતા પહેલા લેવાની રહેશે, અને ખાંડ વધે તો ક્યારેક ભોજનની વચ્ચે. તમારે બધા સમય ઇન્સ્યુલિનનો પુરવઠો રાખવો પડશે.
90 મિનિટ પછી, મધ્યમ-અભિનય ઇન્સ્યુલિન કાર્ય કરવાનું શરૂ કરે છે:
- સેમિલોંગ;
- સેમિલેન્ટ એનએમ અને એમએસ.
4 કલાક પછી, તેમની અસરકારકતામાં એક ટોચ છે. જો નાસ્તામાં પૂરતો સમય ન હોય અને ઇંજેક્શનમાંથી જમવામાં સમય વિલંબ થાય તો આ પ્રકારનું ઇન્સ્યુલિન અનુકૂળ છે.
તમે આ વિકલ્પનો ઉપયોગ ફક્ત ત્યારે જ કરી શકો છો કે ક્યારે અને ક્યારે ખાવામાં આવશે અને આ ખોરાકમાં કેટલી કાર્બોહાઇડ્રેટ હશે તેના વિશ્વસનીય જ્ withાન સાથે. છેવટે, જો તમે ભોજનમાં મોડા છો, તો સંભવ છે કે ગ્લુકોઝ સ્વીકાર્ય સ્તર કરતા ઓછું છે, અને જો વધુ કાર્બોહાઇડ્રેટ ખાવામાં આવે, તો તમારે બીજું ઇન્જેક્શન લેવાની જરૂર રહેશે.
લાંબા-અભિનયવાળા ઇન્સ્યુલિન સવારે અને સાંજે સંચાલિત કરવા માટે વધુ અનુકૂળ છે.
આમાં શામેલ છે:
- હ્યુમુલિન એન;
- પ્રોટાફન;
- ટેપ;
- હોમોફેન;
- મોનોર્ટાર્ડ એનએમ અને એમએસ;
- આઈલેટિન સોમ
આ હોર્મોન્સ 14 કલાકથી વધુ સમય માટે અસરકારક રીતે કાર્ય કરે છે અને ઈન્જેક્શન પછી 3 કલાક પછી કાર્ય કરવાનું શરૂ કરે છે.
તેઓ ક્યાં અને ક્યારે ઇન્જેક્શન લે છે?
ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસના ઉપચાર માટેનું ધોરણ, સ્વાદુપિંડ દ્વારા હોર્મોનના કુદરતી ઉત્પાદને મહત્તમ મળતા આવે તે માટે ક્રિયાના વિવિધ અવધિના ઇન્સ્યુલિન ઇન્જેક્શનના સંયોજન પર આધારિત છે.
સામાન્ય રીતે, નાસ્તા પહેલાં ટૂંકા અને લાંબા ઇન્સ્યુલિન, છેલ્લા ભોજન પહેલાં ટૂંક સમયમાં, અને લાંબા ઇન્જેક્શનમાં ઇન્જેક્ટ કરવામાં આવે છે. બીજા મૂર્ત સ્વરૂપમાં, લાંબા-અભિનયથી ઇન્સ્યુલિન સૂત્ર અને રાત્રે આપવામાં આવે છે, અને દરેક ભોજન પહેલાં ટૂંકા હોર્મોનનો ઇન્જેક્ટ કરવામાં આવે છે.
ઇન્સ્યુલિનની રજૂઆત માટે, 4 ઝોન વિભાજિત કરવામાં આવ્યા છે.
- પેટનો વિસ્તાર નાભિની બંને બાજુ લંબાય છે, બાજુઓ કબજે કરે છે. આ ઝોન સૌથી અસરકારક, પણ સૌથી પીડાદાયક માનવામાં આવે છે. પેટમાં ઇન્જેક્શન આપ્યા પછી, ઇન્જેક્ટેડ ઇન્સ્યુલિનમાંથી 90% કરતા વધારે શોષાય છે.
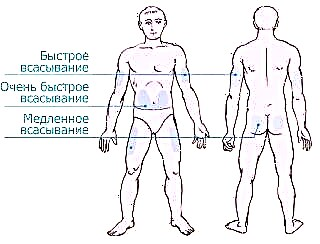 ઇન્જેક્શન પછી 10-15 મિનિટ પછી હોર્મોન કાર્ય કરવાનું શરૂ કરે છે, મહત્તમ અસર એક કલાક પછી અનુભવાય છે. દુખાવો ઓછો કરવા માટે, બાજુઓની નજીકની ત્વચાની સપાટીમાં એક ઈંજેક્શન શ્રેષ્ઠ રીતે કરવામાં આવે છે.
ઇન્જેક્શન પછી 10-15 મિનિટ પછી હોર્મોન કાર્ય કરવાનું શરૂ કરે છે, મહત્તમ અસર એક કલાક પછી અનુભવાય છે. દુખાવો ઓછો કરવા માટે, બાજુઓની નજીકની ત્વચાની સપાટીમાં એક ઈંજેક્શન શ્રેષ્ઠ રીતે કરવામાં આવે છે. - હાથનો વિસ્તાર કોણીથી ખભા સુધીના અંગની બહારના ભાગને અસર કરે છે. સિરીંજવાળા હોર્મોનના સ્વ-વહીવટ માટે આ ઝોન ખૂબ જ અસુવિધાજનક છે. તમારે પેન ખરીદવી જોઈએ અથવા સંબંધીઓની મદદ માંગવી જોઈએ. પરંતુ હાથનો વિસ્તાર ઓછામાં ઓછો સંવેદનશીલ હોય છે, ઇન્જેક્શનથી દુખાવો થતો નથી.
- જાંઘનો વિસ્તાર પગની બહારના ભાગ પર ઘૂંટણથી જંઘામૂળ સુધી સ્થિત છે. હાથ અને પગના ક્ષેત્રમાં, હોર્મોનનો 75% કરતા વધુ શોષી લેવામાં આવતો નથી અને તે વહીવટના ક્ષણથી 60-90 મિનિટમાં કાર્ય કરવાનું શરૂ કરે છે. લાંબા ઇન્સ્યુલિન માટે આ સ્થાનોનો ઉપયોગ કરવો વધુ સારું છે.
- બ્લેડ વિસ્તાર સૌથી અસ્વસ્થતા અને અશક્ત છે. પીઠમાં ઇંજેક્શન પછી, સંચાલિત માત્રાના 40% કરતા ઓછા શોષણ થાય છે.
ઇન્જેક્શન માટે સૌથી યોગ્ય સ્થળ એ નાભિની 2 આંગળીઓનો વિસ્તાર છે. તમારે દર વખતે એક જ જગ્યાએ પ્રિક ન કરવું જોઈએ. આ ત્વચા હેઠળ એડિપોઝ પેશીના સ્તરમાં ઘટાડો અને ઇન્સ્યુલિનના સંચયનું કારણ બની શકે છે, જેણે કાર્ય કરવાનું શરૂ કર્યું, હાયપોગ્લાયકેમિઆને ઉત્તેજીત કરશે. ઇન્જેક્શન ઝોન બદલવાની જરૂર છે, આત્યંતિક કિસ્સામાં, એક ઇન્જેક્શન બનાવો, અગાઉના પંચર સાઇટથી ઓછામાં ઓછા 3-4 સે.મી.થી પ્રસ્થાન કરો.
આવી ઇન્જેક્શન પેટર્નનો ઉપયોગ હંમેશાં થાય છે: ટૂંકા ઇન્સ્યુલિન પેટમાં ઇન્જેક્ટ કરવામાં આવે છે, અને લાંબી જાંઘમાં ઇન્જેક્ટ કરવામાં આવે છે. અથવા મિશ્રિત હોર્મોન તૈયારીઓનો ઉપયોગ થાય છે, ઉદાહરણ તરીકે, હુમાલોગ મિશ્રણ.
ઇન્સ્યુલિન વહીવટ વિશે વિડિઓ ટ્યુટોરિયલ:
ડાયાબિટીઝ મેલીટસ એ એક ખતરનાક અને અસાધ્ય રોગ છે જેની તમામ ડ doctorક્ટરની ભલામણોનું કડક પાલન, બ્લડ સુગરની સાંદ્રતાનું નિયમિત દેખરેખ અને ઇન્સ્યુલિનના ઇન્જેક્શનના સમયપત્રકનું સચોટ પાલન જરૂરી છે. ફક્ત આ બધી ક્રિયાઓનું સંયોજન તમને રોગને નિયંત્રણમાં રાખવા, જટિલતાઓના વિકાસને અટકાવવા અને આયુષ્ય વધારવાની મંજૂરી આપશે.

 ઇન્જેક્શન પછી 10-15 મિનિટ પછી હોર્મોન કાર્ય કરવાનું શરૂ કરે છે, મહત્તમ અસર એક કલાક પછી અનુભવાય છે. દુખાવો ઓછો કરવા માટે, બાજુઓની નજીકની ત્વચાની સપાટીમાં એક ઈંજેક્શન શ્રેષ્ઠ રીતે કરવામાં આવે છે.
ઇન્જેક્શન પછી 10-15 મિનિટ પછી હોર્મોન કાર્ય કરવાનું શરૂ કરે છે, મહત્તમ અસર એક કલાક પછી અનુભવાય છે. દુખાવો ઓછો કરવા માટે, બાજુઓની નજીકની ત્વચાની સપાટીમાં એક ઈંજેક્શન શ્રેષ્ઠ રીતે કરવામાં આવે છે.