લોહીમાં શર્કરાની ઉણપ સાથે, શરીરને અન્ય સ્રોતોમાંથી energyર્જા ઉત્પન્ન કરવા માટે ફરીથી ગોઠવવામાં આવે છે, જ્યારે એસિટોનેમિક સિન્ડ્રોમ વિકસે છે. આ સ્થિતિને રોગવિજ્ .ાનવિષયક માનવામાં આવે છે, કારણ કે તે કીટોન સંસ્થાઓ - એસિટોન અને કેટો એસિડ્સના પ્રકાશન સાથે છે, જે મોટા પ્રમાણમાં શરીરના નશોનું કારણ બને છે. મોટેભાગે, બાળકોમાં, થાક અને મેદસ્વીપણાવાળા પુખ્ત વયના લોકો, ડાયાબિટીઝ મેલીટસ અને અન્ય અંતocસ્ત્રાવી વિકૃતિઓવાળા દર્દીઓમાં સિન્ડ્રોમ જોવા મળે છે. એસિટોનની સાંદ્રતામાં વધારો સુસ્તી, omલટી અને ડિહાઇડ્રેશનની સાથે છે. નાના બાળકો અને ઇન્સ્યુલિનની ઉણપ ધરાવતા લોકો માટે આ સ્થિતિ સૌથી જોખમી છે.

પેથોજેનેસિસ
શરીરની energyર્જાની જરૂરિયાતોને સંતોષવાનો સૌથી સહેલો રસ્તો એ છે કે ગ્લુકોઝ તૂટી જવું. થોડી માત્રામાં, તે હંમેશાં આપણા લોહીમાં રહે છે; તેનો મુખ્ય સ્રોત કાર્બોહાઇડ્રેટસ સાથેનો તમામ ખોરાક છે. ખાવું પછી, લોહીમાં શર્કરાનું સ્તર ઝડપથી વધે છે, અને તે પછી તે લોહીના પ્રવાહ દ્વારા શરીરના તમામ કોષોમાં પણ ઝડપથી ફેલાય છે.
જો કોઈ વ્યક્તિ સમયસર ન ખાય, તો ગ્લુકોઝની ઉણપ ગ્લાયકોજેનના સપ્લાય દ્વારા આવરી લેવામાં આવે છે. તે એક પોલિસેકરાઇડ છે જે યકૃત અને સ્નાયુઓમાં સંગ્રહિત થાય છે. સ્નાયુ પેશીઓ 400 ગ્રામ ગ્લાયકોજેન સંગ્રહિત કરી શકે છે. આ ખાંડ ફક્ત સ્થાનિક રીતે, સ્થાન પર પીવામાં આવે છે, અને લોહીમાં પ્રવેશવા માટે સક્ષમ નથી. પિત્તાશયમાં ગ્લાયકોજેન ઓછું છે - પુખ્ત વયના લોકોમાં લગભગ 100 ગ્રામ અને પ્રાથમિક શાળા વયના બાળકોમાં 50 ગ્રામ. તે લોહીના પ્રવાહમાં ફેંકી દેવામાં આવે છે અને આખા શરીરમાં ફેલાય છે. સામાન્ય પરિસ્થિતિમાં, આ ગ્લાયકોજેન લગભગ એક દિવસ માટે પૂરતું છે, કસરત સાથે તે એક કલાક કરતા પણ ઓછા સમય ગાળે છે. બાળકોમાં ગ્લાયકોજેન વધુ ઝડપથી લેવામાં આવે છે, કારણ કે તેમની જીવનશૈલી પુખ્ત વયના લોકો કરતા વધુ સક્રિય હોય છે, અને પોલિસેકરાઇડનો ભંડાર ઓછો હોય છે.
ડાયાબિટીઝ અને પ્રેશર સર્જનો એ ભૂતકાળની વાત હશે
- ખાંડનું સામાન્યકરણ -95%
- નસ થ્રોમ્બોસિસ નાબૂદ - 70%
- મજબૂત ધબકારા દૂર -90%
- હાઈ બ્લડ પ્રેશરથી છૂટકારો મેળવવો - 92%
- દિવસ દરમિયાન energyર્જામાં વધારો, રાત્રે sleepંઘમાં સુધારો -97%
જો ગ્લાયકોજેનનો સ્ટોરહાઉસ ખાલી થઈ ગયો છે, અને ખાંડ લોહીના પ્રવાહમાં પ્રાપ્ત થયો નથી, તો શરીરમાં બીજી પદ્ધતિ શામેલ છે - લિપોલીસીસ. ચરબીને ફેટી એસિડ્સમાં વિભાજીત કરવાની પ્રક્રિયા છે અને પછી કોએનઝાઇમ એ. ત્યારબાદની પ્રતિક્રિયાઓમાં, શરીર દ્વારા જરૂરી energyર્જા છૂટી થાય છે, કોલેસ્ટરોલ અને કીટોન શરીર સંશ્લેષણ કરવામાં આવે છે. ઓછી માત્રામાં, કેટોન્સ સલામત છે, તેઓ પેશાબ અને લોહીમાં મળી શકે છે, નુકસાન પહોંચાડ્યા વિના. જો ચરબી સક્રિય રીતે તૂટી જાય છે, ત્યાં ડિહાઇડ્રેશન અથવા કિડનીની સમસ્યાઓ છે, એસીટોનમાં વિસર્જન થવાનો સમય નથી અને તે એકઠા થવાનું શરૂ કરે છે. આ કિસ્સામાં, તેઓ એસિટોનેમિક સિન્ડ્રોમની વાત કરે છે. તેના સંકેતો એ લોહીમાં કેટોન્સની વૃદ્ધિ છે - એસિટોનેમિયા અને પેશાબમાં તેમનું વિસર્જન - એસેટોન્યુરિયા.
મહત્વપૂર્ણ: શું આપણે પેશાબમાં એસીટોનથી ડરવાની જરૂર છે અને તેના વધારાના કારણો, આપણે અહીં આ વિશે વાત કરી - વધુ વાંચો
સિન્ડ્રોમનાં કારણો
ગ્લુકોઝ અને એસિટોનેમિક સિન્ડ્રોમના અભાવથી વિવિધ તીવ્રતા વધી શકે છે:
- ખોરાક સાથે કાર્બોહાઈડ્રેટનું અપૂરતું સેવન, ઉદાહરણ તરીકે, વજન ઘટાડવા અથવા ડાયાબિટીઝવાળા દર્દીઓ માટે ઓછી કાર્બ આહાર. લાંબા ગાળાના કાર્બોહાઇડ્રેટની ઉણપ એ યકૃતની ગ્લાયકોજેન સંગ્રહિત કરવાની ક્ષમતા ઘટાડે છે, તેથી, આહારના અનુયાયીઓમાં એસિટોનેમિક સિન્ડ્રોમ ઝડપથી વિકસે છે જે લોકો પૂરતા પ્રમાણમાં સેકરાઇડ્સનો વપરાશ કરે છે. બાળકમાં, ગ્લાયકોજેન એકઠા કરવાની ક્ષમતા જન્મ પહેલાં જ રચાય છે. તેની ઓછી સંખ્યાને કારણે, શિશુઓને ફરજિયાત કાર્બોહાઇડ્રેટ સામગ્રીવાળા વધુ વારંવાર ભોજનની જરૂર હોય છે.
- ચરબીયુક્ત, હાઇ-પ્રોટીન ખોરાક કાર્બોહાઈડ્રેટની સંબંધિત અભાવ સાથે.
- ઉર્જા ખર્ચમાં વધારો સાથેની શરતો. આ કારણોસર એસિટોનેમિક સિન્ડ્રોમ 8 વર્ષથી ઓછી ઉંમરના બાળકોની લાક્ષણિકતા છે. તેમને તાણ, ચેપ, ઝેર હોય છે અને રાત્રિભોજન પણ અવગણીને કીટોનેસની રચના થઈ શકે છે. કેટલાક બાળકોમાં એસેટોન્યુરિયાની સંભાવના હોય છે, તેઓ સામાન્ય રીતે પાતળા, મોબાઇલ, સરળતાથી ઉત્સાહિત હોય છે, ઓછી ભૂખ અને ગ્લાયકોજેનનો થોડો પુરવઠો ધરાવતા હોય છે. પુખ્ત વયના લોકોમાં, ગંભીર ઇજાઓ, ઓપરેશન્સ અને કોમામાંથી બહાર નીકળ્યા પછી નોંધપાત્ર માત્રામાં એસિટોન બહાર આવે છે, તેથી, આ સમયે, દર્દીને ગ્લુકોઝ ઇન્ટ્રાવેનથી ઇન્જેક્ટ કરવામાં આવે છે.
- ટોક્સિકોસિસ અથવા પ્રિક્લેમ્પ્સિયા સાથે, જે vલટી અને ભૂખની અછત સાથે હોય છે, સગર્ભા સ્ત્રીને પૂરતું કાર્બોહાઇડ્રેટ મળતું નથી, તેથી ચરબી શરીરમાં તૂટી જવા લાગે છે અને એસીટોન સ્ત્રાવ થાય છે. બાળકોની જેમ, સગર્ભા સ્ત્રીઓમાં સિન્ડ્રોમનું કારણ કોઈપણ રોગ અને ભાવનાત્મક અનુભવ હોઈ શકે છે.
- લાંબા સમય સુધી ઉચ્ચ તીવ્રતાવાળા સ્નાયુઓનો ભાર ગ્લુકોઝ અને ગ્લાયકોજેન સ્ટોર્સને બાળી નાખે છે, અને તાલીમ અથવા શારીરિક મજૂરી પછી ગ્લુકોઝનું પ્રમાણ થોડો સમય ચાલુ રહે છે. એસિટોનેમિક સિન્ડ્રોમ ટાળવા માટે, ભાર પછી કાર્બોહાઇડ્રેટનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે - "કાર્બોહાઇડ્રેટ વિંડો બંધ કરો." અને .લટું, જો પાઠનો ઉદ્દેશ વજન ગુમાવે છે, તે થોડા કલાકો માટે અનિચ્છનીય છે, કારણ કે તે આ સમયે છે કે ચરબી તૂટી ગઈ છે.
- પ્રકાર 1 ડાયાબિટીસમાં ઇન્સ્યુલિનના ઉત્પાદનમાં સમાપ્તિ. તેના પોતાના હોર્મોનની ગેરહાજરીમાં, ખાંડ કોશિકાઓમાં પ્રવેશવાની ક્ષમતાને સંપૂર્ણપણે ગુમાવે છે, તેથી ચરબી ખાસ કરીને ઝડપથી તૂટી જાય છે. એસિટોનેમિક સિન્ડ્રોમ ડાયાબિટીસ મેલિટસની શરૂઆત અથવા સૂચવેલ ઇન્સ્યુલિન તૈયારીઓની અપૂરતી માત્રા સાથે વિકાસ પામે છે અને ઝડપથી કેટોસિડોટિક કોમામાં વિકાસ કરી શકે છે.
- 2 પ્રકારના ડાયાબિટીસના ગંભીર તબક્કામાં ઇન્સ્યુલિનના સંશ્લેષણમાં નોંધપાત્ર ઘટાડો. એક નિયમ પ્રમાણે, આ સમયે દર્દીને હાયપરગ્લાયકેમિઆ અને પેશીઓની ભૂખમરો અટકાવવા માટે ઇન્સ્યુલિન થેરેપીમાં સ્થાનાંતરિત કરવામાં આવે છે. જો આવું થતું નથી, તો બ્લડ સુગરની વૃદ્ધિ સાથે, એસિટોનેમિક સિન્ડ્રોમ વિકસે છે.
- ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં ઇન્સ્યુલિનનો મજબૂત પ્રતિકાર. આ સ્થિતિમાં, રક્તમાં ખાંડ અને ઇન્સ્યુલિન બંને પૂરતા પ્રમાણમાં છે, પરંતુ કોષ પટલ તેમને અંદર આવવા દેતું નથી. પ્રતિકારનું મુખ્ય કારણ સ્થૂળતા અને હલનચલનનો અભાવ છે.
- આલ્કોહોલનો વારંવાર ઉપયોગ ગ્લાયકોજેનનું પ્રમાણ ઘટાડવામાં મદદ કરે છે, જે સિન્ડ્રોમના વિકાસને વેગ આપે છે.
એસિટોનેમિયાના લક્ષણો
પ્રથમ લક્ષણો કીટોન નશો સાથે સંકળાયેલા છે. સુસ્તી, થાક, ઉબકા, માથાનો દુખાવો, ભારેપણું અથવા પેટની અન્ય અગવડતા અનુભવાય છે.
કેટોન્સની સાંદ્રતા વધતાં, નીચેના અવલોકન થાય છે:
- સતત ઉલટી. હુમલા ઘણા કલાકો સુધી ટકી શકે છે, તે દરમિયાન દર્દી આ સમયગાળા દરમિયાન ખાય છે તે તમામ પ્રવાહી ગુમાવે છે. Omલટી એસિટોનની ગંધને બહાર કા .ે છે. પિત્ત અને લોહીની પણ શક્ય ઉલટી;
- તે જ ગંધ દર્દીના શ્વાસથી અનુભવાય છે, અને કેટલીક વખત તેની ત્વચામાંથી;
- પેરીટોનિયમમાં દુખાવો, ઘણી વખત તીવ્ર પેટના લક્ષણો જેવા જ: તીક્ષ્ણ, દબાણ પછી તીવ્ર. અતિસાર શક્ય છે;
- ઝડપથી વધતી નબળાઇ. બાળક જૂઠું બોલે છે અને નિર્દયતાથી તેની પહેલાંની રસપ્રદ બાબતો પર પ્રતિક્રિયા આપે છે;
- ફોટોફોબિયા - દર્દી પ્રકાશ બંધ કરવા, પડધા દોરવા, આંખોમાં દુ ofખની ફરિયાદ કરવાનું કહે છે;
- તાપમાન વધી શકે છે;
- વારંવાર ઉલટી અને અતિસારને લીધે ડિહાઇડ્રેશન, દર્દીને સૂકા હોઠ, થોડું લાળ, પેશાબ થોડી માત્રામાં વિસર્જન થાય છે, કાળા રંગનો હોય છે.
જો બાળક એસિટોનેમિક સિન્ડ્રોમનો શિકાર છે, તો તે સમય સમય પર તેના સમાન લક્ષણો ધરાવે છે. એસિટોનેમિયાના કેટલાક એપિસોડ પછી, માતાપિતા આ સ્થિતિને ઝડપથી ઓળખવાનું અને બંધ કરવાનું શીખો. સિન્ડ્રોમના પ્રારંભિક અભિવ્યક્તિઓ સાથે ઘરે સારવાર શક્ય છે. જો બાળક થોડું પીવે છે અને પેશાબ કરવાની શક્યતા ઓછી થાય છે, કારણ કે તમામ પ્રવાહી vલટી થવાથી બહાર આવે છે, તમારે ડ doctorક્ટરને બોલાવવાની જરૂર છે. જેટલું નાનું બાળક, તે ઝડપથી ડિહાઇડ્રેશનનો વિકાસ કરે છે.
જોખમ અને શક્ય પરિણામો
મોટેભાગે, કીટોન સંસ્થાઓ ઓછી માત્રામાં રચાય છે, કિડની અને ફેફસાં દ્વારા વિસર્જન કરે છે અને તે આરોગ્યના જોખમે સંકળાયેલ નથી. એસિટોનેમિક સિન્ડ્રોમ ફક્ત બાળકો, નબળા દર્દીઓ અને ડાયાબિટીસના દર્દીઓ માટે જોખમી છે.
બાળકોમાં, તેમના વજન ઓછા હોવાને કારણે, કેટોન્સની સાંદ્રતા ઝડપથી વધે છે, omલટી શરૂ થાય છે અને ખતરનાક નિર્જલીકરણ વિકસે છે. આ સ્થિતિમાં, ખોરાકમાં કાર્બોહાઈડ્રેટ આપવાનું તેમના માટે અશક્ય છે, તેથી હોસ્પિટલમાં દાખલ થવું અને ગ્લુકોઝના નસોમાં પ્રવેશવાની જરૂર છે.
ડાયાબિટીઝમાં, એસિટોન સલામત છે જો તે ઓછી કાર્બ આહાર અથવા શારીરિક પ્રવૃત્તિને કારણે થાય છે. પરંતુ જો એસિટોનેમિક સિન્ડ્રોમ હાઈ બ્લડ શુગર સાથે હોય, તો જોખમ નોંધપાત્ર રીતે વધે છે. આ સ્થિતિમાં, પોલીયુરિયા જોવા મળે છે - પેશાબનું વધુ પડતું વિસર્જન, જે ડિહાઇડ્રેશનનું કારણ બને છે. શરીર પેશાબની જાળવણી દ્વારા પ્રવાહીની અછતને પ્રતિસાદ આપે છે, અને તેથી કેટોન્સ. એસિટોનના સંચય તરફ દોરી જાય છે અને ડાયાબિટીસ નેફ્રોપથી, રેનલ નિષ્ફળતા સાથે. કીટોન્સની સાંદ્રતામાં વધારો રક્તની ઘનતા અને તેની એસિડિટીએ વધારે છે. ઉપરોક્ત વિકારોના સંકુલને ડાયાબિટીક કેટોએસિડોસિસ કહેવામાં આવે છે. જો તમે તેને સમયસર બંધ ન કરો, તો કેટોસિડોસિસ હાયપરગ્લાયકેમિક કોમા તરફ દોરી જાય છે.
ડાયગ્નોસ્ટિક્સ
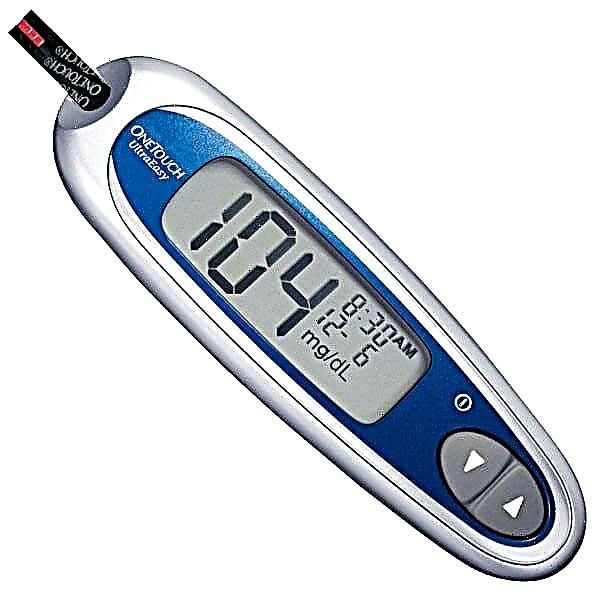
ડાયાબિટીઝમાં દર્દીની સુખાકારીનું કારણ નક્કી કરવું સામાન્ય રીતે મુશ્કેલ નથી, જો તે નિયમિતપણે ગ્લુકોમીટરનો ઉપયોગ કરે છે અને તેના સ્વાસ્થ્યની દેખરેખ રાખે છે. બાળકમાં એસિટોનેમિક સિન્ડ્રોમની પ્રથમ ઘટનાનું નિદાન કરવું વધુ મુશ્કેલ છે, સામાન્ય રીતે લાક્ષણિકતા લક્ષણોવાળા બાળકોને ચેપી વ wardર્ડમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે, અને યોગ્ય નિદાન સેટ કર્યા પછી, તેઓને સારવાર માટે ગેસ્ટ્રોએન્ટરોલોજીકલ વિભાગમાં સ્થાનાંતરિત કરવામાં આવે છે. ભવિષ્યમાં, માતાપિતા ઘરે ઘરે એસિટોન નક્કી કરવા માટેનાં સાધનો ખરીદી શકે છે, અને ડોકટરોની મદદ વગર નિદાન અને સમયસર સિન્ડ્રોમ બંધ કરી શકે છે.

પ્રયોગશાળા પદ્ધતિઓ
હોસ્પિટલમાં, કીટોન્સ શોધવા માટે લોહી અને પેશાબ લેવામાં આવે છે. પેશાબમાં, એસિટોન અર્ધ-પરિમાણિક પદ્ધતિ દ્વારા નક્કી કરવામાં આવે છે, આ વિશ્લેષણનું પરિણામ 1 થી 4 પ્લેસ સુધી છે. વધારે સાંદ્રતા, વધુ ભ્રાંતિ.
વિશ્લેષણનો ડિક્રિપ્શન:
| પરિણામ | સ્થિતિની તીવ્રતા |
| + | એસેટોનેમિક સિન્ડ્રોમની હળવા, સારવાર ઘરે ઘરે કરી શકાય છે. |
| ++ | મધ્યમ ડિગ્રી. જો સિન્ડ્રોમ અગાઉ વારંવાર જોવા મળે છે, તો તેના કોર્સ અને સારવારની પદ્ધતિઓની વિશેષતા જાણીતી છે, તો તમે જાતે કેટોન્સ સાથે વ્યવહાર કરી શકો છો. જો એસિટોનેમિક સિન્ડ્રોમ પ્રથમ વખત થાય છે, તો તબીબી દેખરેખ જરૂરી છે. |
| +++ | એક મહત્વપૂર્ણ વધારો, કીટોન્સ ધોરણ કરતાં 400 ગણો, હોસ્પિટલમાં દાખલ થવું જરૂરી છે. |
| ++++ | ગંભીર સ્થિતિ, એસિટોન 600 વખત ધોરણ કરતાં વધી જાય છે, સારવાર વિના, કેટોસિડોસિસનો વિકાસ શક્ય છે. |
રક્ત કેટોન્સ, એમએમઓએલ / એલ માં નક્કી કરવામાં આવે છે, ધોરણ છે પર વિશ્લેષણમાં વપરાયેલી પદ્ધતિના આધારે 0.4 થી 1.7 સુધી. 100-170 એમએમઓએલ / એલનો વધારો કેટોએસિડોટિક કોમા જોવા મળે છે.
એક્સપ્રેસ પદ્ધતિઓ
ઘરે, પેશાબમાં એસિટોન સરળતાથી ખાસ પરીક્ષણ સ્ટ્રીપ્સ દ્વારા શોધી શકાય છે જે લિટમસ પેપરના સિદ્ધાંત પર કાર્ય કરે છે. સૌથી સામાન્ય કેટોગ્લુક (240 રુબેલ્સ માટે 50 પીસી), યુરીકેટ (150 રુબેલ્સ), કેટોફન (200 રુબેલ્સ) છે. કીટોન્સની સાંદ્રતા પેશાબમાં નિમજ્જન પછી પરીક્ષણ પટ્ટીના સ્ટેનિંગની ડિગ્રી દ્વારા નક્કી થાય છે.
ઉપયોગની શરતો:
- કન્ટેનરમાં પેશાબ એકત્રિત કરો. વિશ્લેષણ માટે, પેશાબ તાજી હોવો જોઈએ, તે 2 કલાકથી વધુ સમય સુધી સંગ્રહિત કરી શકાતો નથી.
- પરીક્ષણની પટ્ટી મેળવો. કન્ટેનરને તરત જ બંધ કરો, કેમ કે બાકીની પટ્ટીઓ હવાના સંપર્કથી બગડે છે.
- પેશાબમાં સૂચક સાથે સ્ટ્રીપનો નીચેનો ભાગ 5 સેકંડ માટે.
- પટ્ટી બહાર કા .ો. તેની ધારને હાથમો toું લૂછવાનો નાનો ટુવાલ સુધી ટચ કરો જેથી વધારે પેશાબ સમાઈ જાય.
- 2 મિનિટ પછી, પેકેજ પરના સ્કેલ સાથે સૂચકના રંગની તુલના કરો અને કીટોન્સનું સ્તર નક્કી કરો. વધુ સંતૃપ્ત રંગ, એસીટોન higherંચો.
ડાયાબિટીઝના દર્દીઓ ગ્લુકોમીટર મોડેલોનો ઉપયોગ કરી શકે છે જે સુગર અને લોહીના કેટોન્સ બંનેને શોધી શકે છે. એસીટોન શોધવા માટે, તમારે અલગ સ્ટ્રીપ્સ ખરીદવી પડશે.
એસિટોનેમિક સિન્ડ્રોમ રાહત
એસિટોનેમિક સિન્ડ્રોમની સારવાર માટેનો સામાન્ય નિયમ ડિહાઇડ્રેશન દૂર છે. દર્દીને ઘણી વાર આપવાની જરૂર રહે છે, પરંતુ થોડુંક, પ્રવાહી. જો વારંવાર ઉલટી જોવા મળે છે, તમારે નિર્જલીકરણનાં લક્ષણો અદૃશ્ય થઈ જાય છે અને પેશાબ સામાન્ય માત્રામાં વહેવા માંડે છે ત્યાં સુધી તમારે દર 5 મિનિટમાં ચમચીમાં શાબ્દિક પીવું પડશે. તે જ સમયે, એસિટોનેમિયાના કારણને દૂર કરવું આવશ્યક છે.
ડાયાબિટીઝના દર્દીઓમાં
જો એસિટોન ડાયાબિટીસમાં દેખાય છે, તો તમારે સૌથી પહેલાં રક્ત ગ્લુકોઝનું માપન કરવાની જરૂર છે. જો તેમાં નોંધપાત્ર વધારો કરવામાં આવે છે (> 13 એમએમઓએલ / એલ), તો કેટોસિડોસિસનું જોખમ વધારે છે. ગ્લુકોઝ ઘટાડવા માટે, તમારે મેટફોર્મિન પીવાની જરૂર છે, ખોરાકમાંથી કાર્બોહાઇડ્રેટ્સને બાકાત રાખવી જોઈએ, અથવા સાચી ઇન્સ્યુલિન ઇન્જેક્શન બનાવવું જોઈએ.
સામાન્ય પેશાબ પુન restoredસ્થાપિત થયા પછી જ એસિટોન ઘટવાનું શરૂ કરશે. આ કરવા માટે, તમારે ઓરડાના તાપમાને પુષ્કળ પ્રમાણમાં સ્વેઇટ પાણી પીવાની જરૂર છે. લાંબા સમય સુધી ઉલટી સાથે, ખાસ રીહાઇડ્રેશન સોલ્યુશન્સનો ઉપયોગ કરવામાં આવે છે - રેજિડ્રોન, ટ્રિસોલ, હાઇડ્રોવિટ. ગ્લાયસીમિયાના સામાન્યકરણ પછી જ કાર્બોહાઇડ્રેટ્સવાળા ખોરાક અને પીણાની મંજૂરી છે.
જો ડાયાબિટીસ દર્દી અને અસામાન્ય શ્વાસને અવરોધે છે, તો તમારે એમ્બ્યુલન્સ બોલાવવાની જરૂર છે. આવા લક્ષણો પૂર્વવર્તી રાજ્યની લાક્ષણિકતા છે, તે ઘરે કામ કરશે નહીં.
હોસ્પિટલમાં, દર્દી ઇન્સ્યુલિન થેરેપીની મદદથી બ્લડ સુગર ઘટાડશે, ડ્રોપર્સ શરીરમાં પ્રવાહીનું પ્રમાણ ફરીથી સ્થાપિત કરશે. ડોકટરોની સમયસર પહોંચ સાથે, એસિટોનેમિક સિન્ડ્રોમ શરીરને નોંધપાત્ર નુકસાન પહોંચાડતું નથી.
બાળકોમાં
બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ એક સામાન્ય ઘટના છે, મોટા ભાગે તેને ઝડપથી રોકી શકાય છે. કેટલાક બાળકો શરદી અથવા એક vલટી જેવી દરેક બિમારી માટે એસીટોન “આપે છે”, અને તેમના માટે નવી પરિસ્થિતિઓ અથવા રમતોમાં ખૂબ સક્રિય છે. આ ડરવું યોગ્ય નથી, કિશોરાવસ્થાથી, ગ્લાયકોજેન સ્ટોર્સ વધશે, અને સિન્ડ્રોમ લાંબા સમય સુધી પરેશાન કરશે નહીં.
જલદી બાળકની અસામાન્ય સ્થિતિ છે - આંસુ, સુસ્તી, સુસ્તી, તમારે તરત જ પેશાબમાં એસિટોન માપવાની જરૂર છે. આ કરવા માટે, હંમેશાં ઘરેલું પરીક્ષણ સ્ટ્રિપ્સ પર હોવું જોઈએ. જો તેમાં થોડો વધારો થાય છે, તો કાર્બોહાઇડ્રેટ્સનો અભાવ છે. મીઠી પીણાની મદદથી તેના માટે સૌથી ઝડપી રસ્તો છે: કોમ્પોટ, રસ, ચા. આવી સારવાર પછી, કેટોન્સની રચના બંધ થાય છે, ત્યાં ઉલટી થશે નહીં.

ઘણીવાર, એસિટોનેમિક સિન્ડ્રોમ ખૂબ જ શરૂઆતમાં રોકી શકાતી નથી. એવું થાય છે કે બાળકમાં omલટી થવી એક રાતની afterંઘ પછી વહેલી સવારે શરૂ થાય છે. આ કિસ્સામાં, યુક્તિઓ સમાન છે - અમે બાળકને પકડીએ છીએ. સૂકા ફળનો ફળનો મુરબ્બો, ગ્લુકોઝ સોલ્યુશન અથવા મધ સાથે લીંબુનો ઉપયોગ કરવો વધુ સારું છે. પીવું ગરમ હોવું જ જોઈએ. કાર્બોનેટેડ પીણાં અનિચ્છનીય છે, કારણ કે તે પેટમાં દુખાવો વધારી શકે છે. જો ઉલટી પુનરાવર્તન કરવામાં આવે છે, તો પ્રવાહીને ઘણીવાર ચમચી દ્વારા આપો. જો બાળકને ડાયાબિટીઝ હોય, પરંતુ ત્યાં કોઈ હાયપરગ્લાયકેમિઆ નથી, તો ઇન્સ્યુલિનની રજૂઆત સાથે સ્વીટ પીણું હોવું જોઈએ.
સારવાર દરમિયાન, તમારે પેશાબની હાજરીની દેખરેખ રાખવાની જરૂર છે. પ્રવાહીના પૂરતા પ્રમાણમાં, બાળકએ ઓછામાં ઓછા દર 3 કલાકે ટોઇલેટમાં જવું જોઈએ, પેશાબ ઓછો હોવો જોઈએ.
નીચેના કિસ્સાઓમાં બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ માટે એમ્બ્યુલન્સ ક Callલ કરો:
- 4 મહિનાથી ઓછી ઉંમરના બાળક;
- despiteલટી, સારવાર હોવા છતાં, ભારે બને છે, બધા નશામાં પ્રવાહી ખોવાઈ જાય છે;
- 6 કલાકથી વધુ સમય માટે કોઈ પેશાબ નથી;
- ઉલટીમાં ડાર્ક બ્રાઉન કલરના નાના કણો હોય છે;
- મૂંઝવણમાં સભાનતા અથવા અયોગ્ય વર્તન જોવા મળે છે;
- અસામાન્ય શ્વાસ હાજર છે;
- ઉલટીના હુમલા પછી પેટમાં દુખાવો દૂર થતો નથી.
સિન્ડ્રોમના પ્રથમ દેખાવ પછી, તમારે તેનું કારણ નક્કી કરવા બાળ ચિકિત્સકનો સંપર્ક કરવાની જરૂર છે. કાર્બોહાઇડ્રેટ્સના શોષણ સાથે સમસ્યાઓ દૂર કરવા માટે, તે સામાન્ય રક્ત અને પેશાબ પરીક્ષણો, એક સુગર પરીક્ષણ લખી આપશે.
કેવી રીતે એસિટોનના ફરીથી દેખાતા અટકાવવા માટે
ડાયાબિટીઝ સાથે, એસીટોનેમિક સિન્ડ્રોમ ફક્ત રોગના સારા વળતર દ્વારા રોકી શકાય છે. સામાન્ય રક્ત ગ્લુકોઝ સાથે, એસીટોનનું પ્રકાશન નોંધપાત્ર નથી, તમે તેના પર ધ્યાન આપી શકતા નથી. માંદગી અથવા તાણના સમયગાળા દરમિયાન, ગ્લુકોઝની વૃદ્ધિ સમયસર શોધવા માટે વધુ વખત માપવાની જરૂર છે. આ સમયે, તમારે ખાંડ ઘટાડવાની ગોળીઓ અને ઇન્સ્યુલિનની માત્રા વધારવાની જરૂર પડી શકે છે.
બાળકોમાં વારંવાર એસિટોનેમિક omલટી થવાનું સિન્ડ્રોમ, ભોજન વચ્ચે કાર્બોહાઇડ્રેટ નાસ્તાનું સંગઠન જરૂરી છે.રાત્રિભોજનની ઉપયોગિતાને મોનિટર કરવાની ખાતરી કરો, કારણ કે મોટા ભાગે સિન્ડ્રોમ રાત્રે શરૂ થાય છે. હુમલો થયા પછીના પ્રથમ દિવસમાં આહાર ખોરાકની જરૂર પડે છે - ક્રેકર અથવા ચા સાથે બિસ્કિટ, રસ સાથે ચોખા. બીજા જ દિવસે તમે સામાન્ય ખોરાક આપી શકો છો. સખત આહાર જરૂરી નથી. ફક્ત 2 નિયમોનું અવલોકન કરવું જોઈએ: કાર્બોહાઇડ્રેટ્સ સાથે ચરબી આપો અને ઉચ્ચ ચરબીવાળી સામગ્રીવાળા ખોરાકને ટાળો.
તમે આ બાળકોને શારીરિક શ્રમથી બચાવી શકતા નથી, સ્નાયુઓની સામાન્ય વૃદ્ધિ માટે અને ગ્લાયકોજેનની માત્રામાં વધારો કરી શકો છો તેઓ વિભાગોમાં વર્ગોની ભલામણ પણ કરે છે. તાલીમ પછી, બાળકને એક રસ અથવા ચોકલેટનો ટુકડો આપવામાં આવે છે. ગંભીર ચેપી રોગોના જોખમને ઘટાડવા માટે, રસીકરણ ફરજિયાત છે.
શીખવા માટે હજી પણ ઉપયોગી:
- >> મેટાબોલિક સિન્ડ્રોમ વિશે - વધુ માહિતી અહીં
- >> નેચિપોરેન્કો-વધુ મુજબ પેશાબ વિશ્લેષણનો અર્થ શું છે