ડાયાબિટીઝથી પીડિત દરેક વ્યક્તિ, વહેલા અથવા પછીથી, ઇન્સ્યુલિનના ઉપયોગના શ્રેષ્ઠ સ્વરૂપને પસંદ કરવાનો પ્રશ્ન .ભો થઈ શકે છે. આધુનિક ફાર્માકોલોજી આ ઇન્જેક્શન અને આ હોર્મોનનું ટેબ્લેટ સંસ્કરણ બંને પ્રદાન કરે છે.
કેટલાક કિસ્સાઓમાં, માત્ર ઉપચારની ગુણવત્તા જ નહીં, પણ ડાયાબિટીસનું સરેરાશ આયુષ્ય પણ યોગ્ય પસંદગી પર આધાર રાખે છે.
જેમ કે તબીબી પ્રેક્ટિસ બતાવે છે, ડાયાબિટીઝને ઇન્જેક્શનમાં સ્થાનાંતરિત કરવું તે એક મુશ્કેલ કાર્ય છે. આ રોગની આજુબાજુ અસ્તિત્વમાં છે તે મોટી સંખ્યામાં દંતકથાઓ અને ગેરસમજોના અસ્તિત્વ દ્વારા સમજાવી શકાય છે.
નોંધનીય છે કે આ ઘટના ફક્ત દર્દીઓમાં જ નહીં, પણ ડોકટરોમાં પણ નોંધવામાં આવી હતી. દરેકને ખબર નથી હોતી કે કઈ ઇન્સ્યુલિન ખરેખર સારી છે.
અમને શા માટે ઇન્જેક્શનની જરૂર છે?
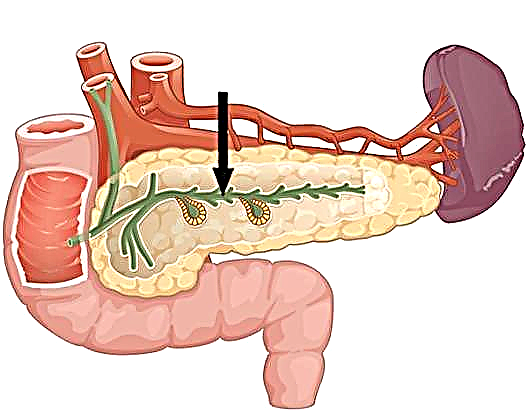
પ્રકાર 2 ડાયાબિટીસ સ્વાદુપિંડના અવક્ષય અને બીટા કોષોની પ્રવૃત્તિમાં ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે, જે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર છે.
આ પ્રક્રિયા લોહીમાં શર્કરાના સ્તરને અસર કરી શકતી નથી. ગ્લાયકેટેડ હિમોગ્લોબિનને આભાર સમજી શકાય છે, જે પાછલા 3 મહિનામાં ખાંડનું સરેરાશ સ્તર પ્રતિબિંબિત કરે છે.
લગભગ તમામ ડાયાબિટીઝના દર્દીઓએ કાળજીપૂર્વક અને નિયમિતપણે તેના સૂચકને નિર્ધારિત કરવું જોઈએ. જો તે ધોરણની મર્યાદાને નોંધપાત્ર રીતે ઓળંગી જાય (ગોળીઓના મહત્તમ સંભવિત ડોઝ સાથે લાંબા સમય સુધી ઉપચારની પૃષ્ઠભૂમિ સામે), તો પછી ઇન્સ્યુલિનના સબક્યુટેનીય વહીવટમાં સંક્રમણ માટે આ સ્પષ્ટ પૂર્વશરત છે.
ટાઇપ 2 ડાયાબિટીસના લગભગ 40 ટકા લોકોને ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર હોય છે.
સુગર રોગથી પીડાતા આપણા દેશબંધુઓ, રોગની શરૂઆત પછીના 12-15 વર્ષ પછી ઇન્જેક્શન આપે છે. ખાંડના સ્તરમાં નોંધપાત્ર વધારો અને ગ્લાયકેટેડ હિમોગ્લોબિનમાં ઘટાડો સાથે આ થાય છે. તદુપરાંત, આ દર્દીઓની સંખ્યામાં રોગના કોર્સની નોંધપાત્ર મુશ્કેલીઓ છે.
તમામ આધુનિક તબીબી તકનીકીઓની હાજરી હોવા છતાં, માન્ય આંતરરાષ્ટ્રીય ધોરણોને મળવાની અશક્યતા દ્વારા ડોકટરો આ પ્રક્રિયાને સમજાવે છે. આના મુખ્ય કારણોમાં એક આજીવન ઇન્જેક્શન માટે ડાયાબિટીસના દર્દીઓનો ભય છે.
જો ડાયાબિટીઝના દર્દીને ખબર હોતી નથી કે ક્યા ઇન્સ્યુલિન વધુ સારું છે, તે ઈન્જેક્શનો પર જવાનો ઇનકાર કરે છે અથવા તેને બનાવવાનું બંધ કરે છે, તો પછી તે ખૂબ રક્ત ખાંડના ઉચ્ચ સ્તરથી ભરેલું છે. આવી સ્થિતિ ડાયાબિટીસના આરોગ્ય અને જીવન માટે જોખમી જટિલતાઓના વિકાસનું કારણ બની શકે છે.
યોગ્ય રીતે પસંદ કરેલ હોર્મોન દર્દીને સંપૂર્ણ જીવનની ખાતરી કરવામાં મદદ કરે છે. આધુનિક ઉચ્ચ-ગુણવત્તાવાળા ફરીથી વાપરી શકાય તેવા ઉપકરણોનો આભાર, ઈન્જેક્શનથી અગવડતા અને પીડાને ઘટાડવાનું શક્ય બન્યું.
ડાયાબિટીક ન્યુટ્રિશનલ ભૂલો
જ્યારે તમે તમારા પોતાના હોર્મોન ઇન્સ્યુલિનનો પુરવઠો ખાલી કરશો ત્યારે હંમેશા ઇન્સ્યુલિન ઉપચારની ભલામણ કરી શકાતી નથી. બીજું કારણ આવી પરિસ્થિતિઓ હોઈ શકે છે:
- ન્યુમોનિયા
- જટિલ ફલૂ;
- અન્ય ગંભીર સોમેટિક રોગો;
- ગોળીઓમાં દવાઓનો ઉપયોગ કરવામાં અસમર્થતા (ખોરાકની એલર્જીક પ્રતિક્રિયા સાથે, યકૃત અને કિડનીમાં સમસ્યાઓ).
જો ડાયાબિટીસ તંદુરસ્ત જીવન જીવવા માંગે છે અથવા, તર્કસંગત અને સંપૂર્ણ લો-કાર્બ આહારને અનુસરવાની ક્ષમતાની ગેરહાજરીમાં, તો ઇન્જેક્શન પર સ્વિચ કરી શકાય છે.
ઇન્જેક્શન આરોગ્યની સ્થિતિ પર કોઈ પણ રીતે પ્રતિકૂળ અસર કરી શકતા નથી. ઈન્જેક્શનમાં સંક્રમણ દરમિયાન આવી રહેલી કોઈપણ ગૂંચવણોને માત્ર એક સંયોગ અને સંયોગ ગણી શકાય. જો કે, ઇન્સ્યુલિનનો વધુપડતો ક્ષણ ચૂકી જશો નહીં.
આ પરિસ્થિતિનું કારણ ઇન્સ્યુલિન નથી, પરંતુ અસ્વીકાર્ય રક્ત ખાંડના સ્તર સાથે લાંબા સમય સુધી અસ્તિત્વ છે. તેનાથી ,લટું, આંતરરાષ્ટ્રીય તબીબી આંકડા અનુસાર, જ્યારે ઇન્જેક્શન પર સ્વિચ કરવામાં આવે છે, ત્યારે સરેરાશ આયુષ્ય અને તેની ગુણવત્તામાં વધારો થાય છે.
ગ્લાયકેટેડ હિમોગ્લોબિનમાં 1 ટકાનો ઘટાડો થતાં, નીચેની ગૂંચવણોની સંભાવના ઓછી થાય છે:
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (14 ટકા દ્વારા);
- અંગવિચ્છેદન અથવા મૃત્યુ (43 ટકા);
- માઇક્રોવાસ્ક્યુલર ગૂંચવણો (37 ટકા).
લાંબું કે ટૂંકું?
મૂળભૂત સ્ત્રાવનું અનુકરણ કરવા માટે, શરીરમાં લાંબા સમય સુધી સંપર્કમાં આવતા ઇન્સ્યુલિનનો ઉપયોગ કરવાનો રિવાજ છે. આજની તારીખે, ફાર્માકોલોજી બે પ્રકારની દવાઓ આપી શકે છે. આ ઇન્સ્યુલિન હોઈ શકે છે મધ્યમ અવધિ (જે સમાવિષ્ટ 16 કલાક સુધી કાર્ય કરે છે) અને અતિ-લાંબા સંપર્કમાં (તેની અવધિ 16 કલાકથી વધુ છે).
પ્રથમ જૂથના હોર્મોન્સમાં શામેલ છે:
- ગેન્સુલિન એન;
- હ્યુમુલિન એનપીએચ;
- ઇન્સુમન બઝલ;
- પ્રોટાફન એચએમ;
- બાયોસુલિન એન.
બીજા જૂથની તૈયારીઓ:
- ટ્રેસીબા;
- લેવમિર;
- લેન્ટસ.
લેવેમિર અને લેન્ટસ અન્ય બધી દવાઓથી નોંધપાત્ર રીતે અલગ છે કે તેમની પાસે ડાયાબિટીસના શરીરના સંપર્કમાં એક સંપૂર્ણ સમયગાળો છે અને તે સંપૂર્ણપણે પારદર્શક છે. પ્રથમ જૂથનું ઇન્સ્યુલિન તદ્દન કાદવવાળી સફેદ છે. ઉપયોગ કરતા પહેલા, સમાન વાદળછાયું સોલ્યુશન મેળવવા માટે, તેમની સાથેના એમ્પૂલ કાળજીપૂર્વક હથેળીઓ વચ્ચે ફેરવવા જોઈએ. આ તફાવત એ દવાઓ બનાવવાની વિવિધ પદ્ધતિઓનું પરિણામ છે.
પ્રથમ જૂથમાંથી ઇન્સ્યુલિન (મધ્યમ સમયગાળો) ટોચ પર હોય છે. બીજા શબ્દોમાં કહીએ તો, તેમની ક્રિયામાં એકાગ્રતાની ટોચ શોધી શકાય છે.
બીજા જૂથમાંથી ડ્રગ્સ આની લાક્ષણિકતા નથી. બેસલ ઇન્સ્યુલિનની યોગ્ય માત્રા પસંદ કરતી વખતે તે આ સુવિધાઓ ધ્યાનમાં લેવી આવશ્યક છે. જો કે, બધા હોર્મોન્સ માટેના સામાન્ય નિયમો સમાન છે.
લાંબા સમય સુધી એક્સપોઝર ઇન્સ્યુલિનનું વોલ્યુમ પસંદ કરવું જોઈએ જેથી તે ભોજન વચ્ચે લોહીમાં ગ્લુકોઝનું સ્તર સ્વીકાર્ય શ્રેણીમાં રાખી શકે. દવામાં 1 થી 1.5 એમએમઓએલ / એલ સુધીની રેન્જમાં થોડો વધઘટ શામેલ છે.
જો ઇન્સ્યુલિનની માત્રા પર્યાપ્ત રીતે પસંદ કરવામાં આવે છે, તો પછી લોહીમાં ગ્લુકોઝ ન તો ઘટવું જોઈએ અને ન વધવું જોઈએ. આ સૂચક 24 કલાક માટે હોવો આવશ્યક છે.
લાંબા સમય સુધી ઇન્સ્યુલિનને જાંઘ અથવા નિતંબમાં સબક્યુટ્યુન રીતે ઇન્જેક્શન આપવું આવશ્યક છે. સરળ અને ધીમી શોષણની જરૂરિયાતને કારણે, હાથ અને પેટમાં ઇન્જેક્શનો પ્રતિબંધિત છે!
આ ઝોનમાં ઇન્જેક્શન વિપરીત પરિણામ આપશે. ટૂંકા અભિનયવાળા ઇન્સ્યુલિન, પેટ અથવા હાથ પર લાગુ, ખોરાકના શોષણ સમયે બરાબર એક ઉત્તમ શિખરે છે.
રાત્રે કેવી રીતે છરાબાજી કરવી?
ડોક્ટરો ભલામણ કરે છે કે ડાયાબિટીસના દર્દીઓ રાતોરાત લાંબા-અભિનયથી ઇન્સ્યુલિનના ઇન્જેક્શન શરૂ કરે છે. ઉપરાંત, ઇન્સ્યુલિન ક્યાં ઇન્જેક્ટ કરવું તે જાણવાની ખાતરી કરો. જો દર્દીને હજી સુધી આ કેવી રીતે કરવું તે ખબર નથી, તો તેણે દર 3 કલાકે વિશેષ માપન લેવું જોઈએ:
- 21.00 વાગ્યે;
- 00.00 પર;
- 03.00 વાગ્યે;
- 06.00 વાગ્યે.
જો કોઈ પણ સમયગાળામાં ડાયાબિટીસના દર્દીને ખાંડના સૂચકાંકોમાં ઘટાડો (ઘટાડો અથવા વધારો) થાય છે, તો આ કિસ્સામાં, વપરાયેલી માત્રાને સમાયોજિત કરવી જોઈએ.
આવી સ્થિતિમાં, તે ધ્યાનમાં લેવું આવશ્યક છે કે ગ્લુકોઝના સ્તરમાં વધારો હંમેશાં ઇન્સ્યુલિનની ઉણપનું પરિણામ નથી. કેટલીકવાર આ સુપ્ત હાઈપોગ્લાયકેમિઆના પુરાવા હોઈ શકે છે, જે ગ્લુકોઝના સ્તરમાં વધારા દ્વારા અનુભવાય છે.
રાત્રે સુગરમાં વધારો થવાનું કારણ સમજવા માટે, તમારે દર કલાકે કાળજીપૂર્વક અંતરાલને ધ્યાનમાં લેવો જોઈએ. આ કિસ્સામાં, 00.00 થી 03.00 સુધી ગ્લુકોઝની સાંદ્રતા પર દેખરેખ રાખવાની જરૂર છે.
જો આ સમયગાળામાં તેમાં કોઈ ઘટાડો થશે, તો તે સંભવત a સંભવિત છે કે રોલબેક સાથે કહેવાતા છુપાયેલા "પ્રો-બેન્ડિંગ" હોય. જો એમ હોય તો, પછી નાઇટ ઇન્સ્યુલિનની માત્રા ઘટાડવી જોઈએ.
દરેક એન્ડોક્રિનોલોજિસ્ટ કહેશે કે ડાયાબિટીસના શરીરમાં મૂળભૂત ઇન્સ્યુલિનના આકારણીને ખોરાક નોંધપાત્ર અસર કરે છે. બેસલ ઇન્સ્યુલિનની માત્રાનો સૌથી સચોટ અંદાજ ફક્ત ત્યારે જ શક્ય છે જ્યારે લોહીમાં ગ્લુકોઝ ન આવે જે ખોરાક સાથે આવે છે, સાથે સાથે ઇન્સ્યુલિન ટૂંકા ગાળાના સંપર્કમાં હોય છે.
આ સરળ કારણોસર, તમારા રાત્રિના ઇન્સ્યુલિનનું મૂલ્યાંકન કરતા પહેલાં, તમારી સાંજનું ભોજન અવગણવું અથવા રાત્રિભોજન સામાન્ય કરતાં ખૂબ વહેલું લેવું મહત્વપૂર્ણ છે.
શરીરની સ્થિતિની ઝાંખુ ચિત્રને ટાળવા માટે ટૂંકા ઇન્સ્યુલિનનો ઉપયોગ ન કરવો તે વધુ સારું છે.
સ્વ-નિરીક્ષણ માટે, રાત્રિભોજન દરમિયાન અને બ્લડ સુગરનું નિરીક્ષણ કરતા પહેલા પ્રોટીન અને ચરબીનો વપરાશ છોડી દેવો મહત્વપૂર્ણ છે. કાર્બોહાઇડ્રેટ ઉત્પાદનોને પ્રાધાન્ય આપવાનું વધુ સારું છે.
આ એટલા માટે છે કારણ કે પ્રોટીન અને ચરબી શરીર દ્વારા ખૂબ ધીમેથી શોષાય છે અને રાત્રે સુગર લેવલમાં નોંધપાત્ર વધારો કરી શકે છે. સ્થિતિ, બદલામાં, રાત્રિના મૂળભૂત ઇન્સ્યુલિનના પર્યાપ્ત પરિણામ મેળવવા માટે અવરોધ બની જશે.
ડે ટાઇમ ઇન્સ્યુલિન
દિવસના સમયે બેસલ ઇન્સ્યુલિનનું પરીક્ષણ કરવા માટે, ભોજનમાંથી એક બાકાત રાખવું જોઈએ. આદર્શરીતે, તમે આખો દિવસ ભૂખ્યા પણ રહી શકો છો, જ્યારે ગ્લુકોઝની સાંદ્રતા દર કલાકે માપતા. આ લોહીમાં ખાંડ ઘટાડવાનો અથવા વધારવાનો સમય સ્પષ્ટપણે જોવાની તક પૂરી પાડશે.
નાના બાળકો માટે, નિદાનની આ પદ્ધતિ યોગ્ય નથી.
બાળકોના કિસ્સામાં, બેઝલાઇન ઇન્સ્યુલિનની વિશિષ્ટ સમયે સમીક્ષા કરવી જોઈએ. ઉદાહરણ તરીકે, તમે નાસ્તો છોડી શકો છો અને દર કલાકે લોહીની ગણતરીઓ માપી શકો છો:
- બાળક જાગે તે ક્ષણથી;
- મૂળભૂત ઇન્સ્યુલિન ના ઇન્જેક્શન થી.
તેઓ બપોરના ભોજન પહેલાં માપન કરવાનું ચાલુ રાખે છે, અને થોડા દિવસો પછી તમારે બપોરનું ભોજન કરવું જોઈએ, અને પછી સાંજનું ભોજન કરવું જોઈએ.
લગભગ તમામ વિસ્તૃત-અભિનયિત ઇન્સ્યુલિનને દિવસમાં બે વાર ઇન્જેક્શન આપવું આવશ્યક છે. અપવાદ એ ડ્રગ લેન્ટસ છે, જે દિવસમાં માત્ર એક જ વાર ઇન્જેક્ટ કરવામાં આવે છે.
તે યાદ રાખવું અગત્યનું છે કે ઉપરોક્ત તમામ ઇન્સ્યુલિનમાં, લેન્ટસ અને લેવેમિર સિવાય, એક પ્રકારનું શિખર સ્ત્રાવ છે. એક નિયમ મુજબ, આ દવાઓની ટોચનો સંપર્ક એક્સપોઝરના સમયથી 6-8 કલાકની અંદર થાય છે.
પીક સમયે, લોહીમાં શર્કરાના સ્તરમાં ઘટાડો થઈ શકે છે. બ્રેડ યુનિટ્સની થોડી માત્રા સાથે તેને સુધારવું આવશ્યક છે.
ડોઝ દરેક ડોઝમાં ફેરફાર સમયે બેસલ ઇન્સ્યુલિન તપાસને પુનરાવર્તન કરવાની ભલામણ કરે છે. એક દિશામાં ગતિશીલતાને સમજવા માટે 3 દિવસ પૂરતા છે. પરિણામો પર આધાર રાખીને, ડ doctorક્ટર યોગ્ય પગલાં સૂચવે છે.
દૈનિક બેઝલાઇન ઇન્સ્યુલિનનું મૂલ્યાંકન કરવા અને કયા ઇન્સ્યુલિન વધુ સારું છે તે સમજવા માટે, તમારા પાછલા ભોજનમાંથી ઓછામાં ઓછા 4 કલાક રાહ જુઓ. શ્રેષ્ઠ અંતરાલને 5 કલાક કહી શકાય.
ડાયાબિટીસના દર્દીઓ જે ટૂંકા ઇન્સ્યુલિનનો ઉપયોગ કરે છે, તેઓએ 6-8 કલાકથી વધુ સમય અવધિનો સામનો કરવો જ જોઇએ:
- ગેન્સુલિન;
- હ્યુમુલિન;
- એક્ટ્રાપિડ.
માંદા વ્યક્તિના શરીર પર આ ઇન્સ્યુલિનના પ્રભાવની કેટલીક સુવિધાઓને કારણે આ જરૂરી છે. અલ્ટ્રાશોર્ટ ઇન્સ્યુલિન (નોવોરાપીડ, એપીડ્રા અને હુમાલોગ) આ નિયમનું પાલન કરતા નથી.