આજે, વિશ્વની%% વસ્તી આ પ્રકારની ડાયાબિટીઝથી પીડિત છે. ડાયાબિટીસના દર્દીઓની સંખ્યામાં નેતાઓ ભારત, ચીન અને યુનાઇટેડ સ્ટેટ્સ જ રહે છે. જો કે, રશિયા આ દેશો પછી ચોથા સ્થાને (9.6 મિલિયન) લેતા વધુ આગળ નથી ગયો.
એક કપટી રોગ હોવાના કારણે, પ્રારંભિક તબક્કે ડાયાબિટીસ લગભગ અસ્પષ્ટ રીતે પસાર થઈ શકે છે. પેથોલોજીની પ્રગતિ સાથે, પ્રથમ સંકેતો દેખાવાનું શરૂ થાય છે. જો કે, ડ doctorક્ટર તરફ વળવું તે સમયસર ન હોઈ શકે, કારણ કે ડાયાબિટીસ પહેલાથી જ ઘણા અવયવોને અસર કરી ચુકી છે અને તે મુશ્કેલીઓનું કારણ છે.
આવા પરિણામને ટાળવા માટે, તમારે તમારા શરીરના સંકેતોને કાળજીપૂર્વક મોનિટર કરવાની જરૂર છે. સંકેતો શું છે અને ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે - ઘણા લોકોની ચિંતાનો વિષય.
ડાયાબિટીઝ એટલે શું?
આ રોગ ઝડપથી ઝડપથી ફેલાતો હોવાથી, અને ઘણા દર્દીઓ ગૂંચવણોથી મરી જાય છે, તેથી તેને 21 મી સદીનો "પ્લેગ" કહેવામાં આવે છે. ડાયાબિટીઝ મેલીટસ (ડીએમ) અથવા "મીઠી બીમારી", જેમ કે તેઓ કહે છે, એક સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન છે. હાલમાં, રોગના વિવિધ પ્રકારો છે, જેમ કે પ્રકાર 1 અને પ્રકાર 2, તેમજ સગર્ભાવસ્થા ડાયાબિટીઝ. તે બધામાં એક વસ્તુ સામાન્ય છે - ઉચ્ચ ગ્લુકોઝ અથવા હાઇપરગ્લાયકેમિઆ.
પ્રકાર 1 ડાયાબિટીસ એક પેથોલોજી છે જેમાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થાય છે. રોગપ્રતિકારક શક્તિના અવ્યવસ્થાના પરિણામે, તે આઇલેટ ઉપકરણના બીટા કોષોને પ્રતિકૂળ અસર કરવાનું શરૂ કરે છે, જે સુગર-લોઅરિંગ હોર્મોનના ઉત્પાદન માટે જવાબદાર છે. પરિણામે, ગ્લુકોઝ પેરિફેરલ કોષોમાં પ્રવેશતું નથી અને ધીમે ધીમે લોહીમાં એકઠું થવાનું શરૂ કરે છે. મોટેભાગે, આ રોગ નાની ઉંમરે વિકસે છે, તેથી તેને કિશોર કહેવામાં આવે છે. રોગની સારવારમાં એક મહત્વપૂર્ણ ઘટક એ ઇન્સ્યુલિન ઉપચાર છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ એવી સ્થિતિ છે જ્યાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થતું નથી, પરંતુ હોર્મોન બદલાતા લક્ષ્ય કોષોની સંવેદનશીલતામાં ફેરફાર થાય છે. ટી 2 ડીએમના વિકાસના મુખ્ય કારણોને જાડાપણું અને આનુવંશિકતા માનવામાં આવે છે. જો આનુવંશિક વલણ વિશે કંઇ કરી શકાતું નથી, તો પછી વધારાના પાઉન્ડ લડવું આવશ્યક છે. આ રોગ 40-45 વર્ષથી પુખ્ત પે generationીને અસર કરે છે. પેથોલોજીના વિકાસના પ્રારંભિક તબક્કામાં, તમે હાયપોગ્લાયકેમિક દવાઓ વિના કરી શકો છો, આહારનું નિરીક્ષણ કરી શારીરિક વ્યાયામ કરી શકો છો. પરંતુ સમય જતાં, સ્વાદુપિંડનો અવક્ષય થાય છે, અને ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે, જેને દવાઓનો ઉપયોગ કરવાની જરૂર છે.
સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ થાય છે. સગર્ભાવસ્થા દરમિયાન ગ્લુકોઝમાં વધારો થવાનું કારણ પ્લેસેન્ટા છે. તે હોર્મોન્સ ઉત્પન્ન કરે છે જે ઇન્સ્યુલિનનો પ્રતિકાર કરે છે. પરિણામે, લોહીમાં શર્કરામાં પર્યાપ્ત ઘટાડો થતો નથી. આ પેથોલોજી લગભગ હંમેશા બાળજન્મ પછી પસાર થાય છે. જો કે, અયોગ્ય સારવાર સાથે, તે ટાઇપ 2 ડાયાબિટીસમાં જઈ શકે છે.
ડાયાબિટીઝ મેલિટસમાં કાયમી હાયપરગ્લાયસીમ, કોશિકાઓમાં લિપિડ્સના ભંગાણમાં વધારો, રક્તમાં ઇલેક્ટ્રોલાઇટ્સની રચનામાં ફેરફાર, ડિહાઇડ્રેશન, લોહીના એસિડ-બેઝ સંતુલનમાં ઘટાડો, કેટોન શરીર સાથે નશો, પેશાબ સાથે ગ્લુકોઝનું પ્રકાશન અને રક્ત વાહિનીઓના પ્રોટીનને નુકસાન તરફ દોરી જાય છે.
કાર્બોહાઇડ્રેટ ચયાપચયના લાંબા સમય સુધી ઉલ્લંઘન સાથે, પેથોજેનિક પ્રક્રિયાઓ વ્યક્તિના ઘણા અવયવોમાં થાય છે, ઉદાહરણ તરીકે, કિડની, યકૃત, હૃદય, આંખની કીકી અને વધુ.
મારે ક્યારે ડ doctorક્ટરને મળવાની જરૂર છે?
 ડાયાબિટીસનું ક્લિનિકલ ચિત્ર એકદમ વ્યાપક છે. જ્યારે કોઈ વ્યક્તિ કેટલાક લક્ષણોથી પરેશાન થાય છે જે "મીઠી બીમારી" ના હર્બિંજર હોઈ શકે છે, ત્યારે તેની ઓળખ તાત્કાલિક હોવી જોઈએ.
ડાયાબિટીસનું ક્લિનિકલ ચિત્ર એકદમ વ્યાપક છે. જ્યારે કોઈ વ્યક્તિ કેટલાક લક્ષણોથી પરેશાન થાય છે જે "મીઠી બીમારી" ના હર્બિંજર હોઈ શકે છે, ત્યારે તેની ઓળખ તાત્કાલિક હોવી જોઈએ.
તેથી, પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીઝને કેવી રીતે ઓળખવું? રોગના મુખ્ય સંકેતો એ છે કે વારંવાર પેશાબ કરવો અને અકળ તરસ ન આવે. કિડની પરના તાણને લીધે આવી પ્રક્રિયાઓ થાય છે. આ અંગનો આભાર, શરીર તમામ ઝેર અને હાનિકારક પદાર્થોથી છુટકારો મેળવે છે.
વધુ પડતી ખાંડ દૂર કરવા માટે, કિડનીને ખૂબ પ્રવાહીની જરૂર હોય છે, તેથી તે તેને પેશીઓમાંથી લેવાનું શરૂ કરે છે. અને જે વ્યક્તિને હજી સુધી તેના રોગ વિશે ખબર નથી હોતી તે ગ્લાયકેમિક સ્તરનું hasંચું સ્તર ધરાવે છે, તેથી ગ્લુકોઝને સતત દૂર કરવો આવશ્યક છે. આવા દુષ્ટ વર્તુળ આ બે લક્ષણોના દેખાવને ઉશ્કેરે છે.
પરંતુ ડાયાબિટીઝના અન્ય ઓછા ઉચ્ચારણ સંકેતો પણ છે જેને ધ્યાનમાં લેવાની જરૂર છે:
- ચીડિયાપણું, ચક્કર અને થાક. આ લક્ષણો મગજના કાર્ય સાથે સંબંધિત છે. ગ્લુકોઝના ભંગાણને પરિણામે, ઝેર મુક્ત થાય છે - કેટટોન બોડીઝ. જ્યારે તેમની સાંદ્રતા વધે છે, ત્યારે તેઓ મગજના કાર્યને પ્રતિકૂળ અસર કરવાનું શરૂ કરે છે. આ ઉપરાંત, ગ્લુકોઝની અછતને કારણે, જેને "energyર્જાના સ્ત્રોત" કહેવામાં આવે છે, કોષો ભૂખમરો કરે છે, તેથી વ્યક્તિ ઝડપથી થાકી જાય છે.
- વિઝ્યુઅલ ઉપકરણનું વિક્ષેપ. વેસ્ક્યુલર દિવાલોની જાડાઈ ડાયાબિટીસમાં થાય છે, તેથી સામાન્ય રક્ત પરિભ્રમણ અવ્યવસ્થિત થાય છે. રેટિનાનું પોતાનું વેસ્ક્યુલર નેટવર્ક છે, અને પેથોજેનિક ફેરફારો સાથે તે સોજો થઈ જાય છે. પરિણામે, આંખો સામેનું ચિત્ર અસ્પષ્ટ બને છે, વિવિધ ખામી દેખાય છે. પ્રક્રિયાની પ્રગતિ સાથે, ડાયાબિટીસ રેટિનોપેથીનો વિકાસ શક્ય છે.
- કળતર અને નીચલા હાથપગનો નિષ્ક્રિયતા આવે છે. જેમ દ્રષ્ટિની ક્ષતિના કિસ્સામાં, તે રક્ત પરિભ્રમણ સાથે સંકળાયેલ છે. પગ એક દૂરની જગ્યા હોવાથી, તેઓ સૌથી વધુ પીડાય છે. ડ doctorક્ટરની અકાળ સારવારથી, વિવિધ ગૂંચવણો શક્ય છે: ટીશ્યુ નેક્રોસિસ, ગેંગ્રેન, ડાયાબિટીક પગ અને મૃત્યુ પણ.
- અન્ય લક્ષણો શુષ્ક મોં, બ્લડ પ્રેશરમાં વધારો, ઝડપી વજન ઘટાડવું, સતત ભૂખમરો, જાતીય સમસ્યાઓ, માસિક અનિયમિતતા, ત્વચા પર ફોલ્લીઓ અને ખંજવાળ, ઘા અને અલ્સરની લાંબા સમય સુધી ઉપચાર છે.
ડ doctorક્ટરની તપાસ કર્યા પછી, દર્દી, જેમાં સૂચિબદ્ધ લક્ષણોમાંથી ઓછામાં ઓછું એક મળી આવે છે, તે ડાયાબિટીઝના નિદાન માટે મોકલવામાં આવે છે.
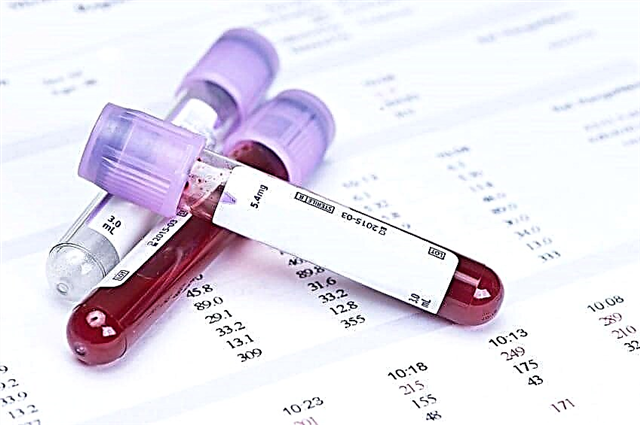
બ્લડ સુગર ટેસ્ટ
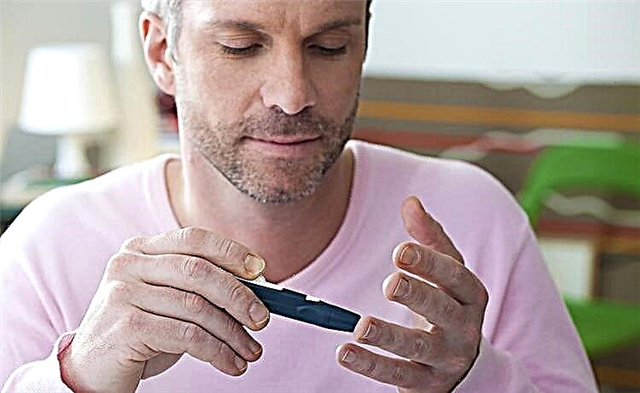
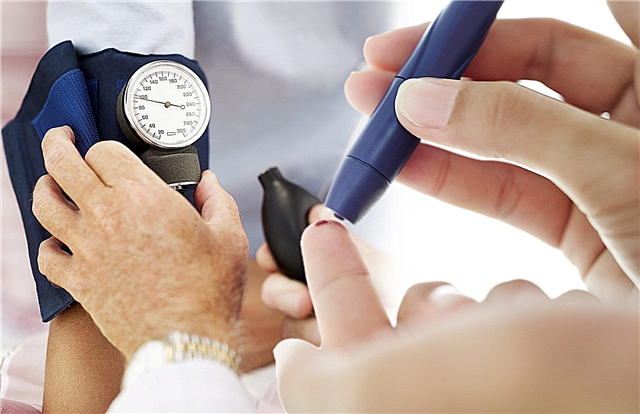
 ડાયાબિટીઝના ઝડપથી નિદાન માટે, નિષ્ણાત દર્દીને કેશિક રક્ત પરીક્ષણ માટે માર્ગદર્શન આપે છે.
ડાયાબિટીઝના ઝડપથી નિદાન માટે, નિષ્ણાત દર્દીને કેશિક રક્ત પરીક્ષણ માટે માર્ગદર્શન આપે છે.
આ કરવા માટે, ગ્લુકોઝ માપવા માટે ડિવાઇસનો ઉપયોગ કરો - ગ્લુકોમીટર અથવા પરીક્ષણ સ્ટ્રીપ્સ.
એ નોંધવું જોઇએ કે તંદુરસ્ત લોકો માટે પણ, ડબ્લ્યુએચઓ દર છ મહિનામાં ઓછામાં ઓછા એક વાર લોહીમાં ગ્લુકોઝની સાંદ્રતા પર અભ્યાસ કરવાની ભલામણ કરે છે.
આ રોગ માટે જોખમ ધરાવતા લોકો માટે ખાસ કરીને સાચું છે, જેમાં શામેલ છે:
- સમાન રોગ સાથે સંબંધીઓની હાજરી;
- વધારે વજન
- 40 વર્ષથી વધુ વય વર્ગ;
- વેસ્ક્યુલર પેથોલોજીઝનું એનેમેનેસિસ;
- સ્ત્રીઓ જેણે 4.1 કિલોગ્રામથી વધુ વજન ધરાવતા બાળકને જન્મ આપ્યો, વગેરે.
લોહીના નમૂના લેવાના 24 કલાક પહેલા, દર્દીએ અભ્યાસની તૈયારી કરવી જોઈએ. તેણે વધારે પડતું કામ, તેમજ અતિશય આહારથી પોતાની જાતને વધુપડતું ન કરવું જોઈએ. વિશ્લેષણ મોટે ભાગે ખાલી પેટ પર કરવામાં આવે છે, તેથી તમારે કોઈ ખાવાનું પીવું જોઈએ નહીં (ચા, કોફી). આ ઉપરાંત, દર્દીએ યાદ રાખવું જોઈએ કે આવા પરિબળો ગ્લુકોઝના સ્તરને પ્રભાવિત કરે છે: તણાવપૂર્ણ પરિસ્થિતિઓ, ગર્ભાવસ્થા, ક્રોનિક અને ચેપી રોગો, થાક (ઉદાહરણ તરીકે, રાત્રે બદલાવ પછી). તેથી, જ્યારે ઉપરના પરિબળોમાંથી કોઈ એક દેખાય છે, ત્યારે દર્દીએ પરીક્ષાને થોડા સમય માટે મુલતવી રાખવી પડશે.
જૈવિક પદાર્થને ખાલી પેટ સુધી પહોંચાડ્યા પછી, પ્રયોગશાળા પરીક્ષણો કરવામાં આવે છે. પરિણામો સામાન્ય ખાંડની સામગ્રી બતાવી શકે છે જો તે to. to થી .5. mm એમએમઓએલ / લિ ની રેન્જમાં હોય, તો ડાયાબિટીસની પૂર્વ સ્થિતિ .6..6 થી .1..1 એમએમઓએલ / એલ સુધીની હોય છે, અને ડાયાબિટીસ .1.૧ એમએમઓએલ / એલ એ નોંધવું જોઇએ કે કેટલીકવાર ખાધા પછી અભ્યાસ હાથ ધરવામાં આવે છે. પછી તંદુરસ્ત વ્યક્તિમાં ગ્લુકોઝ મૂલ્ય 11.2 એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ.
પ્રકાર 2 ડાયાબિટીસના નિદાનમાં લોડ પરીક્ષણ શામેલ છે અથવા, જેમ કે તે પણ કહેવામાં આવે છે, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ. તે બે તબક્કામાં હાથ ધરવામાં આવે છે. પ્રથમ, દર્દી વેનિસ રક્ત લે છે, અને પછી તેઓ તેને એક ગ્લાસ મીઠુ પાણી આપે છે (300 મિલી પ્રવાહી 100 ગ્રામ ખાંડ). પછી, બે કલાક માટે, દર અડધા કલાકમાં આંગળીમાંથી લોહી લેવામાં આવે છે. અભ્યાસના પરિણામો શરીરની સ્થિતિને આધારે નોંધપાત્ર રીતે અલગ પડે છે.
ખાંડ સાથે 7.8 એમએમઓએલ / એલ કરતાં ઓછી પ્રવાહી પીધા પછી, ખાલી પેટ માટેનો ધોરણ 3.5 થી 5.5 એમએમઓએલ / એલ સુધીનો છે.
7.8 થી 11.0 એમએમઓએલ / એલ કરતાં ઓછી ખાંડ સાથે પ્રવાહી પીધા પછી, 5.6 થી 6.1 એમએમઓએલ / એલ સુધી ખાલી પેટ પર પ્રિડિબિટિસ.
ખાંડ સાથે પ્રવાહી પીધા પછી, 6.1 એમએમઓએલ / એલથી ખાલી પેટ પર ડાયાબિટીસ મેલીટસ, 11.0 મીમીલોલ / એલ કરતાં વધુ.
અન્ય ડાયગ્નોસ્ટિક પદ્ધતિઓ
 રુધિરકેન્દ્રિય અને શિરાયુક્ત લોહીનું નિદાન ડાયાબિટીઝને ઝડપથી નક્કી કરવામાં મદદ કરે છે, જો કે, આ એકમાત્ર રસ્તો નથી. સૌથી સચોટ પરીક્ષણ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન પરીક્ષણ છે. તે જ સમયે, તેની નોંધપાત્ર ખામી એ અભ્યાસની અવધિ છે - ત્રણ મહિના સુધી.
રુધિરકેન્દ્રિય અને શિરાયુક્ત લોહીનું નિદાન ડાયાબિટીઝને ઝડપથી નક્કી કરવામાં મદદ કરે છે, જો કે, આ એકમાત્ર રસ્તો નથી. સૌથી સચોટ પરીક્ષણ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન પરીક્ષણ છે. તે જ સમયે, તેની નોંધપાત્ર ખામી એ અભ્યાસની અવધિ છે - ત્રણ મહિના સુધી.
પરંપરાગત રક્ત નમૂનાના વિપરીત, જેમાં આ રોગની ખાતરી ઘણાં પરીક્ષણો પછી જ થાય છે, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટેનું પરીક્ષણ ડાયાબિટીઝના નિદાનમાં ચોક્કસપણે મદદ કરે છે.
આ ઉપરાંત, રોગના નિદાનમાં દરરોજ પેશાબનું સેવન શામેલ છે. સામાન્ય રીતે, પેશાબમાં ખાંડ સમાયેલ નથી અથવા તે 0.02% ના દરથી વધુ નથી. પેશાબ તેની એસીટોન સામગ્રી માટે પણ તપાસવામાં આવે છે. આવા પદાર્થની હાજરી એ ડાયાબિટીસના લાંબા ગાળાના કોર્સ અને ગૂંચવણોની હાજરી સૂચવે છે.
હાયપરગ્લાયકેમિઆ નક્કી કર્યા પછી, ડ doctorક્ટરને પેથોલોજીનો પ્રકાર શોધવો જોઈએ. ડાયાબિટીસ મેલીટસ પ્રકાર 1 અને 2 નું નિદાન સી-પેપ્ટાઇડ્સના અભ્યાસને આભારી કરવામાં આવે છે. સામાન્ય મૂલ્યો લિંગ અથવા વયથી સ્વતંત્ર છે અને 0.9 થી 7.1 એનજી / મિલી સુધીની છે. આ ઉપરાંત, સી-પેપ્ટાઇડ્સ પરના અભ્યાસથી ટાઇપ 1 ડાયાબિટીસના દર્દીઓ ઇન્સ્યુલિનના ઇન્જેક્શનની સાચી માત્રાની ગણતરી કરવામાં મદદ કરે છે.
આવા ડાયગ્નોસ્ટિક પગલાં ડાયાબિટીઝ મેલિટસ અને તેની તીવ્રતાની ચોક્કસ પુષ્ટિ પ્રદાન કરે છે.
બાળપણના ડાયાબિટીસનું નિદાન
 મૂળભૂત રીતે, બાળકોમાં ડાયાબિટીસનું નિદાન 5 થી 12 વર્ષની ઉંમરે થાય છે. બાળકની ફરિયાદો પુખ્ત વયના લક્ષણો સાથે સંપૂર્ણપણે સુસંગત છે.
મૂળભૂત રીતે, બાળકોમાં ડાયાબિટીસનું નિદાન 5 થી 12 વર્ષની ઉંમરે થાય છે. બાળકની ફરિયાદો પુખ્ત વયના લક્ષણો સાથે સંપૂર્ણપણે સુસંગત છે.
દુર્લભ કિસ્સાઓમાં, ડાયાબિટીસ નવજાત શિશુમાં વિકસે છે. શરૂઆતમાં આવા બાળકોમાં પ્રકાર 1 ડાયાબિટીસના નિદાનમાં તેનું નિરીક્ષણ કરવું શામેલ છે. ડાયપર ફોલ્લીઓ શિશુમાં થાય છે, સ્ટૂલ બ્રેકડાઉન થાય છે, પેશાબ ભેજવાળા બને છે, ત્વચા પર બળતરા દેખાય છે.
તેથી બાળકોમાં ડાયાબિટીઝના કારણો માત્ર અસંતુલિત આહાર અને આલ્કોહોલિક પીણાના પ્રારંભિક વપરાશ જ નહીં, પણ માનસિક અને શારીરિક પરિબળો પણ હોઈ શકે છે.
આ પરિબળો છે:
- ભાવનાત્મકતામાં વધારો.
- તણાવ ભાર.
- આંતરસ્ત્રાવીય બદલાવ.
સૈદ્ધાંતિક રીતે, બાળકોમાં ડાયાબિટીઝનું નિદાન વ્યવહારિક ધોરણે પુખ્ત વયના નિદાનથી અલગ નથી. ઘણીવાર, શંકાસ્પદ "મીઠી બીમારી" સાથે નિષ્ણાત બાળકને રક્ત પરીક્ષણ માટે રેફરલ સૂચવે છે. ખાંડનું સ્તર પુખ્ત વયના લોકોથી અલગ છે. તેથી, 2 વર્ષથી ઓછી વયના બાળકોમાં, ધોરણ 2.8 થી 4.4 એમએમઓએલ / એલ છે, 2 થી 6 વર્ષની વયમાં - 3.3 થી 5.0 એમએમઓએલ / એલ, કિશોરાવસ્થામાં, સૂચકાંકો પુખ્ત વયનાને અનુરૂપ છે - 3 થી , 3 થી 5.5 એમએમઓએલ / એલ.
સૂચકાંકોના વધારા સાથે, બાળકોમાં ડાયાબિટીસનું નિદાન થાય છે. જો અભ્યાસના પરિણામો 5.6 થી 6.0 એમએમઓએલ / એલ સુધીની હોય, તો ડ thenક્ટર વધુમાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવે છે. મીઠા પાણી લીધાના બે કલાક પછી, 7 એમએમઓએલ / એલ સુધીનું સૂચક માનવામાં આવે છે. જ્યારે મૂલ્યો 7.0 થી 11.0 એમએમઓએલ / એલ સુધીની હોય છે, ત્યારે આ પૂર્વસૂચન છે; 11.0 એમએમઓએલ / એલથી વધુ, બાળકોમાં ડાયાબિટીઝ.
અભ્યાસની શ્રેણી પસાર કર્યા પછી, નિષ્ણાત કથિત નિદાનની પુષ્ટિ અથવા રદિયો આપી શકે છે. રોગને નિર્ધારિત કરવા માટે, બાળકોમાં કયા પ્રકારનું, હંમેશાની જેમ, સી-પેપ્ટાઇડ્સનું વિશ્લેષણ હાથ ધરવામાં આવે છે.
બાળકો અને પુખ્ત વયના બંનેમાં ડાયાબિટીસના નિદાન અને સારવારમાં દવા અથવા ઇન્સ્યુલિન થેરેપી લેવી, સંતુલિત આહાર જાળવવા, ગ્લાયસીમિયા અને રમતગમતની સતત દેખરેખ શામેલ છે.
ડાયાબિટીઝનું વહેલું નિદાન થાય તે માટે, માતાપિતાએ, ખાસ કરીને મમ્મીએ, બાળકને કાળજીપૂર્વક જોવાની જરૂર છે.
જો ડાયાબિટીઝના મુખ્ય ચિહ્નો અવલોકન કરવામાં આવે છે, તો તમારે જલદીથી ડ doctorક્ટરની સલાહ લેવાની જરૂર છે અને યાદ રાખો કે તમે વિશ્લેષણ કર્યા વિના કોઈપણ રીતે કરી શકતા નથી. ડાયાબિટીઝનું નિદાન કેવી રીતે કરવું તે જાણીને, તમે તમારી જાતને અને તમારા પ્રિયજનોને ઘણી મુશ્કેલીઓથી બચાવી શકો છો.
આ લેખમાંની વિડિઓમાં, ડાયાબિટીઝના નિદાનની રીતોનો વિષય ચાલુ રાખ્યો છે.