પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીસ માટેની મુખ્ય પરીક્ષણ એ તમારા બ્લડ શુગરને ઘરેલું રક્ત ગ્લુકોઝ મીટરથી માપવાનું છે. દરરોજ ઘણી વખત આ કરવાનું શીખો. ખાતરી કરો કે તમારું મીટર સચોટ છે (આ કેવી રીતે કરવું). અઠવાડિયામાં ઓછામાં ઓછા એકવાર કુલ ખાંડના સ્વ-નિયંત્રણના દિવસો પસાર કરો. તે પછી, લોહી, પેશાબ, નિયમિત અલ્ટ્રાસાઉન્ડ અને અન્ય પરીક્ષાઓના પ્રયોગશાળા પરીક્ષણો પહોંચાડવાની યોજના બનાવો.

લોહીમાં શર્કરાના મીટર સાથે દરરોજ તમારી બ્લડ સુગર લેવા ઉપરાંત, તમારી ડાયાબિટીસ લેબ પરીક્ષણો નિયમિતપણે લો.
પ્રકાર 2 ડાયાબિટીઝ સારવાર કાર્યક્રમ અથવા પ્રકાર 1 ડાયાબિટીસ સારવાર કાર્યક્રમ સાથે તમારા બ્લડ સુગરને મોનિટર કરો. તમે લિંક્સ દ્વારા વર્ણવેલ પ્રવૃત્તિઓ શરૂ કરતા પહેલા, તમારે તબીબી સંસ્થામાં તબીબી પરીક્ષા લેવાની જરૂર છે. તે જ સમયે, પરીક્ષણો પાસ કરો, જે તમે લેખમાં પછીથી વિગતવાર શીખી શકશો.
ડાયાબિટીઝ પરીક્ષણો - શા માટે અને કેટલી વાર તેમને મેળવવી
નીચેના પ્રશ્નોના જવાબો જાણવા ડાયાબિટીસ પરીક્ષણો નિયમિતપણે લેવા જોઈએ:
- તમારા સ્વાદુપિંડનું નુકસાન કેટલું છે? શું ઇન્સ્યુલિન ઉત્પન્ન કરવામાં સક્ષમ બીટા કોષો હજી પણ તેમાં જીવી રહ્યા છે? અથવા તે બધા મૃત્યુ પામ્યા હતા?
- સ્વાદુપિંડનું કાર્ય કેટલું સુધારે છે કારણ કે તમે સારવાર કરો છો? આ પ્રવૃત્તિઓની સૂચિમાં પ્રકાર 2 ડાયાબિટીસ સારવાર કાર્યક્રમ અને પ્રકાર 1 ડાયાબિટીસ સારવાર કાર્યક્રમ શામેલ છે. સ્વાદુપિંડમાં બીટા કોષો છે? શું પોતાના ઇન્સ્યુલિનનું ઉત્પાદન વધે છે?
- ડાયાબિટીઝની કયા લાંબા ગાળાની ગૂંચવણો પહેલાથી વિકસિત થઈ છે? તેઓ કેટલા મજબૂત છે? એક મહત્વપૂર્ણ પ્રશ્ન એ છે કે તમારી કિડની કઈ સ્થિતિમાં છે?
- ડાયાબિટીઝની નવી જટિલતાઓને વિકસાવવાનું અને ત્યાં પહેલેથી જ છે તેવા લોકોને વિસ્તૃત કરવાનું જોખમ કેટલું વધારે છે? ખાસ કરીને, હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ શું છે? શું સારવારના પરિણામે તે ઘટાડો થાય છે?
ડાયાબિટીસ માટેની પરીક્ષણો નિયમિતપણે લેવી જોઈએ. તેમના પરિણામો સ્પષ્ટ રીતે બતાવે છે કે શાસનને અનુસરવા અને લો બ્લડ સુગરને સ્થિર રાખવાની અસર કેટલી ફાયદાકારક છે. “પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝની સારવાર માટેના ઉદ્દેશો” અને તેનો વિભાગ, “જ્યારે તમારી બ્લડ સુગર સામાન્ય થાય છે ત્યારે શું અપેક્ષા રાખવી જોઈએ, તે લેખ વાંચો.
ડાયાબિટીઝની ઘણી ગૂંચવણો ફક્ત રોકી શકાતી નથી, પણ .લટું પણ થઈ શકે છે. ઓછી કાર્બોહાઇડ્રેટ આહાર અને આપણી બાકીની પદ્ધતિઓથી ડાયાબિટીસની સારવારના પરિણામો "પરંપરાગત" અભિગમ દ્વારા પૂરા પાડવામાં આવેલ કરતાં વધુ સારા હોઈ શકે છે. તે જ સમયે, પ્રથમ પરીક્ષણ પરિણામો સુધરે છે, અને પછી સુખાકારી છે. આમ, ડાયાબિટીસ પરીક્ષણો સારવારની અસરકારકતાનું અગ્રણી સૂચક છે.

લેખમાં આગળ, વિશ્લેષણોનું વિગતવાર વર્ણન કરવામાં આવ્યું છે કે ડાયાબિટીઝ માટે નિયમિતપણે લેવાની સલાહ આપવામાં આવે છે. તેમાંના મોટાભાગના વૈકલ્પિક છે. પેઇડ ખાનગી લેબોરેટરીમાં પરીક્ષણો લેવાની સલાહ આપવામાં આવે છે, જે નિશ્ચિતરૂપે સ્વતંત્ર છે, એટલે કે, તે ડોકટરોના હિતમાં પરિણામોને ખોટી ઠેરવતું નથી. સારી ખાનગી પ્રયોગશાળાઓ પણ નવા ઉપકરણો અને રીએજન્ટ્સનો ઉપયોગ કરે છે, તેથી ત્યાંના વિશ્લેષણના પરિણામો વધુ સચોટ છે. જો તેમની સેવાઓનો ઉપયોગ કરવો શક્ય ન હોય તો, પછી ક્લિનિકમાં નિ: શુલ્ક પરીક્ષણો લો.
જો કેટલાક પરીક્ષણો પાસ થવાનું શક્ય નથી અથવા તે ખૂબ ખર્ચાળ છે - તો તમે તેને અવગણી શકો છો. મુખ્ય વસ્તુ એ છે કે ઘરના લોહીમાં શર્કરાનું સચોટ મીટર ખરીદવું અને ઘણી વખત તેની સાથે બ્લડ શુગરને નિયંત્રિત કરવું. કોઈ પણ સંજોગોમાં ગ્લુકોમીટર માટે પરીક્ષણ સ્ટ્રીપ્સ પર બચાવશો નહીં! કિડનીની કામગીરી ચકાસવા માટે નિયમિતપણે લોહી અને પેશાબની પરીક્ષણો લેવી પણ મહત્વપૂર્ણ છે. સી-રિએક્ટિવ પ્રોટીન માટે રક્ત પરીક્ષણ (સી-પેપ્ટાઇડથી મૂંઝવણમાં ન આવે!) સામાન્ય રીતે સસ્તી હોય છે અને તે હાર્ટ એટેક અથવા સ્ટ્રોકના જોખમનું સારું સૂચક છે, તેમજ તમે આ જોખમ ઘટાડવા માટે કેટલું સંચાલન કરો છો. અન્ય તમામ પરીક્ષણો - જ્યારે શક્ય હોય ત્યારે સોંપી દો.
ગ્લાયકેટેડ હિમોગ્લોબિન એસિ
ગ્લાયકેટેડ (ગ્લાયકોસાઇલેટેડ) હિમોગ્લોબિન માટે રક્ત પરીક્ષણ. જો તમને ઇન્સ્યુલિન પ્રાપ્ત થતો નથી, તો પછી આ પરીક્ષણ વર્ષમાં 2 વખત લેવું જોઈએ. જો તમે ઇન્સ્યુલિનના ઇન્જેક્શનથી ડાયાબિટીસની સારવાર કરો છો - વર્ષમાં 4 વખત. વધુ વિગતો માટે “ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણ” લેખ જુઓ.
ડાયાબિટીસના પ્રારંભિક નિદાન માટે ગ્લાયકેટેડ હિમોગ્લોબિન એચબીએ 1 સી માટે રક્ત પરીક્ષણ ખૂબ અનુકૂળ છે. પરંતુ જ્યારે રોગની સારવાર તેની સહાયથી નિયંત્રિત થાય છે, એટલે કે, એક મહત્વપૂર્ણ ઉપદ્રવ. એચબીએ 1 સી છેલ્લા 3 મહિનામાં સરેરાશ રક્ત ગ્લુકોઝને પ્રતિબિંબિત કરે છે. પરંતુ આ સ્તર કેટલું વધઘટ થાય છે તે અંગે તે માહિતી પ્રદાન કરતું નથી.
પાછલા મહિનાઓમાં, ડાયાબિટીસને વારંવાર કૂદકા આવી શકે છે - હાઈપોગ્લાયકેમિઆથી લઈને ખૂબ જ રક્ત ખાંડ સુધી, અને તેનું સ્વાસ્થ્ય ખરાબ રીતે નુકસાન થયું હતું. પરંતુ જો લોહીમાં ગ્લુકોઝનું સરેરાશ સ્તર સામાન્ય નજીક આવ્યું, તો પછી એચબીએ 1 સીનું વિશ્લેષણ ખાસ કંઈપણ બતાવશે નહીં. તેથી, ડાયાબિટીઝમાં, ગ્લાયકેટેડ હિમોગ્લોબિનનું વિશ્લેષણ ગ્લુકોમીટરથી દરરોજ ઘણી વખત તમારા બ્લડ સુગરને માપવાની જરૂરિયાતને દૂર કરતું નથી.
સી-પેપ્ટાઇડ રક્ત પરીક્ષણ
સી-પેપ્ટાઇડ એ પ્રોટીન છે જે સ્વાદુપિંડમાં જ્યારે ઇન્સ્યુલિનનું સંશ્લેષણ કરવામાં આવે છે ત્યારે તે "પ્રોન્સ્યુલિન" પરમાણુમાંથી નીકળી જાય છે. તે ઇન્સ્યુલિન સાથે લોહીના પ્રવાહમાં પ્રવેશ કરે છે. તેથી, જો સી-પેપ્ટાઇડ લોહીમાં ફરે છે, તો તેનો અર્થ એ છે કે શરીર હજી પણ પોતાનું ઇન્સ્યુલિન ઉત્પન્ન કરવાનું ચાલુ રાખે છે. અને લોહીમાં વધુ સી-પેપ્ટાઇડ, સ્વાદુપિંડનું કાર્ય વધુ સારું છે. તે જ સમયે, જો લોહીમાં સી-પેપ્ટાઇડની સાંદ્રતા સામાન્ય કરતા વધારે હોય, તો ઇન્સ્યુલિનનું સ્તર એલિવેટેડ થાય છે. તેને હાઈપરિન્સ્યુલિનિઝમ (હાયપરિન્સ્યુલિનેમિયા) કહેવામાં આવે છે. ટાઇપ -2 ડાયાબિટીસના પ્રારંભિક તબક્કામાં અથવા દર્દીને ફક્ત પૂર્વસૂચન (નબળાઇ ગ્લુકોઝ સહિષ્ણુતા) હોય ત્યારે આ ઘણીવાર થાય છે.
સી-પેપ્ટાઇડ માટે રક્ત પરીક્ષણ સવારે ખાલી પેટ પર શ્રેષ્ઠ રીતે કરવામાં આવે છે, અને તે સમયે જ્યારે બ્લડ સુગર સામાન્ય હોય છે, એલિવેટેડ નથી. આ વિશ્લેષણ સાથે, રક્ત ગ્લુકોઝ પરીક્ષણ લેવાની સલાહ આપવામાં આવે છે અથવા ફક્ત લોહીમાં શર્કરાને ઘરેલું લોહીમાં શર્કરાના માપ સાથે માપવાનું સલાહ આપવામાં આવે છે. તમારે એક જ સમયે બંને વિશ્લેષણના પરિણામોનું વિશ્લેષણ કરવાની જરૂર છે. જો રક્ત ખાંડ સામાન્ય છે અને સી-પેપ્ટાઇડ એલિવેટેડ છે, તો આનો અર્થ ઇન્સ્યુલિન પ્રતિકાર છે (તે શું છે અને તેની સારવાર કેવી રીતે કરવી), પૂર્વસૂચન અથવા પ્રકાર 2 ડાયાબિટીસનો પ્રારંભિક તબક્કો. આવી સ્થિતિમાં, ઓછા કાર્બોહાઇડ્રેટ આહારથી સારવાર શરૂ કરવાનો, આનંદ સાથે વ્યાયામ કરવા અને (જો જરૂરી હોય તો) સિઓફોર (ગ્લુકોફેજ) ગોળીઓનો સમય છે. તે જ સમયે, ઇન્સ્યુલિનના ઇન્જેક્શન્સ કરવા માટે દોડાશો નહીં - ઉચ્ચ સંભાવના સાથે તેમના વિના કરવું શક્ય બનશે.
જો બ્લડ સુગર અને સી-પેપ્ટાઇડ બંને એલિવેટેડ હોય, તો આ "એડવાન્સ્ડ" ટાઇપ 2 ડાયાબિટીસ છે. તેમ છતાં, કદાચ તે ઉપર સૂચવેલ માધ્યમોનો ઉપયોગ કરીને, ઇન્સ્યુલિન વિના નિયંત્રણમાં લેવામાં આવશે, જોકે દર્દીએ વધુ કાળજીપૂર્વક જીવનપદ્ધતિનું નિરીક્ષણ કરવું પડશે. જો રક્ત ખાંડ એલિવેટેડ હોય, અને સી પેપ્ટાઇડ નાનો હોય, તો સ્વાદુપિંડ પહેલાથી જ ગંભીર રીતે નુકસાન થાય છે. તે લાંબા સમયથી ચાલતી અદ્યતન પ્રકાર 2 ડાયાબિટીસ અથવા પ્રકાર 1 ડાયાબિટીસ હોઈ શકે છે. અહીં, ઇન્સ્યુલિન વિના કરવાનું ભાગ્યે જ શક્ય છે. ઠીક છે, જો ડાયાબિટીઝની ઉલટાવી શકાય તેવું ગૂંચવણો હજી વિકસાવવાનો સમય નથી મળ્યો.
જ્યારે તમે હમણાં જ ડાયાબિટીઝની સારવાર શરૂ કરો છો ત્યારે સીરમ સી-પેપ્ટાઇડ માટે રક્ત પરીક્ષણ લેવાની સલાહ આપવામાં આવે છે. ભવિષ્યમાં, તમે તેને પુનરાવર્તન કરી શકતા નથી અને જો જરૂરી હોય તો, આ રીતે બચાવી શકો છો.
સામાન્ય રક્ત પરીક્ષણ અને રક્ત બાયોકેમિસ્ટ્રી
બ્લડ બાયોકેમિસ્ટ્રી એ પરીક્ષણોનો સમૂહ છે જે પરંપરાગત રીતે પસાર થાય છે જ્યારે તેઓ કોઈ તબીબી પરીક્ષા લેતા હોય છે. તેમને ડાયાબિટીસ ઉપરાંત, માનવ શરીરમાં છુપાયેલા રોગોને ઓળખવા અને સમયસર તેમની સારવાર શરૂ કરવાની જરૂર છે. પ્રયોગશાળા સહાયક લોહીમાં લાલ અને સફેદ રક્તકણો, તેમજ પ્લેટલેટ્સના વિવિધ પ્રકારનાં કોષોની સંખ્યા નક્કી કરશે. જો ત્યાં શ્વેત રક્તકણો ઘણો હોય છે, તો તેનો અર્થ એ છે કે બળતરા પ્રક્રિયા ચાલુ છે. તમારે ચેપ શોધવાની અને તેની સારવાર કરવાની જરૂર છે. જો ત્યાં ખૂબ ઓછા લાલ રક્તકણો હોય, તો આ એનિમિયાની નિશાની છે.
તે જ કારણો જે પ્રકાર 1 ડાયાબિટીસનું કારણ બને છે, દુર્ભાગ્યે, ઘણીવાર વારાફરતી થાઇરોઇડ નિષ્ફળતાનું કારણ બને છે. આ સમસ્યા શ્વેત રક્તકણોની ઓછી સંખ્યા દ્વારા સૂચવવામાં આવે છે. જો સામાન્ય રક્ત પરીક્ષણ થાઇરોઇડ ગ્રંથિના નબળા કાર્ય પર "સંકેતો" આપે છે, તો તમારે તેના હોર્મોન્સ માટે વધારાની રક્ત પરીક્ષણો લેવાની જરૂર છે. તમારે જાણવું જોઈએ કે થાઇરોઇડ ગ્રંથિની તપાસ માટે, થાઇરોઇડ-ઉત્તેજક હોર્મોન (થાઇરોટ્રોપિન, ટીએસએચ) માટે રક્ત પરીક્ષણ કરવું પૂરતું નથી. તમારે અન્ય હોર્મોન્સ તુરંત જ તપાસવું આવશ્યક છે - ટી 3 ફ્રી અને ટી 4 ફ્રી.
થાઇરોઇડ સમસ્યાઓના લક્ષણોમાં તીવ્ર થાક, ઠંડા હાથપગ અને સ્નાયુઓમાં ખેંચાણ છે. ખાસ કરીને જો લો-શર્કરાને ઓછા-કાર્બોહાઈડ્રેટવાળા આહારની સાથે સામાન્ય કરવામાં આવે તો લાંબી થાક જળવાઈ રહે. થાઇરોઇડ હોર્મોન્સનું વિશ્લેષણ સસ્તી નથી, પરંતુ જો જરૂરી હોય તો તે કરવું જ જોઇએ. એન્ડોક્રિનોલોજિસ્ટ દ્વારા સૂચવેલ ગોળીઓની મદદથી થાઇરોઇડ ગ્રંથિનું કાર્ય સામાન્ય કરવામાં આવે છે. આ ગોળીઓ લેવાના પરિણામે દર્દીઓની સ્થિતિ ઘણીવાર સુધરે છે, જેથી સારવારના પરિણામો ખર્ચવામાં આવેલા પૈસા, સમય અને પ્રયત્નોને યોગ્ય ઠેરવે.
- હું ઓછી કાર્બોહાઇડ્રેટ આહાર અને ઇન્સ્યુલિનના ઓછા ડોઝના ઇન્જેક્શનની મદદથી મારી બ્લડ સુગરને સંપૂર્ણપણે સામાન્ય લાવી શક્યો. ...
10 ડિસેમ્બર, 2015, સેર્ગે કુશ્ચેન્કો દ્વારા પ્રકાશિત
સીરમ ફેરીટીન
સીરમ ફેરીટિન એ શરીરમાં આયર્ન સ્ટોર્સનું સૂચક છે. સામાન્ય રીતે આ રક્ત પરીક્ષણ સૂચવવામાં આવે છે જો દર્દીને આયર્નની ઉણપને કારણે એનિમિયાની શંકા હોય. થોડા ડોકટરો જાણે છે કે, બીજી બાજુ, વધારે ઇન્સ્યુલિન પ્રત્યેની પેશીઓની સંવેદનશીલતામાં ઘટાડો, ઇન્સ્યુલિન પ્રતિકારનું સામાન્ય કારણ આયર્ન છે. તે રક્ત વાહિનીઓની દિવાલોનો નાશ પણ કરે છે અને હાર્ટ એટેકની શરૂઆતને વેગ આપે છે. તેથી લોહીના બાયોકેમિસ્ટ્રીના સંપૂર્ણ સંકુલ સાથે, કોઈ પણ સંજોગોમાં સીરમ ફેરીટિન માટે વિશ્લેષણ પસાર કરવું ખૂબ ઇચ્છનીય છે. જો આ વિશ્લેષણ બતાવે છે કે શરીરમાં તમારી પાસે ખૂબ લોહ છે, તો પછી તે રક્તદાતા બનવા માટે ઉપયોગી થશે. આ કોઈ મજાક નથી. રક્તદાન એ ઇન્સ્યુલિન પ્રતિકારની સારવાર કરવાની અને તમારા શરીરને વધારે લોહથી છૂટકારો આપીને હાર્ટ એટેકને રોકવાની એક ઉત્તમ પદ્ધતિ છે.
સીરમ આલ્બુમિન
આ પરીક્ષણ સામાન્ય રીતે રક્ત બાયોકેમિસ્ટ્રીમાં શામેલ છે. ઘટાડેલા સીરમ આલ્બુમિન એટલે કોઈ પણ કારણથી મૃત્યુનું ડબલ જોખમ. ફરીથી, થોડા ડોકટરો આ વિશે જાણે છે. જો તમને ઓછી સીરમ આલ્બુમિન મળે, તો તમારે તેનું કારણ શોધીને તેની સારવાર કરવાની જરૂર છે.
હાયપરટેન્શન સાથે - મેગ્નેશિયમ માટે રક્ત પરીક્ષણ
જો દર્દીને હાઈ બ્લડ પ્રેશર હોય, તો યુનાઇટેડ સ્ટેટ્સમાં "આપમેળે" મેગ્નેશિયમ માટે રક્ત પરીક્ષણની નિમણૂક કરો લાલ રક્તકણોમાં. રશિયન બોલતા દેશોમાં, આ વિશ્લેષણ હજી સુધી કરવામાં આવ્યું નથી. તેને મેગ્નેશિયમ વિશ્લેષણથી મૂંઝવશો નહીં લોહીના પ્લાઝ્મામાંજે અવિશ્વસનીય છે! તે હંમેશાં સામાન્ય હોવાનું બહાર આવે છે, પછી ભલે કોઈ વ્યક્તિમાં મેગ્નેશિયમની સ્પષ્ટ ઉણપ હોય. તેથી, જો તમારી પાસે હાયપરટેન્શન છે, પરંતુ કિડની હજી પણ વધુ કે ઓછા સામાન્ય રીતે કાર્ય કરે છે, ફક્ત અહીં વર્ણવ્યા પ્રમાણે, મોટા ડોઝમાં મેગ્નેશિયમ-બી 6 લેવાનો પ્રયત્ન કરો. અને 3 અઠવાડિયા પછી મૂલ્યાંકન કરો કે શું તમારું સ્વાસ્થ્ય સુધર્યું છે.
મેગ્નેશિયમ-બી 6 એ એક ચમત્કાર ગોળી છે જે 80-90% વસ્તી લેવા માટે ઉપયોગી છે. તેઓ છે:
- નીચા બ્લડ પ્રેશર;
- હ્રદયની કોઈપણ સમસ્યાઓમાં મદદ કરો - એરિથમિયા, ટાકીકાર્ડિયા, વગેરે;
- ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતામાં વધારો;
- શાંત થાઓ, ચીડિયાપણું દૂર કરો, નિંદ્રામાં સુધારો કરો;
- આંતરડાના કાર્યને સામાન્ય બનાવવું;
- સ્ત્રીઓમાં માસિક સ્રાવ સિન્ડ્રોમની સગવડ.
નોંધ જો તમને ડાયાબિટીક કિડની ડેમેજ (નેફ્રોપથી) થયો હોય તો તમારા ડ doctorક્ટરની સલાહ લીધા વિના મેગ્નેશિયમ-બી 6 સહિત કોઈપણ ગોળીઓ ન લો. ખાસ કરીને જો ગ્લોમેર્યુલર ગાળણક્રિયા દર 30 મિલી / મિનિટ / 1.73 એમ 2 ની નીચે હોય અથવા તમે ડાયાલિસિસ કરી રહ્યા છો.
હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ: તેને કેવી રીતે ઘટાડવું
ઘણા પદાર્થો વ્યક્તિના લોહીમાં ફેલાય છે, જે તેના હાર્ટ એટેક અને સ્ટ્રોકના નીચા, મધ્યમ અથવા ઉચ્ચ સ્તરના જોખમને પ્રતિબિંબિત કરે છે. હવે તકનીકી આ પદાર્થોની સાંદ્રતા સરળતાથી નક્કી કરવા માટે રક્ત પરીક્ષણોનો ઉપયોગ કરવાની મંજૂરી આપે છે, અને તે ડોકટરો અને દર્દીઓ માટે ખૂબ અનુકૂળ છે. ત્યાં રોગનિવારક ઉપાયો છે જે રક્તવાહિનીના જોખમને ઘટાડી શકે છે, અને લેખમાં આગળ તમે તેમના વિશે શીખી શકશો.
હાર્ટ એટેક અને સ્ટ્રોકની રોકથામ, તેમજ ડાયાબિટીઝની સારવાર તરફ ધ્યાન આપવું મહત્વપૂર્ણ છે. છેવટે, રક્ત ખાંડને સામાન્ય બનાવવાનો શું અર્થ છે જેથી જીવનના મુખ્ય ભાગમાં તમને હાર્ટ એટેક આવે? સરળ ભલામણોને અનુસરો, શાસનનું પાલન કરો - અને તમે સાથીદારોની ઈર્ષ્યા મુજબ, સ્વસ્થ હૃદય અને સાચવેલ જાતીય કાર્ય સાથે, ડાયાબિટીઝની ગૂંચવણો વિના ખૂબ જ વૃદ્ધાવસ્થામાં જીવી શકો છો.
સારા સમાચાર એ છે કે ઓછી કાર્બોહાઇડ્રેટ આહાર બ્લડ સુગરને સામાન્ય બનાવે છે અને તે જ સમયે તમારા રક્તવાહિનીનું જોખમ ઘટાડે છે. આ પોષણની નવી શૈલીમાં સંક્રમણ "પહેલાં" અને "પછી" વિશ્લેષણના પરિણામોમાં તફાવતની પુષ્ટિ કરશે. શારીરિક શિક્ષણમાં પણ અદ્ભુત ડબલ હીલિંગ અસર છે. જો કે, હાર્ટ એટેક અને સ્ટ્રોકની કાળજીપૂર્વક નિવારણ માટે વધારાના પગલાંની જરૂર પડી શકે છે, જેના વિશે તમે નીચે શીખી શકશો. જો તમે લાંબું જીવવું છે, તો તમારે આ પ્રવૃત્તિઓને અવગણવું જોઈએ નહીં.
વિગતવાર લેખો વાંચો
- હાર્ટ એટેક અને સ્ટ્રોકની રોકથામ. જોખમનાં પરિબળો અને તેમને કેવી રીતે દૂર કરવું.
- એથરોસ્ક્લેરોસિસ: નિવારણ અને સારવાર. હૃદય, મગજ, નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ.
થાઇરોઇડ સમસ્યાઓ: નિદાન અને સારવાર
ઉપર સૂચવ્યા મુજબ, જો તમે પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસને નિયંત્રિત કરવા માટે ઓછા કાર્બોહાઇડ્રેટ આહારનો ઉપયોગ કરો છો, તો મોટાભાગના કિસ્સાઓમાં રક્તવાહિનીના જોખમના પરિબળો માટે રક્ત પરીક્ષણોનાં પરિણામો પણ સુધરે છે. જો કે, કેટલીકવાર વિશ્લેષણ દર્શાવે છે કે રક્તવાહિનીનું જોખમ ઓછું થયું નથી, અથવા તો વધ્યું પણ નથી. આવા કિસ્સાઓમાં, તમારે થાઇરોઇડ હોર્મોન્સ માટે પરીક્ષણો કરવાની જરૂર છે. અને હંમેશાં (!) તે તારણ આપે છે કે દર્દીના લોહીમાં તેમનું સ્તર સામાન્યથી નીચે છે.
ડાયાબિટીઝનું એક કારણ રોગપ્રતિકારક શક્તિમાં ખામી છે. આ નિષ્ફળતાઓના પરિણામે, રોગપ્રતિકારક શક્તિ ઇન્સ્યુલિન ઉત્પન્ન કરનારા સ્વાદુપિંડના બીટા કોષોને હુમલો કરે છે અને તેનો નાશ કરે છે. દુર્ભાગ્યે, થાઇરોઇડ ગ્રંથિ પર ઘણી વખત "કંપની માટે" હુમલો કરવામાં આવે છે, પરિણામે તેની પ્રવૃત્તિ ઓછી થાય છે.
હાયપોથાઇરોડિઝમ એ થાઇરોઇડ હોર્મોન્સની લાંબા સમય સુધી, સતત ઉણપ છે. તે ઘણીવાર ડાયાબિટીઝના દર્દીઓ અને તેમના નજીકના સંબંધીઓમાં જોવા મળે છે. ડાયાબિટીસના વિકાસ માટે ઘણા વર્ષો પહેલાં અથવા laterલટું પછીથી હાયપોથાઇરોડિઝમ શરૂ થઈ શકે છે. અધ્યયનો દર્શાવે છે કે થાઇરોઇડ ગ્રંથિ સાથેની સમસ્યાઓ હાર્ટ એટેક અને સ્ટ્રોકની સંભાવનામાં મોટા પ્રમાણમાં વધારો કરે છે, અને આ રક્તવાહિનીના જોખમના પરિબળો માટે રક્ત પરીક્ષણોનાં પરિણામોને પ્રતિબિંબિત કરે છે.

નિષ્કર્ષ: જો, ઓછા કાર્બોહાઇડ્રેટ આહારની પૃષ્ઠભૂમિની વિરુદ્ધ, રક્તવાહિનીના જોખમનાં પરિબળો માટે રક્ત પરીક્ષણોનાં પરિણામો બગડે છે, તો પછી થાઇરોઇડ ગ્રંથિની તપાસ કરવી જોઈએ અને તેની સારવાર કરવી જોઈએ. આ કિસ્સામાં, ઓછા કાર્બોહાઇડ્રેટ આહારનું પાલન કરવાનું ચાલુ રાખો. હાયપોથાઇરોડિઝમની સરભર કરવા માટે, એન્ડોક્રિનોલોજિસ્ટ શરીરમાં પૂરતા પ્રમાણમાં હોર્મોન્સ ધરાવતી ગોળીઓ લખી આપશે. ડ aક્ટરની ભલામણ અનુસાર, તેઓ દિવસમાં 1-3 વખત લેવામાં આવે છે.
ઉપચારનો ધ્યેય, મધ્યમ-સામાન્ય સ્તરે હોર્મોન્સ ટ્રાઇઓડોથિઓરોનિન (ટી 3 મુક્ત) અને થાઇરોક્સિન (ટી 4 મુક્ત) ની સાંદ્રતામાં વધારો કરવો છે. નિયમ પ્રમાણે, આ લક્ષ્ય મોટા પ્રમાણમાં પ્રાપ્ત થાય છે. પરિણામે, દર્દીઓ વધુ સારું લાગે છે અને હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ ઓછું થાય છે. ધ્યાનમાં રાખો કે થાઇરોઇડ ઉત્તેજીત હોર્મોન (થાઇરોટ્રોપિન, ટીએસએચ) માટે રક્ત પરીક્ષણ પૂરતું નથી. અન્ય થાઇરોઇડ હોર્મોન્સની તપાસ કરવાની જરૂર છે - ટી 3 ફ્રી અને ટી 4 ફ્રી.
શરીરમાં વધુ આયર્ન
આયર્ન એ મનુષ્ય માટે એક મહત્વપૂર્ણ તત્વ છે. પરંતુ તેની વધારે પડતી ઘાતક હોઈ શકે છે. જો શરીરમાં આયર્નનો ખૂબ મોટો સંગ્રહ છે, તો આ ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતા ઘટાડે છે (ઇન્સ્યુલિનનો પ્રતિકાર વધે છે), રક્તવાહિનીના રોગો માટેનું જોખમનું પરિબળ છે, તેમજ યકૃતનું કેન્સર છે. મેનોપોઝ પહેલાંની સ્ત્રીઓમાં આ સમસ્યા પુરુષોમાં વધારે જોવા મળે છે. કારણ કે સ્ત્રીઓ માસિક સ્રાવ દરમિયાન આયર્ન ગુમાવે છે.
સીરમ આલ્બુમિન અને ફેરીટીન માટે રક્ત પરીક્ષણો લો, જેનો લેખ ઉપર ચર્ચા કરવામાં આવ્યો છે. જો પરિણામો સામાન્યથી ઉપર આવે છે, તો પછી શરીરમાંથી વધુ આયર્ન કા removeવા માટે બ્લડ ડોનર બનો અને આમ હાર્ટ એટેકનું જોખમ ઓછું કરો. મલ્ટિવિટામિન ગોળીઓ લેવાનો પ્રયત્ન કરો જેમાં આયર્ન શામેલ નથી. ઉદાહરણ તરીકે, આ મલ્ટિવિટામિન્સ છે.
બીજી તરફ, આયર્નની ઉણપનો એનિમિયા, ખાઉધરાપણુંના અનિયંત્રિત બાઉટ્સનું કારણ બની શકે છે. ડાયાબિટીઝની આવી સ્થિતિમાં, બ્લડ સુગરને યોગ્ય રીતે નિયંત્રિત કરવું અશક્ય છે. જો જરૂરી હોય તો, સરળતાથી સુપાચ્ય આયર્ન તૈયારીઓ શરીરમાં આ તત્વની ઉણપને પૂર્ણ કરે છે. આયર્નની અછતની સમસ્યા તેના વધુ પડતી સમસ્યા કરતાં હલ કરવા માટે ખૂબ સરળ છે.
કોલેસ્ટરોલ માટે રક્ત પરીક્ષણો
કોલેસ્ટેરોલ માટે રક્ત પરીક્ષણો લિપિડ ચયાપચયની પરીક્ષણોની સૂચિમાં શામેલ છે. આમાં શામેલ છે:
- કુલ કોલેસ્ટરોલ;
- "સારું" કોલેસ્ટરોલ - ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન;
- "ખરાબ" કોલેસ્ટરોલ - ઓછી ઘનતાવાળા લિપોપ્રોટીન;
- ટ્રાઇગ્લાઇસેરાઇડ્સ.
તમારી જાતને કુલ કોલેસ્ટરોલ માટે રક્ત પરીક્ષણ પૂરતું મર્યાદિત ન કરો, પરંતુ ખાતરી કરો કે તમારા "સારા" અને "ખરાબ" કોલેસ્ટરોલ, તેમજ ટ્રાઇગ્લાઇસેરાઇડ્સના સૂચક કયા છે. લો-કાર્બોહાઇડ્રેટ આહારમાં ફેરબદલ થયા પછી આ પરીક્ષણો 4-6 અઠવાડિયા પછી ફરીથી લઈ શકાય છે. જો ત્યાં થાઇરોઇડ ગ્રંથિમાં કોઈ સમસ્યા નથી, તો પછી નવા પરિણામો પહેલાંના મુદ્દાઓ કરતા વધુ સારા હોવા જોઈએ. ડાયાબિટીઝ માટેના સ્વસ્થ આહાર માટે પ્રોટીન, ચરબી અને કાર્બોહાઇડ્રેટમાં કયા ટ્રાઇગ્લાઇસેરાઇડ્સ છે તે શોધો.
શું સારું અને ખરાબ કોલેસ્ટરોલ છે
અમારા લેખ વાંચ્યા પછી, તમે જાણશો કે કોલેસ્ટરોલને "સારા" અને "ખરાબ" માં વહેંચવામાં આવે છે. સારા કોલેસ્ટ્રોલ - ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન - રક્ત વાહિનીઓનું રક્ષણ કરે છે. .લટું, ખરાબ કોલેસ્ટ્રોલ એથરોસ્ક્લેરોસિસ અને ત્યારબાદના હાર્ટ એટેકનું કારણ માનવામાં આવે છે. આનો અર્થ એ છે કે કુલ કોલેસ્ટરોલ માટે રક્ત પરીક્ષણ, તેને "સારા" અને "ખરાબ" માં વિભાજીત કર્યા વિના, અમને રક્તવાહિનીના જોખમનું મૂલ્યાંકન કરવાની મંજૂરી આપતું નથી.

તમારે એ પણ જાણવું જોઈએ કે લોહીમાં ફેલાયેલ કોલેસ્ટ્રોલનો વિશાળ ભાગ યકૃતમાં ઉત્પન્ન થાય છે, અને તે સીધા ખોરાકમાંથી આવતા નથી. જો તમે કોલેસ્ટરોલથી સમૃદ્ધ ખોરાક ખાઓ છો, જેને પરંપરાગત રીતે જોખમી માનવામાં આવે છે (ચરબીવાળા માંસ, ઇંડા, માખણ), તો યકૃત ફક્ત ઓછા "ખરાબ" કોલેસ્ટરોલનું નિર્માણ કરશે. અને .લટું, જો તમે કોલેસ્ટરોલમાં નબળું ખોરાક લેશો, તો યકૃત તેને વધુ સંશ્લેષણ કરે છે, કારણ કે જીવન માટે કોલેસ્ટરોલ જરૂરી છે, તે શરીરમાં મહત્વપૂર્ણ કાર્યો કરે છે.
"ખરાબ" કોલેસ્ટેરોલનું વધતું સ્તર - ઓછી ઘનતાવાળા લિપોપ્રોટીન - એટલે એથરોસ્ક્લેરોસિસ, હાર્ટ એટેક અથવા સ્ટ્રોકનું riskંચું જોખમ. આ સમસ્યા ઘણીવાર મેદસ્વીપણા અથવા ડાયાબિટીઝવાળા લોકોમાં જોવા મળે છે. જો તમે ઓછા કાર્બોહાઇડ્રેટ આહારનું પાલન કરો છો, તો પછી લોહીમાં "ખરાબ" કોલેસ્ટરોલનું સ્તર સામાન્ય રીતે 6 અઠવાડિયા પછી ઘટે છે.
સારા કોલેસ્ટરોલ - ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન - એથરોસ્ક્લેરોસિસ દ્વારા થતા નુકસાનથી રક્ત વાહિનીઓને અંદરથી સુરક્ષિત કરે છે. આને કારણે હૃદય અને મગજમાં સામાન્ય રક્ત પુરવઠો જળવાઈ રહે છે. કોલેસ્ટરોલથી સમૃદ્ધ ખોરાક લોહીમાં "સારા" કોલેસ્ટરોલનું સ્તર વધારે છે. લો-કાર્બોહાઇડ્રેટ આહાર અજમાવો, લોહીની તપાસ “પહેલાં” અને “પછી” લો - અને તમારા માટે જુઓ. અને ઓછી ચરબીયુક્ત આહારના પ્રચારકો કે જે હૃદય અને રુધિરવાહિનીઓ માટે સારું લાગે છે તે ફક્ત ચાર્લાટન્સ છે. ડાયાબિટીઝમાં, "સંતુલિત" આહાર ખાસ કરીને જોખમી છે કારણ કે તે બ્લડ સુગરમાં કૂદકા અને જટિલતાઓના ઝડપી વિકાસનું કારણ બને છે.
કેટલાક લોકો નસીબદાર નથી - આનુવંશિક રીતે તેમના લોહીમાં "ખરાબ" કોલેસ્ટરોલનું સ્તર વધવાનું સંભાવના છે. આ સ્થિતિમાં, ખાસ દવાઓ લીધા વિના ઓછી કાર્બોહાઇડ્રેટ ખોરાક મદદ કરતું નથી. પરંતુ આવા દર્દીઓ ખૂબ ઓછા છે; તેઓ તબીબી વ્યવહારમાં ભાગ્યે જ જોવા મળે છે. એક નિયમ તરીકે, તમારે કોલેસ્ટરોલને ઓછું કરવા માટે ગોળીઓ લેવાની જરૂર નથી. જો તમે તમારા કોલેસ્ટરોલને સુધારવા માટે સ્ટેટિન્સના વર્ગમાંથી કોઈ પ્રકારની દવા લઈ રહ્યા છો, તો પછી ઓછા કાર્બોહાઇડ્રેટ આહારમાં ફેરબદલ કર્યા પછી, તમે આ ગોળીઓનો ઇનકાર કરી શકો છો અને તેની આડઅસર નહીં કરો.
એથરોજેનિક ગુણાંક
રક્તવાહિનીના જોખમનું મૂલ્યાંકન કરવા માટે, દર્દીના લોહીમાં "ખરાબ" અને "સારા" કોલેસ્ટરોલનું ગુણોત્તર ગણવામાં આવે છે. આને એથેરોજેનિક ગુણાંક (સીએ) કહેવામાં આવે છે. તે સૂત્ર દ્વારા ગણતરી કરવામાં આવે છે:
એચડીએલ એ ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન છે, એટલે કે, "સારા" કોલેસ્ટરોલ. એથેરોજેનિક ગુણાંક સામાન્ય રીતે 3 કરતા ઓછો હોવો જોઈએ.
અમે નિષ્કર્ષ કા drawીએ છીએ:
- તમારી પાસે ઉચ્ચ કુલ કોલેસ્ટરોલ હોઈ શકે છે અને તે જ સમયે ઓછી રક્તવાહિનીનું જોખમ છે. આ સામાન્ય રીતે ઓછા કાર્બોહાઇડ્રેટ આહાર પર થાય છે, જ્યારે "સારા" કોલેસ્ટરોલ વધારે હોય છે અને "ખરાબ" સામાન્ય મર્યાદામાં હોય છે, અને એથ્રોજેનિક ગુણાંક 2.5 ની નીચે હોય છે.
- નીચા કુલ કોલેસ્ટ્રોલનો અર્થ કોઈ રક્તવાહિનીનું જોખમ નથી. "સારા" કોલેસ્ટરોલ ઓછા હોવાને કારણે, એથરોજેનિક ગુણાંક એલિવેટેડ થઈ શકે છે.
- ફરીથી યાદ કરો કે અડધા હૃદયરોગના હુમલા એવા લોકોમાં થાય છે જેમના એથેરોજેનિક ગુણાંક સામાન્ય હતા. તેથી, તમારે રક્તવાહિનીના જોખમના અન્ય પરિબળો પર ધ્યાન આપવાની જરૂર છે. નીચે વિગતો વાંચો.
પહેલાં, ફક્ત "સારું" અને "ખરાબ" કોલેસ્ટરોલ હતું. 1990 ના દાયકાના અંત ભાગમાં, વિશ્વનું આ સરળ ચિત્ર વધુ જટિલ બન્યું. "ખરાબ" કોલેસ્ટરોલને કારણે વૈજ્ .ાનિકોએ વધારાના "ખૂબ ખરાબ" ની ઓળખ કરી છે. હવે તમે લિપોપ્રોટીન (એ) માટે બીજી પરીક્ષા લઈ શકો છો. સ્ટેટિન્સ તરીકે ઓળખાતા કોલેસ્ટરોલને દર્દીને ગોળીઓ લેવાની જરૂર છે કે કેમ તે નક્કી કરવું ઉપયોગી છે.
જો "ખરાબ" કોલેસ્ટરોલ વધારે છે, પરંતુ લિપોપ્રોટીન (એ) સામાન્ય છે, તો પછી આ ગોળીઓ સૂચવી શકાતી નથી. સ્ટેટિન્સના વર્ગની દવાઓ ખૂબ સસ્તી હોતી નથી અને તેનાથી અપ્રિય આડઅસર થાય છે. જો તમે તેમના વિના કરી શકો છો, તો પછી તેમને સ્વીકારવું નહીં તે વધુ સારું છે. એથરોસ્ક્લેરોસિસને ધીમું કરવા માટે કુદરતી પદ્ધતિઓ જાણો, ઘણીવાર સ્ટેટિન્સ વિના. લિપોપ્રોટીન (એ) ની નીચે લેખમાં વિગતવાર ચર્ચા કરવામાં આવી છે.
કોલેસ્ટરોલ અને રક્તવાહિની જોખમ: તારણો
કોલેસ્ટરોલને સામાન્ય બનાવવા માટેના વિશાળ લોકોમાં સ્ટેટિન્સના વર્ગની ગોળીઓ વિના, ઓછી કાર્બોહાઇડ્રેટ આહાર છે. મુખ્ય વસ્તુ યાદ રાખો: આહાર ચરબી લોહીમાં "ખરાબ" ના સ્તરમાં વધારો કરતું નથી, પરંતુ "સારા" કોલેસ્ટ્રોલનું પ્રમાણ વધારે છે. ઇંડા, ચરબીવાળા માંસ, માખણ અને અન્ય ચીજો ખાવા માટે મફત લાગે. દિવસમાં ઘણી વખત બ્લડ ગ્લુકોઝ મીટરથી તમારી બ્લડ સુગરનું પરીક્ષણ કરો. હવે તમારી કોલેસ્ટરોલ પરીક્ષણ લો, અને પછી 1.5 મહિના પછી ફરીથી. અને ખાતરી કરો કે કયો આહાર તમને ખરેખર મદદ કરે છે.
"સારા" અને "ખરાબ" કોલેસ્ટરોલ ઉપરાંત, રક્તવાહિનીના જોખમના અન્ય પરિબળો પણ છે:
- સી-રિએક્ટિવ પ્રોટીન;
- ફાઇબરિનજેન;
- લિપોપ્રોટીન (એ);
- હોમોસિસ્ટીન.
તે સાબિત થયું છે કે તેઓ કોલેસ્ટરોલ માટેના લોહીના પરીક્ષણો કરતા હાર્ટ એટેક અથવા સ્ટ્રોકના જોખમને વધુ ચોક્કસપણે આગાહી કરી શકે છે. અડધા હાર્ટ એટેક એવા લોકોમાં થાય છે જેમની પાસે સામાન્ય બ્લડ કોલેસ્ટરોલ હોય છે. જ્યારે ડાયાબિટીસ ઓછી કાર્બોહાઇડ્રેટવાળા આહાર સાથે તેના બ્લડ સુગર પર નિયંત્રણ મેળવે છે, ત્યારે રક્તવાહિનીના જોખમના પરિબળો માટેના તમામ રક્ત પરીક્ષણોના પરિણામો સામાન્ય રીતે સુધરે છે. જો કે, રક્તવાહિની અકસ્માતની કાળજીપૂર્વક નિવારણ માટે વધારાના પગલાંની જરૂર પડી શકે છે. નીચે વધુ વાંચો.
જ્યારે બળતરા પ્રક્રિયા થાય છે ત્યારે લોહીમાં સી-રિએક્ટિવ પ્રોટીન અને / અથવા ફાઈબિરોજનની સાંદ્રતા વધે છે, અને શરીર તે લડે છે. સ્વસ્થ બળતરા એ સામાન્ય અને ગંભીર આરોગ્ય સમસ્યા છે. ડાયાબિટીઝના દર્દીઓએ તે જાણવું જરૂરી છે કે તે બીજા બધા લોકો કરતા વધુ મહત્વપૂર્ણ છે. લાંબી સુપ્ત બળતરા એ હૃદયરોગનો હુમલો થવાનું જોખમ છે. પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસમાં, તે ઇન્સ્યુલિનની ક્રિયા પ્રત્યે પેશીઓની સંવેદનશીલતાને પણ બગાડે છે. આમ, બ્લડ સુગરને નિયંત્રણમાં રાખવું વધુ મુશ્કેલ બને છે. અમારા હાર્ટ એટેક અને સ્ટ્રોક નિવારણ લેખ તપાસો. ત્યાં ભલામણ કરવામાં આવતા પગલાંની સૂચિને અનુસરો.
સી-રિએક્ટિવ પ્રોટીન
સી-રિએક્ટિવ પ્રોટીન એ "એક્યુટ ફેઝ" પ્રોટીન જૂથના પ્લાઝ્મા પ્રોટીનમાંથી એક છે. લોહીમાં તેમની સાંદ્રતા બળતરા સાથે વધે છે. સી-રિએક્ટિવ પ્રોટીન બેક્ટેરિયલ પોલિસેકરાઇડ સ્ટ્રેપ્ટોકોકસ ન્યુમોનિયાને બાંધીને રક્ષણાત્મક ભૂમિકા ભજવે છે. ક્લિનિકલ નિદાનમાં બળતરાના સંકેતોમાંના એક તરીકે ઉપયોગ થાય છે. જો ત્યાં સ્પષ્ટ ચેપ લાગતો નથી, તો મોટેભાગે લોહીમાં સી-રિએક્ટિવ પ્રોટીનના સ્તરમાં વધારો થવાનું કારણ ડેન્ટલ કેરીઝ છે. બીજા સ્થાને બળતરા કિડની રોગ છે, ત્યારબાદ સંધિવા થાય છે. તમારા હાર્ટ એટેકના જોખમને ઘટાડવા માટે તમારા દાંતનો ઇલાજ કરો!
વિગતવાર લેખ વાંચો "સી-રિએક્ટિવ પ્રોટીન માટે રક્ત પરીક્ષણ. સી-રિએક્ટિવ પ્રોટીન ધોરણો. "
હોમોસિસ્ટીન
હોમોસિસ્ટીન એ એમિનો એસિડ છે જે ખોરાક સાથે પૂરો પાડવામાં આવતો નથી, પરંતુ તે મેથિઓનાઇનમાંથી સંશ્લેષણ કરવામાં આવે છે. શરીરમાં એકઠા થતાં, હોમોસિસ્ટીન ધમનીઓની આંતરિક દિવાલ પર હુમલો કરવાનું શરૂ કરે છે. તેના વિરામ રચાય છે, જેને શરીર મટાડવાનો, ગુંદર કરવાનો પ્રયાસ કરી રહ્યો છે. કોલેસ્ટેરોલ અને કેલ્શિયમ ક્ષતિગ્રસ્ત સપાટી પર જથ્થો જમા થાય છે, એથરોસ્ક્લેરોટિક તકતી બનાવે છે, પરિણામે જહાજનો લ્યુમેન સાંકડી જાય છે, અને કેટલીકવાર તે ભરાયેલા પણ થઈ જાય છે. પરિણામો સ્ટ્રોક, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, પલ્મોનરી થ્રોમ્બોએમ્બોલિઝમ છે.
એવું માનવામાં આવે છે કે ધૂમ્રપાન કરવાથી લોહીમાં હોમોસિસ્ટીનનું પ્રમાણ વધે છે. ઉપરાંત, દરરોજ કેટલાક કપ કોફીનો વપરાશ હોમોસિસ્ટીનના સ્તરમાં વધારો કરવા માટે ફાળો આપતા એક શક્તિશાળી પરિબળ છે. લોહીમાં હોમોસિસ્ટીનનું એલિવેટેડ સ્તર ધરાવતા લોકોમાં અલ્ઝાઇમર રોગ અને સેનાઇલ ડિમેન્શિયાનું જોખમ વધારે છે. હોમોસિસ્ટીન અને ડાયાબિટીસના સંયોજન સાથે, વેસ્ક્યુલર ગૂંચવણો વધુ વખત થાય છે - પેરિફેરલ વેસ્ક્યુલર રોગ, નેફ્રોપથી, રેટિનોપેથી, વગેરે.
લોહીમાં હોમોસિસ્ટીનનું સ્તર ફોલિક એસિડની iencyણપ, તેમજ વિટામિન બી 6, બી 12 અને બી 1ને કારણે વધે છે. ડો. બર્નસ્ટેઇન માને છે કે લોહીમાં વિટામિન બી 12 અને ફોલિક એસિડ લો હોમોસિસ્ટીન સુધી લેવું નકામું છે અને મૃત્યુદરમાં વધારો પણ કરે છે. જો કે, ઘણા અમેરિકન કાર્ડિયોલોજિસ્ટ આ પગલાના પ્રખર સમર્થક છે. તમારો નમ્ર સેવક પણ, હું દરરોજ મોટા પ્રમાણમાં (વિટામિન બી 6, બી 12, બી 1 અને અન્યમાં 50 મિલિગ્રામ) બી વિટામિનનો જટિલ લે છે.
ફાઇબરિનજેન અને લિપોપ્રોટીન (એ)
ફાઇબરિનજેન એ યકૃતમાં ઉત્પન્ન થતું પ્રોટીન છે અને અદ્રાવ્ય ફાઈબિરિનમાં ફેરવાય છે - લોહીના કોગ્યુલેશન દરમિયાન ગંઠાઇ જવાનો આધાર. ત્યારબાદ ફાઇબ્રીન લોહીની ગંઠાઇને રચાય છે, લોહીના કોગ્યુલેશનની પ્રક્રિયાને પૂર્ણ કરે છે. રક્તમાં ફાઇબિરોજનની સામગ્રી તીવ્ર અને સુપ્ત બળતરા રોગો અને પેશીઓના મૃત્યુની ઘટના સાથે વધે છે. સી-રિએક્ટીવ પ્રોટીનની જેમ ફાઇબરિનજેન, તીવ્ર તબક્કાના પ્રોટીનનો સંદર્ભ આપે છે.
લિપોપ્રોટીન (એ) - "ખૂબ જ ખરાબ" કોલેસ્ટરોલ. તે કોરોનરી હ્રદય રોગ અને અન્ય રક્તવાહિની રોગો માટેનું જોખમ છે. શારીરિક ભૂમિકા હજી સ્થાપિત થઈ નથી.
જો લોહીમાં ઉપર સૂચિબદ્ધ એક અથવા અનેક પદાર્થોનું એલિવેટેડ સ્તર હોય, તો આનો અર્થ એ છે કે બળતરા પ્રક્રિયા ચાલુ છે. શરીર સંભવત: છુપાયેલા ચેપ સામે લડી રહ્યું છે. આ કેમ ખરાબ છે? કારણ કે આ પરિસ્થિતિમાં, જહાજો ઝડપથી એથરોસ્ક્લેરોટિક તકતીઓથી અંદરથી coveredંકાય છે. ખાસ કરીને જોખમી એ છે કે લોહીના ગંઠાવાનું અને રક્ત વાહિનીઓના ભરાયેલા જોખમોમાં વધારો. પરિણામે, હાર્ટ એટેક અથવા સ્ટ્રોક થઈ શકે છે. ડાયાબિટીઝના દર્દીઓમાં, સુપ્ત બળતરા ઇન્સ્યુલિન પ્રતિકારને પણ બગડે છે અને ઇન્સ્યુલિનની જરૂરિયાત વધારે છે. વાંચો "બળતરા એ ઇન્સ્યુલિન પ્રતિકારનું છુપાયેલ કારણ છે."
ડાયાબિટીસ માટે ફાઇબરિનોજન અથવા લિપોપ્રોટીન (એ) માટે નબળા પરીક્ષણોનો અર્થ પણ કિડનીની નિષ્ફળતા અથવા દ્રષ્ટિની સમસ્યાઓના વિકાસનું જોખમ છે. મેદસ્વીતા, સામાન્ય રક્ત ખાંડ સાથે પણ, સુપ્ત બળતરાનું કારણ બને છે અને આમ સી-રિએક્ટિવ પ્રોટીનનું સ્તર વધે છે. સી-રિએક્ટિવ પ્રોટીન, ફાઈબિરોજન અને લિપોપ્રોટીન (એ) માટે રક્ત પરીક્ષણ એ કોલેસ્ટરોલ કરતાં હાર્ટ એટેક અથવા સ્ટ્રોકના જોખમના વધુ વિશ્વસનીય સૂચક છે. જ્યારે ઓછી કાર્બોહાઇડ્રેટ આહારના પરિણામે બ્લડ સુગર સામાન્ય થાય છે, ત્યારે આ તમામ રક્તવાહિની જોખમ પરિબળો માટે રક્ત પરીક્ષણોનાં પરિણામો સામાન્ય રીતે સુધરે છે.
ડાયાબિટીક કિડનીને નુકસાન (નેફ્રોપથી) ને લીધે બ્લડ ફાઇબ્રીનોજેનનું સ્તર એલિવેટેડ થઈ શકે છે. સારા સમાચાર એ છે કે પ્રારંભિક તબક્કે, ડાયાબિટીસ નેફ્રોપથી માત્ર અટકાવી શકાતી નથી, પણ reલટું પણ થઈ શકે છે. એવા પુરાવા છે કે જો તમે તમારી રક્ત ખાંડને સામાન્ય કરતા ઓછી કરો અને તેને હંમેશાં સામાન્ય રાખો, તો કિડનીનું કાર્ય ધીમે ધીમે પુન isસ્થાપિત થાય છે. પરિણામે, લોહીમાં ફાઈબિરોજનની સામગ્રી પણ સામાન્ય થઈ જશે.
જ્યારે ડાયાબિટીસ ઓછી કાર્બોહાઇડ્રેટવાળા આહારથી તેની બ્લડ સુગરને સામાન્ય બનાવે છે, ત્યારે લિપોપ્રોટીન (એ) માટે લોહીની તપાસના પરિણામો સામાન્ય રીતે સુધરે છે. તેમ છતાં, જો તમને આનુવંશિક રીતે હાઈ બ્લડ કોલેસ્ટરોલની સંભાવના હોય તો તે સામાન્ય થઈ શકશે નહીં. સ્ત્રીઓમાં, એસ્ટ્રોજનનું સ્તર ઘટાડવું પણ કોલેસ્ટરોલ પ્રોફાઇલને ખરાબ કરી શકે છે.
થાઇરોઇડ હોર્મોન્સનો અભાવ એ લોહીમાં "ખરાબ" કોલેસ્ટરોલ, હોમોસિસ્ટીન અને લિપોપ્રોટીન (એ) ના એલિવેટેડ સ્તરનું સામાન્ય કારણ છે. આ ખાસ કરીને ડાયાબિટીઝના દર્દીઓ માટે સાચું છે, જેમાં રોગપ્રતિકારક શક્તિ ઘણીવાર સ્વાદુપિંડની સાથે "કંપની માટે" થાઇરોઇડ ગ્રંથિ પર હુમલો કરે છે. આ કિસ્સામાં શું કરવું તે ઉપરના લેખમાં વિગતવાર વર્ણવેલ છે.
ડાયાબિટીક કિડની પરીક્ષણો
ડાયાબિટીઝ સાથે, કિડનીને એ હકીકતને કારણે નુકસાન થાય છે કે હાઈ બ્લડ સુગર વર્ષોથી ચાલે છે. જો ડાયાબિટીક નેફ્રોપથી (કિડનીને નુકસાન) પ્રારંભિક તબક્કે મળી આવે છે, તો તમે તેને ધીમું કરવાનો પ્રયાસ કરી શકો છો. જો તમે પ્રાપ્ત કરો છો કે રક્ત ખાંડ એકદમ સામાન્ય બની ગઈ છે, તો પછી કિડનીનું કાર્ય ઓછામાં ઓછું સમય જતાં ખરાબ થતું નથી, પરંતુ તે પાછું મેળવી શકે છે.

“ડાયાબિટીઝમાં કિડનીને નુકસાન” લેખમાં કિડનીને નુકસાનના તબક્કાઓ કયા છે તે જાણો. ડાયાબિટીક નેફ્રોપથીના પ્રારંભિક તબક્કે, તમારે લોહીમાં શર્કરાને સરળતાથી સામાન્ય કરવા માટે, તેને ઓછું રાખવા માટે, ઓછા કાર્બોહાઇડ્રેટ આહારનો પ્રયાસ કરવો જોઈએ, અને આમ તમારા કિડનીને સુરક્ષિત કરો. કિડનીને નુકસાન પછીના તબક્કે (3-એથી શરૂ કરીને), ઓછી કાર્બોહાઇડ્રેટ આહાર પર પ્રતિબંધ છે, અને થોડું કરી શકાય છે.
ડાયાબિટીસ માટે કિડનીની નિષ્ફળતાથી મૃત્યુ એ સૌથી પીડાદાયક વિકલ્પ છે. ડાયાલિસિસ સારવારમાં ભાગ લેવો પણ આનંદ નથી. તેથી, ડાયાબિટીઝ માટે તમારા કિડનીને તપાસવા માટે નિયમિતપણે પરીક્ષણો લો. જો સારવાર સમયસર શરૂ કરવામાં આવે, તો પછી કિડનીની નિષ્ફળતા અટકાવવી વાસ્તવિક છે. "ડાયાબિટીસ મેલિટસમાં કિડનીનું વિશ્લેષણ અને પરીક્ષણ" ની લિંક હેઠળ વિગતો વાંચો.
કેટલીક પ્રવૃત્તિઓ પરીક્ષણોના પરિણામોને વિકૃત કરી શકે છે જે કિડનીના કાર્યનું પરીક્ષણ કરે છે. પરીક્ષણના 48 કલાકની અંદર, શારીરિક પ્રવૃત્તિ, જે શરીરના નીચલા અર્ધ પર ગંભીર ભાર બનાવે છે, તે ટાળવી જોઈએ. જેમાં સાયકલ, મોટરસાયકલ, ઘોડેસવારીનો સમાવેશ થાય છે. જ્યારે તમને તાવ, માસિક સ્રાવ, પેશાબની નળીઓનો વિસ્તાર ચેપ અથવા કિડનીના પત્થરોને કારણે દુખાવો થાય છે, ત્યારે તે દિવસે પરીક્ષણો લેવાનું સલાહ આપવામાં આવતું નથી. તીવ્ર સ્થિતિ પસાર ન થાય ત્યાં સુધી પરીક્ષણોની ડિલિવરી મોકૂફ રાખવી જોઈએ.
ઇન્સ્યુલિન જેવા વૃદ્ધિ પરિબળ (આઇજીએફ -1)
ડાયાબિટીક રેટિનોપેથી એ આંખોમાં ડાયાબિટીઝની ગંભીર અને ઘણી વાર ગૂંચવણ છે. ડાયાબિટીઝમાં બ્લડ સુગરને સામાન્ય બનાવવું લગભગ તમામ કિસ્સાઓમાં અદ્ભુત છે. પરંતુ કેટલીકવાર ખૂબ ઝડપથી લોહીમાં શર્કરામાં ઘટાડો થવો એ ડાયાબિટીસ રેટિનોપેથીના ઉત્તેજનાનું કારણ બની શકે છે. આ ઉત્તેજના રેટિનામાં અનેક હેમરેજ દ્વારા પ્રગટ થાય છે અને અંધત્વ તરફ દોરી શકે છે. તે સામાન્ય રીતે સીરમમાં ઇન્સ્યુલિન જેવા વૃદ્ધિ પરિબળ (આઇજીએફ -1) ની સાંદ્રતામાં વધારો દ્વારા આગળ આવે છે.
ડાયાબિટીક રેટિનોપેથીના નિદાનવાળા દર્દીઓ માટે ઇન્સ્યુલિન જેવા વૃદ્ધિ પરિબળનું વિશ્લેષણ આપવું જોઈએ. આ વિશ્લેષણ દર 2-3 મહિનામાં નિયમિતપણે હાથ ધરવું જોઈએ. જો આઇજીએફ -1 નું સ્તર છેલ્લા સમયથી વધે છે, તો તમારે દ્રષ્ટિના નુકસાનના જોખમને ટાળવા માટે તમારે રક્ત ખાંડમાં ઘટાડો દર ધીમું કરવાની જરૂર છે.
ડાયાબિટીસના સૌથી મહત્વપૂર્ણ પરીક્ષણો કયા છે?
આ લેખમાં સૂચિબદ્ધ દરેક પરીક્ષણો મૂલ્યવાન છે કારણ કે તે તમને કોઈ ડાયાબિટીસના દર્દીની પરિસ્થિતિને વધુ સારી રીતે સમજવાની મંજૂરી આપે છે. બીજી બાજુ, આમાંથી કોઈ પણ પરીક્ષણ સીધી બ્લડ સુગર નિયંત્રણ સાથે સંબંધિત નથી. તેથી, જો નાણાકીય અથવા અન્ય કારણોસર તમે વિશ્લેષણ કરવાની મંજૂરી આપતા નથી, તો તમે તેમના વિના ટકી શકો છો. મુખ્ય વસ્તુ એ છે કે સચોટ ગ્લુકોમીટર ખરીદવું અને તેની સાથે તમારી બ્લડ સુગરને કાળજીપૂર્વક મોનિટર કરવું. કોઈ પણ વસ્તુ પર બચત કરો, પરંતુ ગ્લુકોઝ મીટર પરીક્ષણ સ્ટ્રીપ્સ પર નહીં!
પ્રકાર 2 ડાયાબિટીસ પ્રોગ્રામ અથવા ટાઇપ 1 ડાયાબિટીસ પ્રોગ્રામને અનુસરો. જો તમે તમારી બ્લડ શુગરને સામાન્ય કરતાં ઓછી કરી શકો છો અને તેને સ્થિર નીચી રાખી શકો છો, તો પછી ડાયાબિટીઝની બધી સમસ્યાઓ ધીમે ધીમે જાતે જ હલ થશે. પરંતુ જો તમે બ્લડ સુગરને નિયંત્રણમાં ન લો, તો ડાયાબિટીઝના પગ, કિડની, આંખોની દ્રષ્ટિ વગેરેની સમસ્યાઓથી કોઈ પરીક્ષણો બચાવી શકશે નહીં, ડાયાબિટીસની અસરકારક સારવાર માટે, તમારે ગ્લુકોમીટર માટે દર મહિને ટેસ્ટ સ્ટ્રીપ્સ પર પૈસા ખર્ચવાની જરૂર છે, તેમજ ઉત્પાદનો ખરીદવા ઓછી કાર્બોહાઇડ્રેટ ખોરાક માટે. આ બધી તમારી અગ્રતા ખર્ચની વસ્તુઓ હોવી જોઈએ. અને પરીક્ષણો લેવાની કિંમત તે કેવી રીતે જાય છે.
જો શક્ય હોય તો, પછી સૌ પ્રથમ તમારે ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણ લેવાની જરૂર છે. ડાયાબિટીઝના દર્દીઓમાં ઘણીવાર રક્ત ખાંડના સ્વ-નિરીક્ષણમાં સમસ્યા હોય છે, જે ફક્ત આ વિશ્લેષણ શોધી શકે છે. ઉદાહરણ તરીકે, મીટર સચોટ ન હોઈ શકે - ઓછો અંદાજિત પરિણામો બતાવો. ચોકસાઈ માટે તમારું મીટર કેવી રીતે તપાસવું. અથવા દર્દી, એ જાણીને કે તે ટૂંક સમયમાં ડ doctorક્ટરની મુલાકાત લેશે, તેના થોડા દિવસો પહેલા, સામાન્ય રીતે ખાવું શરૂ થાય છે, ખોરાકમાંથી ઉચ્ચ કાર્બોહાઇડ્રેટ ખોરાકને બાકાત રાખીને. ખાસ કરીને ડાયાબિટીસ કિશોરો આને “પાપ” કરે છે. આવી સ્થિતિમાં, ફક્ત ગ્લાયકેટેડ હિમોગ્લોબિન માટેનું વિશ્લેષણ તમને સત્ય શોધવાની મંજૂરી આપશે. તમે કયા પ્રકારનાં ડાયાબિટીસ છો અને તમે તેને નિયંત્રણમાં રાખવા માટે કેટલું સારૂં છો તે ધ્યાનમાં લીધા વિના તમારે દર 3 મહિને તેને લેવાની જરૂર છે.

આગળની નોંધપાત્ર રક્ત પરીક્ષણ સી-રિએક્ટિવ પ્રોટીન માટે છે. આ વિશ્લેષણની કિંમત ખૂબ જ સસ્તું છે, અને તે જ સમયે તે ઘણી છુપી સમસ્યાઓ જાહેર કરે છે. સુસ્તીવાળી બળતરા પ્રક્રિયાઓ હાર્ટ એટેકનું સામાન્ય કારણ છે, પરંતુ આપણા કેટલાક ડોકટરો હજી પણ આ વિશે જાણે છે. જો તમારું સી-રિએક્ટિવ પ્રોટીન એલિવેટેડ છે, તો બળતરાને રોકવા માટે પગલાં લો અને આમ પોતાને કાર્ડિયોવાસ્ક્યુલર વિનાશથી બચાવો. આ કરવા માટે, સંધિવા, પાયલોનેફ્રીટીસ, ક્રોનિક શ્વસન ચેપનો કાળજીપૂર્વક ઉપચાર કરવો આવશ્યક છે. જોકે મોટા ભાગે કારણ દંત ચિકિત્સા છે. તમારા દાંત મટાડવું અને હાર્ટ એટેકનું જોખમ ઓછું કરવું. કોલેસ્ટેરોલ પરીક્ષણ કરતા સી-રિએક્ટિવ પ્રોટીન માટે રક્ત પરીક્ષણ વધુ મહત્વપૂર્ણ છે!
તે જ સમયે, રક્તવાહિનીના જોખમના અન્ય પરિબળો માટે રક્ત પરીક્ષણો ખૂબ ખર્ચાળ છે. હોમોસિસ્ટીન અને લિપોપ્રોટીન (એ) માટેના પરીક્ષણો માટે આ ખાસ કરીને સાચું છે. પ્રથમ તમારે પરીક્ષકો પર નાણાં ખર્ચવાની જરૂર છે, અને પછી આ સૂચકાંકોને સામાન્યમાં ઘટાડવા માટે પૂરવણીઓ પર. જો ત્યાં કોઈ વધારાના પૈસા ન હોય, તો પછી તમે તરત જ નિવારણ માટે બી વિટામિન અને માછલીનું તેલ લેવાનું શરૂ કરી શકો છો.
આપણે ભલામણ કરીએ છીએ કે ઓછી કાર્બોહાઇડ્રેટ આહાર અને અન્ય પ્રવૃત્તિઓ સાથે ડાયાબિટીઝ સારવારનો કાર્યક્રમ શરૂ કરતા પહેલા કોલેસ્ટરોલ અને અન્ય કાર્ડિયોવાસ્ક્યુલર જોખમોના પરિબળો માટે રક્ત પરીક્ષણો લેવાની સલાહ આપવામાં આવે છે. પછી 1.5 મહિના પછી ફરીથી તમારા લોહીના લિપિડ્સ (ટ્રાઇગ્લાઇસેરાઇડ્સ, "સારા" અને "ખરાબ" કોલેસ્ટરોલ) તપાસો. આ સમય સુધીમાં, તમારી બ્લડ સુગર પહેલેથી જ સામાન્ય રીતે સામાન્ય હોવી જોઈએ, અને પ્રયોગશાળા પરીક્ષણોનાં પરિણામો વધુમાં ખાતરી કરશે કે તમે સાચા ટ્રેક પર છો. જો તમે કાળજીપૂર્વક આહારનું પાલન કરો છો, પરંતુ આ સમય દરમિયાન કોલેસ્ટરોલ પ્રોફાઇલમાં કોઈ સુધારો થયો નથી, તો થાઇરોઇડ હોર્મોન્સ માટે રક્ત પરીક્ષણો લો.
જો હોર્મોન્સનું નિમ્ન સ્તરનું ટ્રાયિઓડોથothyરોઇન (ટી 3 મુક્ત) અને થાઇરોક્સિન (ટી 4 ફ્રી) મળી આવે છે, તો પછી પરામર્શ માટે એન્ડોક્રિનોલોજિસ્ટ સાથે નિમણૂક કરો. તમને થાઇરોઇડ ગ્રંથિની સારવાર કેવી રીતે કરવી તે અંગેની તેમની સલાહની જરૂર છે, પરંતુ ડાયાબિટીઝ માટેના "સંતુલિત" આહારને કેવી રીતે અનુસરવો તે પર નહીં! એન્ડોક્રિનોલોજિસ્ટ કહેવા પ્રમાણે, ગોળીઓ લેવાની ભલામણ કરશે. લોહીમાં થાઇરોઇડ હોર્મોન્સનું સ્તર સામાન્ય કર્યા પછી, 4 મહિના પછી, તમારે ફરીથી કોલેસ્ટ્રોલ અને રક્તવાહિનીના જોખમના અન્ય પરિબળો માટે રક્ત પરીક્ષણો લેવી જોઈએ. આ જાહેર કરશે કે થાઇરોઇડ ગ્રંથિની સારવારથી તેમને કેવી અસર થઈ. આગળ, આ પરીક્ષણો દર અડધા વર્ષે એક વખત લેવાની ભલામણ કરવામાં આવે છે. પરંતુ જો ત્યાં પૂરતા પૈસા ન હોય તો, પછી ગ્લુકોમીટર માટેના પરીક્ષણ પટ્ટાઓ કરતાં લેબોરેટરી પરીક્ષણો પર બચાવવું વધુ સારું છે.
પરીક્ષાઓ અને ડોકટરોની મુલાકાત
એક ટોનોમીટર ખરીદો અને તમારા બ્લડ પ્રેશરને નિયમિતપણે માપવા (તેને કેવી રીતે કરવું તે), અઠવાડિયામાં ઓછામાં ઓછું 1 સમય, તે જ સમયે. ઘરે સચોટ ભીંગડા રાખો અને નિયમિતપણે તમારું વજન કરો, પરંતુ અઠવાડિયામાં એક વાર કરતા વધુ વખત નહીં. તે જ સમયે, યાદ રાખો કે 2 કિલોની અંદર વજનમાં વધઘટ સામાન્ય છે, ખાસ કરીને સ્ત્રીઓમાં. આંખની તસવીરો નેત્ર ચિકિત્સક (જેની તમારે તપાસ કરવાની જરૂર છે) સાથે તપાસ કરો - દર વર્ષે ઓછામાં ઓછું 1 સમય.
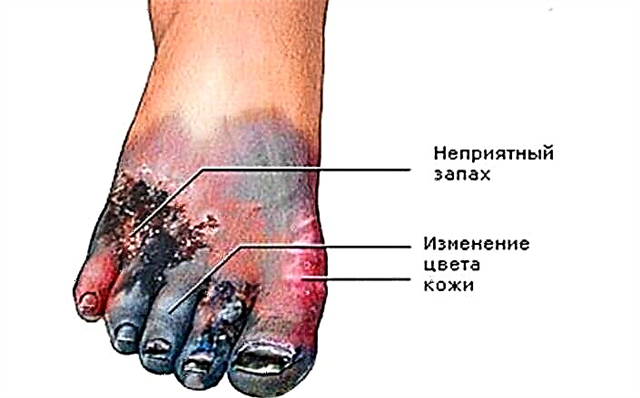
દરરોજ, તમારા પગની કાળજીપૂર્વક નિરીક્ષણ કરો, "ડાયાબિટીઝ પગની સંભાળ: વિગતવાર સૂચનો" વાંચો. સમસ્યાઓના પ્રથમ સંકેત પર - તરત જ ડ aક્ટરનો સંપર્ક કરો કે જે તમને "દોરી જાય છે". અથવા પોડિયાટ્રિસ્ટ સાથે તરત જ સાઇન અપ કરો, આ ડાયાબિટીસના પગની સારવારમાં નિષ્ણાત છે. જો ડાયાબિટીઝ ચૂકી જાય છે, તો પગની સમસ્યાઓ સાથેનો સમય કા ampી નાખવાથી અથવા જીવલેણ ગેંગ્રેન થઈ શકે છે.