સગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં સુગરના સ્તરમાં વધારો થવાથી ગર્ભ ડાયાબિટીક ફેનોપેથી (ડીએફ) થવાનું જોખમ વધે છે. આ રોગ અંતocસ્ત્રાવી અને મેટાબોલિક ડિસફંક્શન્સ, એક પોલિસિસ્ટમિક જખમ દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીક ફેટોપથી એટલે શું?
ડીએફ એ લક્ષણોનું એક સંકુલ છે જે માતામાં અશક્ત ગ્લુકોઝ સહિષ્ણુતા સાથે ગર્ભમાં વિકાસ પામે છે. આ પદાર્થ સતત પ્લેસન્ટલ અવરોધ દ્વારા પ્રવેશે છે, વિકાસશીલ સજીવમાં તેની જરૂરિયાત કરતાં વધી જાય છે.

ડીએફ એ લક્ષણોનું એક સંકુલ છે જે માતામાં અશક્ત ગ્લુકોઝ સહિષ્ણુતા સાથે ગર્ભમાં વિકાસ પામે છે.
ગ્લુકોઝ સાથે કેટોન્સ અને એમિનો એસિડ પ્રવેશ કરે છે. ઇન્સ્યુલિન અને ગ્લુકોગન, જે સ્વાદુપિંડનું હોર્મોન્સ છે, તે માતા પાસેથી સ્થાનાંતરિત નથી. તેઓ ફક્ત 9-12 અઠવાડિયામાં જ સ્વતંત્ર રીતે વિકસિત થવાનું શરૂ કરે છે. આ પૃષ્ઠભૂમિની સામે, પ્રથમ ત્રિમાસિકમાં, પ્રોટીન ખાંડ થાય છે, પેશીઓની રચના મુક્ત રેડિકલથી ખલેલ પહોંચાડે છે. વધારાની કીટોન સંસ્થાઓ ઉભરતા સજીવને ઝેર આપે છે.
આ પ્રક્રિયાઓ હૃદય, રુધિરવાહિનીઓ, કિડની અને અન્ય અવયવોના ખોડખાપણ તરફ દોરી જાય છે. ડાયાબિટીક ફેટોપથી ગર્ભમાં કાર્યાત્મક ફેરફારો, વિવિધ સિસ્ટમોના વિક્ષેપમાં વ્યક્ત થાય છે. લક્ષણોનાં ક્લિનિકલ અને પ્રયોગશાળા સંકુલને આઇસીડી -10 કોડ દ્વારા દવાઓમાં વર્ગીકૃત કરવામાં આવે છે.
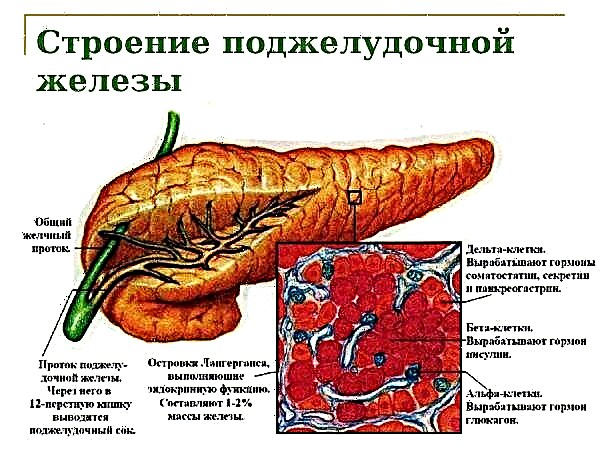
જ્યારે ઇન્સ્યુલિનનું તેમનું પોતાનું ઉત્પાદન શરૂ થાય છે, ત્યારે બાળકના સ્વાદુપિંડનું હાઈપરટ્રોફાઇડ થાય છે, પરિણામે ઇન્સ્યુલિન વધુ પડતું હોય છે. જાડાપણું અને અશક્ત લેસીથિન ચયાપચય વિકસે છે.
બાળજન્મ પછી, એમ્બ્રોયોફેટોપેથી કાં તો રીગ્રેસ કરે છે અથવા બીજા રોગમાં વિકસે છે - નવજાતનું ડાયાબિટીસ.
મુખ્ય કારણો
માતામાં નીચેની પરિસ્થિતિઓ ડીએફનું કારણ બની શકે છે:
- હાયપરગ્લાયકેમિઆ;
- લિપિડ સંશ્લેષણનું ઉલ્લંઘન;
- વધારે મુક્ત રેડિકલ્સ;
- કેટોએસિડોસિસ;
- હાયપરિન્સ્યુલિનમિયા (ઉચ્ચ ગ્લુકોઝનું સેવન);
- દવાઓના ઓવરડોઝને લીધે ગ્લુકોઝના સ્તરોમાં નિર્ણાયક ઘટાડો;
- એન્જીયોપેથી.
ગર્ભધારણ ગર્ભવતી સ્ત્રીઓમાં ગર્ભધારણ પહેલાં ડાયાબિટીસનું નિદાન તેમજ ગર્ભનિરોધક સ્થિતિ થાય છે. સગર્ભાવસ્થાના 20 અઠવાડિયા પછી, સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ ક્યારેક વિકાસ પામે છે, પરિણામે ડીએફ પણ વિકાસ કરી શકે છે. માતામાં ગ્લુકોઝના વધેલા સ્તર સાથે, ગર્ભમાં સૂચક પણ વધશે.





લક્ષણો અને ફેરોપેથીના ચિહ્નો
ફેનોપેથીથી, ગર્ભમાં ઇન્સ્યુલિન સેલ હાયપરપ્લાસિયા હોય છે, જેના કારણે લ Lanન્ગેરહન્સના ટાપુઓની હાઈપરટ્રોફી સ્વાદુપિંડમાં વિકસે છે. રોગના અન્ય ચિહ્નો:
- ફેટી યકૃત રોગનો વિકાસ;
- સબક્યુટેનીયસ ચરબીનું વધુ પડતું જમાવટ;
- આ અંગોના નબળા વિકાસ સાથે કિડની, યકૃત અને એડ્રેનલ ગ્રંથીઓમાં વધારો;
- રેનલ ટ્યુબ્યુલ્સના ઉપકલા પેશીઓમાં ગ્લાયકોજેન ગ્રાન્યુલ્સની રચના;
- ડાયાબિટીસ માઇક્રોએંજીયોપેથીના પ્રકાર તરીકે નાના વાહિનીઓની દિવાલોમાં ફેરફાર.
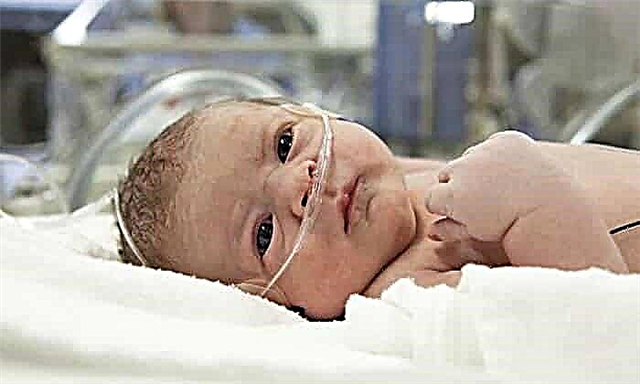
ડીએફવાળા નવજાત શિશુમાં, સામાન્ય હાયપરટ્રોફી જોવા મળે છે, શરીરના પ્રમાણનું ઉલ્લંઘન થાય છે (પેટની માત્રા માથાના કદ કરતાં 2 અઠવાડિયા આગળ હોય છે, ઘણીવાર માથાના પરિઘને ખભાના કમરથી ઘણી ઓછી હોય છે). પેથોલોજીના લાક્ષણિક લક્ષણો:
- વજન 4 કિલોથી વધુ છે;
- લાલ-સ્યાનોટિક ત્વચા સ્વર;
- પેટેચીઆની હાજરી;
- ચીઝ જેવી લ્યુબ્રિકન્ટ મોટી માત્રામાં;
- ત્વચા અને આંખની કીકીની યલોનેસ;
- એલિવેટેડ હિમોગ્લોબિન સ્તર;
- બાળજન્મ પછી શ્વાસ લેવામાં મુશ્કેલી અથવા બંધ થવું;
- અકાળે ડિલિવરી;
- નરમ પેશીઓ અને ત્વચા સોજો આવે છે, પરિણામે ચહેરો મલમટોર લાગે છે.
નવજાતની sleepંઘની વિક્ષેપ, ઉત્તેજનામાં વધારો થાય છે, તે સારી રીતે સ્ક્લિંગ કરતું નથી.




આવશ્યક ડાયગ્નોસ્ટિક્સ
ગર્ભમાં ગર્ભપાતને શોધવા માટેની મુખ્ય પદ્ધતિ એ અલ્ટ્રાસાઉન્ડ સ્કેન છે, જે પ્રથમ અને બીજા ત્રિમાસિકમાં એકવાર, 2 અથવા 3 વખત કરવામાં આવે છે - છેલ્લા 3 મહિનામાં. માતામાં ડાયાબિટીઝના કિસ્સામાં, નિદાન 30 અથવા 32 અઠવાડિયા પછી સાપ્તાહિક હાથ ધરવામાં આવે છે.
અભ્યાસ દરમિયાન, ડ doctorક્ટર મેક્રોસોમિયા, શરીરના પ્રમાણનું ઉલ્લંઘન દર્શાવે છે. ડીએફ માટે, નીચેના સૂચકાંકો લાક્ષણિકતા છે:
- માથાના ડબલ સમોચ્ચ;
- ખોપરીના વિસ્તારમાં, એક ઇકો-નેગેટિવ ઝોન મળી આવે છે;
- ડ્યુઅલ બોડી કોન્ટૂર (કારણ પફનેસ અથવા વધુ પડતી ફેટી પેશીઓનો વિકાસ હોઈ શકે છે);
- પોલિહાઇડ્રેમનીઓસ.
નિદાનની પુષ્ટિ કરવા માટે ઘણા અન્ય અભ્યાસનો ઉપયોગ કરવામાં આવે છે:
- બાળકની બાયોફિઝિકલ સ્થિતિનું આકારણી. દો and કલાકથી વધુ સમય માટે, લોકોમોટર પ્રવૃત્તિ, શ્વાસ અને ગર્ભના ધબકારા નોંધાયેલા છે. મગજના મોર્ફોફંક્શનલ વિકાસનું મૂલ્યાંકન કરવામાં આવે છે.
- કાર્યાત્મક પરીક્ષણો સાથે કાર્ડિયોટોગ્રાફી. હાર્ટ રેટનું મૂલ્યાંકન વિવિધ પરિસ્થિતિઓમાં કરવામાં આવે છે.
- નર્વસ સિસ્ટમની કામગીરીનું આકારણી કરવા માટે ડોપ્લેરોમેટ્રી. હૃદયની માંસપેશીઓના સંકોચનની સંખ્યા, ડાબી ક્ષેપકમાંથી લોહીના ઇજેક્શનનો સમય અને સમય, નાભિની દોરીમાં લોહીના પ્રવાહના વેગનું પ્રમાણ, સિસ્ટોલિક-ડાયસ્ટોલિક ગુણોત્તરનો અભ્યાસ કરવામાં આવે છે.
લોહી અને પેશાબના પરીક્ષણો માટે બાયોકેમિકલ માર્કર્સની તપાસ કરવામાં આવે છે જેમાં પ્લેસેન્ટાના મેટાબોલિક અને અંતocસ્ત્રાવી વિકારની તપાસ થાય છે.



ડાયાબિટીક ફેટોપથીની સારવાર કેવી રીતે કરવી?
માતામાં ડાયાબિટીઝના અભિવ્યક્તિઓને દૂર કરવા માટે ફેટોપથીની સારવારનો હેતુ છે. ઉપચાર અસરકારક બનવા માટે, સ્ત્રીને નિયમિતપણે તેના બ્લડ ગ્લુકોઝ અને બ્લડ પ્રેશરનું નિરીક્ષણ કરવાની જરૂર છે.
જન્મ પહેલાંના ઉપચાર
ગર્ભાવસ્થા દરમિયાન, માતામાં ગ્લાયસિમિક નિયંત્રણ હાથ ધરવામાં આવે છે, ઇન્સ્યુલિન ઉપચાર હાથ ધરવામાં આવે છે (જો જરૂરી હોય તો સુધારેલ છે). દર 3 અથવા 4 કલાક, દરરોજ લોહીમાં ગ્લુકોઝ પરીક્ષણો કરવામાં આવે છે.
કેલરી પ્રતિબંધ સાથે આહારનું પાલન કરવું જરૂરી છે, ચયાપચયને સામાન્ય બનાવવા માટે વિટામિન લેવાનું ફરજિયાત છે.
બાળજન્મ
ડ doctorક્ટર ડિલિવરીનો શ્રેષ્ઠ સમયગાળો નક્કી કરે છે. જો ગર્ભાવસ્થા કોઈ ગૂંચવણો વિના પસાર થાય છે, તો આ સમયગાળો 37 અઠવાડિયા છે. માતા અથવા બાળકના સ્વાસ્થ્ય માટે ખતરો હોવાના કિસ્સામાં, 36 અઠવાડિયા પહેલાં ડિલિવરીની જરૂરિયાત પર નિર્ણય લેવામાં આવે છે.
મજૂર દરમિયાન, ગ્લાયસીમિયાનું સ્તર નિયંત્રિત થાય છે. જો સ્ત્રીનું ગ્લુકોઝનું સ્તર ખૂબ નીચું હોય, તો તેણીની શક્તિ ઓછી થાય છે (ગર્ભાશયની દિવાલોને ઘટાડવા માટે પદાર્થનો મોટો જથ્થો જરૂરી છે), માતામાં energyર્જાના અભાવથી બાળજન્મ જટિલ છે. બાળજન્મ પછી હાયપોગ્લાયકેમિક કોમા થવાનું જોખમ છે.
નીચેના પગલાં લેવામાં આવે છે:
- કેટોસિડોસિસને રોકવા માટે સોડા સોલ્યુશનની રજૂઆત;
- હાઈપોગ્લાયસીમિયાના લક્ષણો ઝડપી કાર્બોહાઇડ્રેટ્સ (ગ્લુકોઝ સોલ્યુશન સાથે મીઠી પાણી અથવા ડ્રોપર લેતા) દ્વારા બંધ કરવામાં આવે છે;
- આંચકી સાથે, હાઇડ્રોકોર્ટિસોનનો ઉપયોગ થાય છે;
- મેટાબોલિક પ્રક્રિયાઓને સુધારવા માટે, વિટામિન સોલ્યુશન્સનો ઉપયોગ થાય છે.

ફેટોપેથીની હાજરીમાં, ઘણીવાર નિર્ણય સર્જિકલ ડિલિવરી પર લેવામાં આવે છે.
ફેટોપેથીની હાજરીમાં, ઘણીવાર નિર્ણય સર્જિકલ ડિલિવરી પર લેવામાં આવે છે. કુદરતી જન્મની સંભાવના તેમના સમયગાળા પર આધારિત છે. જો તેઓ 8 કલાકથી વધુ ચાલે છે, તો સિઝેરિયન વિભાગનો આશરો લો.
પોસ્ટપાર્ટમ મેનીપ્યુલેશન
બાળજન્મ પછીના પહેલાના જથ્થામાં ગ્લુકોઝનું સેવન અને અતિશય ઇન્સ્યુલિનના અચાનક સમાપ્તિને લીધે, નવજાતમાં હાઈપોગ્લાયકેમિઆ થઈ શકે છે. સ્નાયુઓનો સ્વર ઘટે છે, દબાણ અને શરીરનું તાપમાન ઘટે છે, અને શ્વસન ધરપકડનું જોખમ વધે છે. મુશ્કેલીઓ અટકાવવા માટે, ગ્લુકોઝ સોલ્યુશન બાળકને જન્મ આપ્યાના અડધા કલાક પછી આપવામાં આવે છે. શ્વાસની ગેરહાજરીમાં, હાર્ડવેર વેન્ટિલેશનનો ઉપયોગ થાય છે. ફેફસાં સીધા થવા માટે, એક સરફેક્ટન્ટ બાળકને આપી શકાય છે. આ એક વિશિષ્ટ પદાર્થ છે જે તમારા બાળકને પ્રથમ શ્વાસ લેવામાં મદદ કરે છે.
જન્મ પછીના પ્રથમ દિવસોમાં, પ્રસૂતિવિજ્ .ાની DF ના ચિહ્નો સાથે બાળકના શ્વાસની કાળજીપૂર્વક દેખરેખ રાખે છે. કેલ્શિયમ અને મેગ્નેશિયમ, ગ્લાયસીમિયા, યુરિનાલિસિસ અને ઇલેક્ટ્રોકાર્ડિઓગ્રાફી માટે બાયોકેમિકલ રક્ત પરીક્ષણ જરૂરી છે.
દર 2 કલાકે, માતાનું દૂધ આપવામાં આવે છે. વારંવાર ખોરાકમાં ગ્લુકોઝ અને ઇન્સ્યુલિનનું સંતુલન ફરી ભરવામાં આવે છે.
ન્યુરોલોજીકલ ડિસઓર્ડરને દૂર કરવા માટે, કેલ્શિયમ અને મેગ્નેશિયમ ધરાવતા ઉકેલોનો ઉપયોગ થાય છે. ક્ષતિગ્રસ્ત યકૃતના કાર્યના કિસ્સામાં, યુવી સાથે ડોઝડ ઇરેડિયેશન સૂચવવામાં આવે છે.



પરિણામ શું છે?
ડાયાબિટીઝની માતાઓમાં જન્મેલા બાળકોમાં ભવિષ્યમાં આ રોગ થવાનું જોખમ વધારે છે. એન્ડોક્રિનોલોજિસ્ટ્સે નોંધ્યું છે કે પેથોલોજીની સંભાવના એ ફિનોપેથીના ઇતિહાસને બદલે આનુવંશિક પરિબળો પર વધુ આધારિત છે. આવા બાળકો ક્ષતિગ્રસ્ત લિપિડ ચયાપચય અને મેદસ્વીપણાની સંભાવના છે, કેટલાક કિસ્સાઓમાં વેસ્ક્યુલર અને નર્વસ સિસ્ટમ્સ, મગજની તકલીફના વિકાર છે. સમયસર ઉપચારાત્મક પગલાં સાથે આ ફેરફારો ન્યૂનતમ છે.
નવજાત શિશુમાં ગર્ભપાતનાં લક્ષણો ધીમે ધીમે ખામી અને ગૂંચવણોની ગેરહાજરીમાં અદૃશ્ય થઈ જાય છે. 2-3 મહિના પછી, આવા બાળકને તંદુરસ્તથી અલગ પાડવું મુશ્કેલ છે.
અનિગ્નોઝ્ડ પેથોલોજીના પરિણામો અને પૂર્વસૂચન
ગર્ભાવસ્થા દરમિયાન જરૂરી રોગનિવારક ઉપાયો અને સ્ત્રીની સ્થિતિની કાળજીપૂર્વક દેખરેખની ગેરહાજરીમાં, આ રોગ ખતરનાક ગૂંચવણો તરફ દોરી શકે છે:
- નવજાત ડાયાબિટીસ મેલીટસ (પ્રકાર II ડાયાબિટીસમાં વિકાસ કરી શકે છે);
- પેશી હાયપોક્સિયા;
- દંભી
- તકલીફ સિન્ડ્રોમ;
- હાઈપોગ્લાયકેમિઆ;
- માનસિક અને માનસિક વિકાર (હાયપોમાગ્નિઝેમિયાને કારણે);
- કાર્ડિયોમાયોપથી;
- hyperbilirubinemia
- પેરીનેટલ અસ્ફીક્સિયા;
- પોલિસિથેમિયા;
- રેનલ વેઇન થ્રોમ્બોસિસ;
- ક્ષણિક ટાચિપનિયા.
શોધાયેલ પેથોલોજી નવજાતનાં મૃત્યુનું કારણ બની શકે છે.
ઉપસ્થિત ચિકિત્સકની સૂચનાને આધીન, મોટાભાગના કિસ્સાઓમાં પૂર્વસૂચન બાળક અને માતા માટે અનુકૂળ છે. બાળકના જીવનના પ્રથમ અઠવાડિયામાં, પેથોલોજીના લક્ષણો જોવા મળે છે, ધીમે ધીમે દબાણ.
નિવારણ
સગર્ભાવસ્થાની યોજના કરતી વખતે, ગ્લુકોઝ મેટાબોલિઝમ ડિસઓર્ડરની તપાસ કરવી જરૂરી છે. ડાયાબિટીઝ મેલિટસમાં, વિભાવનાના ઘણા મહિનાઓ પહેલાં સ્થિર વળતર મેળવવા અને બાળકના ગર્ભધારણ દરમિયાન સામાન્ય દર જાળવવા માટે ભલામણ કરવામાં આવે છે. ખોરાકમાં અનુકૂળ ઇન્સ્યુલિનની સૂચિત માત્રાને સખતપણે અવલોકન કરવું જરૂરી છે.
મુશ્કેલીઓ ટાળવા માટે, નિરીક્ષણ કરનાર ચિકિત્સકની ભલામણોનું પાલન કરવું અને સમયસર નિદાન કરવું જરૂરી છે.