 મૃત્યુની સંખ્યામાં ચોથા સ્થાને સ્વાદુપિંડના જીવલેણ ગાંઠો દ્વારા કબજો લેવામાં આવ્યો છે.
મૃત્યુની સંખ્યામાં ચોથા સ્થાને સ્વાદુપિંડના જીવલેણ ગાંઠો દ્વારા કબજો લેવામાં આવ્યો છે.
પેથોલોજીના વિકાસની સંભાવનાની ટોચ 70 પર થાય છે, પરંતુ નિયોપ્લાઝમનું જોખમ 30 વર્ષની વય પછી .ભી થાય છે.
રોગની કપટ એ હકીકતમાં રહેલી છે કે જીવલેણ અને સૌમ્ય રચના લગભગ એસિમ્પટમેટિકલી વિકસે છે, જે પ્રારંભિક તબક્કે નિદાનને જટિલ બનાવે છે અને અનુકૂળ પરિણામની સંભાવનાને ઘટાડે છે.
નિયોપ્લાઝમના કારણો
ગાંઠોના વિકાસનું કારણ શરીરમાં દેખાતા પરિવર્તિત કોષો છે, પરંતુ રોગપ્રતિકારક તંત્ર દ્વારા તેમનો વિકાસ સમય માટે દબાવવામાં આવે છે. જ્યારે રોગપ્રતિકારક શક્તિ નબળી પડે છે, ત્યારે જીવલેણ કોષો વહેંચવાનું શરૂ કરે છે અને નિયોપ્લેઝમ રચાય છે, જે શરીર હવે તેનાથી સામનો કરી શકશે નહીં.
બદલાયેલા ડીએનએવાળા કોષ શા માટે દેખાય છે તે હજી જાણી શકાયું નથી, પરંતુ આવા પરિબળો ગાંઠના વિકાસને અસર કરી શકે છે:
- દારૂ અને નિકોટિન વ્યસન;
- આનુવંશિક અને વારસાગત વલણ;
- જાતિ અને લિંગ - વધુ વખત પેથોલોજીનું નિદાન પુરુષોમાં, તેમજ નેગ્રોઇડ જાતિના વ્યક્તિઓમાં થાય છે;
- વય પરિબળ - 65 વર્ષથી વધુ ઉંમરના લોકો આ રોગ માટે સૌથી સંવેદનશીલ હોય છે;
- ક્રોનિક પેનક્રેટાઇટિસ;
- ઝેરી અને રાસાયણિક પદાર્થોથી શરીરને ઝેર આપવું;
- પેટ અલ્સર;
- અંતocસ્ત્રાવી સિસ્ટમ રોગો;
- યકૃતનો સિરોસિસ;
- વધારે વજન સાથે સંયોજનમાં શારીરિક પ્રવૃત્તિની ઓછી તીવ્રતા;
- શરીરમાં ઓન્કોલોજીકલ પેથોલોજીઓની હાજરી;
- અલ્સેરેટિવ કોલાઇટિસ અને ક્રોહન રોગ;
- પેટની શસ્ત્રક્રિયા;
- ખાવાની વિકાર;
- મૌખિક પોલાણના રોગો;
- એલર્જીક રોગો.
એડેનોમા, ગ્રંથિમાં સિસ્ટીક રચના અને સ્વાદુપિંડનો રોગ મોટેભાગે કેન્સરયુક્ત ગાંઠની ઘટના તરફ દોરી જાય છે.
શરીરમાં સ્વાદુપિંડના કાર્યો પર વિડિઓ વ્યાખ્યાન:
સૌમ્ય ગાંઠો
સૌમ્ય ગાંઠ જીવન માટે જોખમી નથી, પરંતુ જીવલેણમાં વિકસી શકે છે. તેથી, કેન્સરગ્રસ્ત ગાંઠોની તપાસ કરતા તેમનું નિદાન અને સમયસર સારવાર ઓછી મહત્વની નથી.
પ્રજાતિઓ
વર્ગીકરણ સૌમ્ય ગાંઠોને નીચેના પ્રકારોમાં વહેંચે છે:

- ફાઈબ્રોમાસ - તંતુમય કોષોમાંથી રચાય છે;
- લિપોમાસ - ચરબીના કોષોમાંથી રચાય છે;
- એડેનોમા - ગ્રંથિના પેશીઓનો સમાવેશ કરે છે;
- ઇન્સ્યુલોમા - એક ન્યુરોએન્ડ્રોક્રાઇન ગાંઠ;
- હેમાંજિઓમા - રક્ત વાહિનીઓમાંથી રચાયેલી;
- લિઓમિઓમા - સરળ સ્નાયુ કોષોમાંથી રચાય છે;
- ન્યુરિનોમા - ચેતા કોષોનો સમાવેશ કરે છે.
સૌમ્ય ગાંઠોના વિકાસના બે તબક્કા છે:
- પ્રારંભિક - નાના કદનું ગાંઠ રચાયું છે;
- અંતમાં - નિયોપ્લાઝમ નલિકાઓ, ગ્રંથિની રક્ત વાહિનીઓ અને ચેતા અંતને સ્ક્વિઝ કરવાનું શરૂ કરે છે, નજીકના અવયવો સામે બંધ થવાનું શરૂ કરે છે.
લક્ષણો
વિકાસની શરૂઆતમાં, ગાંઠો કોઈપણ રીતે પોતાને પ્રગટ કરતી નથી, પરંતુ વધુ વૃદ્ધિની પ્રક્રિયામાં, તમે કેટલાક ચિહ્નો નોંધી શકો છો:
- ભૂખ ઓછી થાય છે અને auseબકા થાય છે;
- કામગીરી બગડે છે;
- પેટમાં અને જમણા પાંસળીની નીચે પીડા છે, પીઠને આપીને;
- પીડા ખાવાથી અનુભવાય છે અને રાત્રે બગડે છે.
કદમાં વધારો થતાં, રચના ગ્રંથિનું કાર્ય વિક્ષેપિત કરે છે, અને લક્ષણો વધુ સ્પષ્ટ થાય છે:
- ઝાડા શરૂ થાય છે
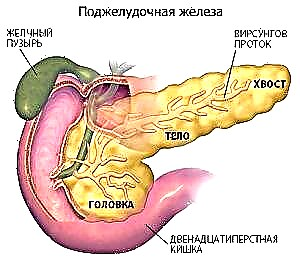 પ્રકાશ મળ;
પ્રકાશ મળ; - ઉબકા ઉલટીમાં ફેરવે છે;
- પેશાબ ઘાટા થાય છે;
- માસિક ચક્રની નિયમિતતા વ્યગ્ર છે;
- પરસેવો વધે છે;
- યકૃતમાં ઠંડી અને પીડા દેખાય છે;
- ત્વચા અને આંખોની મ્યુકોસ મેમ્બ્રેન પીળી થઈ જાય છે;
- ખૂજલીવાળું ત્વચા.
સ્વાદુપિંડના માથામાં એક ગાંઠ વિકસિત થાય છે, તો ત્વચાની ક્ષીણતા અને ખંજવાળ સામાન્ય રીતે થાય છે.
આ તબક્કે, તમે ડ theક્ટરની મુલાકાત હવે મુલતવી રાખી શકતા નથી. ઝડપી શિક્ષણનું નિદાન થાય છે, ઓન્કોલોજીના વિકાસને રોકવાની શક્યતા વધુ છે.
ડાયગ્નોસ્ટિક્સ
નિદાનની શરૂઆત ફરિયાદો વિશેની માહિતીના સંગ્રહ, દર્દીની જીવનશૈલી, સહવર્તી અને અગાઉના રોગો અને નજીકના સંબંધીઓમાં ઓન્કોલોજીના કેસોથી થાય છે. ભવિષ્યમાં, ડાયગ્નોસ્ટિક અભ્યાસ સૂચવવામાં આવે છે.
દુર્ભાગ્યે, ગ્રંથિ અન્ય અવયવો દ્વારા છુપાયેલ છે અને અલ્ટ્રાસાઉન્ડ દરમિયાન નબળી દેખાય છે, તેથી પરીક્ષામાં શામેલ છે:
- એમઆરઆઈ અને સીટી;
- મેગ્નેટિક રેઝોનન્સ પેનક્રેટોગ્રાફિકિગ્રાફી;
- એન્ડોસ્કોપિક રીટ્રોગ્રેડ ચોલેંગીયોપેંક્રેટોગ્રાફી.
પરીક્ષણો પણ જરૂરી:
- લોહી અને પેશાબના સામાન્ય તબીબી અભ્યાસ;
- રક્ત બાયોકેમિસ્ટ્રી;
- કેન્સર માર્કર્સ પર લોહી;
- કોપગ્રામ
- હિસ્ટોલોજી માટે ગ્રંથિના એક ભાગનો અભ્યાસ.
સારવાર અને પૂર્વસૂચન
 સૌમ્ય રચનાઓ કેન્સરગ્રસ્ત ગાંઠોમાં અધોગતિનું riskંચું જોખમ હોવાને કારણે અપેક્ષિત યુક્તિઓનો ઉપયોગ કરવાની મંજૂરી આપતી નથી. તેથી, સારવારમાં ફક્ત સર્જિકલ હસ્તક્ષેપ શામેલ છે.
સૌમ્ય રચનાઓ કેન્સરગ્રસ્ત ગાંઠોમાં અધોગતિનું riskંચું જોખમ હોવાને કારણે અપેક્ષિત યુક્તિઓનો ઉપયોગ કરવાની મંજૂરી આપતી નથી. તેથી, સારવારમાં ફક્ત સર્જિકલ હસ્તક્ષેપ શામેલ છે.
પરિસ્થિતિની જટિલતાને આધારે લેપ્રોસ્કોપી અથવા પેટની શસ્ત્રક્રિયા પસંદ કરવામાં આવે છે, જે દરમિયાન રચના અને, જો જરૂરી હોય તો, ગ્રંથિનો પોતે જ ભાગ દૂર કરવામાં આવે છે.
સમયસર દૂર કરવા અને જો હિસ્ટોલોજીકલ પરીક્ષામાં જીવલેણ કોષો જાહેર ન થયા, તો આગળનો પૂર્વસૂચન તદ્દન અનુકૂળ છે.
જીવલેણ નિયોપ્લાઝમ્સ
મોટેભાગે, માથાની જીવલેણ ગાંઠ ગ્રંથિના નલિકાઓના ઉપકલાના પેશીઓમાંથી વિકસે છે. કાર્સિનોમા અને સારકોમા સાથે, આ સ્વાદુપિંડનું ઓન્કોલોજીનો સૌથી સામાન્ય પ્રકાર છે.
જીવલેણ નિયોપ્લાઝમ્સનું પોતાનું વર્ગીકરણ પણ છે:
- સારકોમા - લિમ્ફોસાર્કોમા, કાર્સિઓસર્કોમા, એન્જીયોસાર્કોમા, ફાઇબ્રોસ્કોકોમા;
- જીવલેણ સિસ્ટીક રચનાઓ - કાર્સિનોમેટસ, સારકોમેટોસ;
- કેન્સર - લેંગેંગર, એસિનોસ એડેનોકાર્સિનોમા, નળાકાર, સ્ક્વામસના ટાપુઓની cંકોલોજી.
ગાંઠની રચના અને ફેલાવાના કદના આધારે, ઘણા તબક્કાઓ વિભાજિત થાય છે:
- શૂન્ય તબક્કા એ જીવલેણ ગાંઠના વિકાસની ખૂબ જ શરૂઆત છે, જ્યારે માત્ર થોડી સંખ્યામાં કોષો પરિવર્તન કરે છે. આ સમયે, ગણતરી કરેલ ટોમોગ્રાફી અથવા એમઆરઆઈનો ઉપયોગ કરીને શિક્ષણ જ શોધી શકાય છે. જ્યારે આ તબક્કે ઓન્કોલોજીનું નિદાન થાય છે, ત્યારે સંપૂર્ણ ઉપચારની પૂર્વસૂચન 99% છે.
- સ્ટેજ એકને સબસ્ટેજમાં વિભાજિત કરવામાં આવે છે - એક કિસ્સામાં (સબસ્ટેજ 1 એ) રચના 2 સે.મી. કદની હોય છે, બીજામાં (સબસ્ટેટ 1 બી) ગાંઠ 5 સે.મી. સુધી વધે છે પ્રથમ તબક્કે, ગાંઠ ગ્રંથિને છોડતો નથી અને મેટાસ્ટેસેસથી વધુ પડતો નથી, તેથી, તેને શસ્ત્રક્રિયા દ્વારા દૂર કરી શકાય છે. .
- સ્ટેજ 2 - આ તબક્કે, ગાંઠ પિત્ત નલિકાઓ અને અડીને આવેલા અંગો (સબસ્ટેજ 2 એ) પર અથવા લસિકા ગાંઠો (2 બી) પર વધે છે.
- સ્ટેજ 3 - મેટાસ્ટેસેસ મોટી નસો અને ધમનીઓને અસર કરે છે.
- સ્ટેજ 4 - મેટાસ્ટેસેસ દૂરના અવયવોમાં ફેલાય છે. છેલ્લો તબક્કો, જ્યારે કામગીરી હવે મદદ કરશે નહીં.
લક્ષણો અને નિદાન
જીવલેણ ગાંઠ અસ્પષ્ટ રીતે વિકસે છે, અને જ્યારે પડોશી અંગોને નુકસાન થાય છે, ત્યારે લક્ષણો દેખાવાનું શરૂ થાય છે:
- ભૂખ અને ઉલટીનો અભાવ;
- પેટનું ફૂલવું અને ઝાડા;
- પ્રકાશ મળ અને શ્યામ પેશાબ;
- પેટનો દુખાવો.
સ્વાદુપિંડના શરીર અથવા પૂંછડી પરનું એક કેન્સર નીચેના લક્ષણો ઉમેરે છે:
- વિસ્તૃત બરોળ;
- પીડા ડાબી પાંસળી હેઠળ અનુભવાય છે;
- વજન ઘટાડો જોવા મળે છે;
- જંતુઓ વિકસે છે.
જો ગ્રંથિના માથાને અસર થાય છે, તો પછી લક્ષણો નીચે મુજબ છે:
- જમણા પાંસળી હેઠળ પીડા;
- ત્વચા અને આંખોના મ્યુકોસ મેમ્બ્રેનનો પીળો જોવા મળે છે;
- ખંજવાળની લાગણી છે;
- સ્ટૂલ તેલયુક્ત બને છે.
જીવલેણ નિયોપ્લાઝમ સહાય પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ અધ્યયનનું નિદાન કરો:
- cholangiography;
- ચુંબકીય પડઘો ઇમેજિંગ;
- ગણતરી કરેલ ટોમોગ્રાફી;
- બાયોપ્સી
- અલ્ટ્રાસાઉન્ડ
- બિલીરૂબિન માટે લોહી;
- સામાન્ય તબીબી રક્ત અને પેશાબ પરીક્ષણો.
બાયોપ્સીની મદદથી, હિસ્ટોલોજીકલ તપાસ કરવામાં આવે છે અને કેન્સરનો પ્રકાર નક્કી કરવામાં આવે છે.
સારવાર અને પૂર્વસૂચન
 Bleપરેબલ તબક્કે, ગાંઠને શસ્ત્રક્રિયાથી દૂર કરવામાં આવે છે.
Bleપરેબલ તબક્કે, ગાંઠને શસ્ત્રક્રિયાથી દૂર કરવામાં આવે છે.
પરંતુ સામાન્ય રીતે આ તબક્કે, પેથોલોજી ખૂબ જ ભાગ્યે જ શોધી કા ,વામાં આવે છે, 10 માંથી એક કેસોથી વધુ નહીં, અને ત્યારબાદ ગ્રંથિના માથાના કેન્સર સાથે, કારણ કે ત્વચાની ક્ષીણતાને લીધે તે વધુ ઝડપથી નિદાન થાય છે.
વિકાસની શરૂઆતમાં, રચના ગ્રંથિના તંદુરસ્ત પેશીઓના ભાગ સાથે દૂર કરવામાં આવે છે, અને, જો જરૂરી હોય તો, નજીકના અંગોના ભાગ સાથે, અને સારવાર સૂચવવામાં આવે છે જે લક્ષણોને રાહત આપે છે અને ફરીથી થવાની ઘટનાને અટકાવે છે.
કીમોથેરાપી દરમિયાન, દર્દીના શરીરમાં ઝેર દાખલ કરવામાં આવે છે, મેટાસ્ટેસેસની વૃદ્ધિને અવરોધે છે અને કેન્સરના કોષોનો નાશ કરે છે (ફ્લોરોરસીલ, સેમસ્ટિન). આવી ઉપચાર શસ્ત્રક્રિયા પછી અથવા તેની તૈયારીમાં કરી શકાય છે.
કિમોથેરાપી સાથે સમાંતર રેડિયેશન થેરેપી હાથ ધરવામાં આવે છે. દર્દીના શરીરને કિરણોત્સર્ગી કિરણોનો સંપર્ક કરવામાં આવે છે, પરિણામે જીવલેણ ગાંઠ કદમાં ઘટાડો થાય છે અને પીડા સિન્ડ્રોમ ઓછું થાય છે.
ઉપરાંત, દર્દીઓ એએસડી અપૂર્ણાંક મેળવે છે. સ્વાગત અભ્યાસક્રમો દ્વારા હાથ ધરવામાં આવે છે. એએસડી પીડા ઘટાડે છે, કોષના નવીકરણ અને ચયાપચયને ઉત્તેજિત કરે છે, અને પ્રતિરક્ષાને વેગ આપે છે.
સ્વાદુપિંડનું એન્ઝાઇમ (સ્વાદુપિંડ, ક્રેઓન) દર્દીઓ માટે પણ સૂચવવામાં આવે છે.
સ્વાદુપિંડનું કેન્સર વિશે વિડિઓ સામગ્રી:
સારવારમાં એક મહત્વપૂર્ણ પગલું એ છે કે સંતુલિત આહાર અને નાના ભાગોમાં અપૂર્ણાંક ભોજનના સમયપત્રક સાથેના આહારનું પાલન કરવું.
પ્રથમ તબક્કે જીવલેણ ગાંઠને દૂર કરવાના કિસ્સામાં, પૂર્વસૂચન એકદમ સારું છે.
તપાસ કરતી વખતે મોટો તબક્કો, અનુકૂળ પરિણામની શક્યતા ઓછી હોય છે. તેથી, તબક્કા 2 પર સારવારની શરૂઆત રચનાને સંપૂર્ણપણે દૂર કરવાની ક્ષમતાને નોંધપાત્ર રીતે જટિલ બનાવે છે. ઘણીવાર બધી ગ્રંથીઓ અને તે પણ પડોશી અવયવોને દૂર કરવાની જરૂર હોય છે, પરંતુ ફરીથી વીતેલા લોકોનું પ્રમાણ highંચું છે અને શસ્ત્રક્રિયા પછીના ફક્ત એક તૃતીયાંશ 5 વર્ષ સુધી ટકી રહે છે.
ત્રીજા અને ચોથા તબક્કામાં અક્ષમ્ય છે, કારણ કે મોટાભાગના અવયવો મેટાસ્ટેસેસ દ્વારા કબજે કરવામાં આવે છે અને helpપરેશન મદદ કરશે નહીં, પરંતુ પરિસ્થિતિને વધુ ખરાબ કરશે. આવા કિસ્સાઓમાં, દર્દીના જીવનની સુવિધા માટે જાળવણી ઉપચાર હાથ ધરવામાં આવે છે. મૂળભૂત રીતે, છેલ્લા તબક્કાના દર્દીઓ માદક દ્રવ્યોના પેઇન કિલર્સ દ્વારા સપોર્ટેડ છે. લાક્ષણિક રીતે, આવા દર્દીઓ cન્કોલોજીની શોધ પછી 6-8 મહિના કરતાં વધુ સમય સુધી જીવતા નથી.

 પ્રકાશ મળ;
પ્રકાશ મળ;