 ડાયાબિટીઝ મેલીટસ તેની સાથે જટિલતાઓને લાવે છે જે શરીરની ઘણી સિસ્ટમોને અસર કરે છે.
ડાયાબિટીઝ મેલીટસ તેની સાથે જટિલતાઓને લાવે છે જે શરીરની ઘણી સિસ્ટમોને અસર કરે છે.
ચાર્કોટના પગ અથવા ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી (ઓ.એ.પી.) એ ડાયાબિટીસ મેલીટસ (ડીએમ) નું ગંભીર પરિણામ છે, જેમાં હોર્મોનલ રોગ એ અંગની મસ્ક્યુલોસ્કેલેટલ સિસ્ટમના ભાગનો નાશ કર્યો હતો.
તેને "ડાયાબિટીક ન્યુરોપથીને લીધે થતાં સાંધા અને હાડકાઓમાં ચેપી રોગવિજ્ .ાનવિષયક પરિવર્તન" તરીકે વ્યાખ્યાયિત કરવામાં આવી છે. પગની રચનામાં પીડાદાયક અધોગતિ ઝેડએચ દ્વારા વર્ણવવામાં આવી હતી. ચાર્કોટ, મનોચિકિત્સા અને ન્યુરોલોજીના ફ્રેન્ચ વૈજ્entistાનિક.
રોગના કારણો
 ઓ.એ.પી.વાળા દર્દીઓમાં, પાતળા થવું અને હાડકાની શક્તિમાં ઘટાડો (teસ્ટિઓપોરોસિસ), ફેલાવો અથવા, તેનાથી વિપરીત, હાડકાની પેશીઓ (હાઈપરસ્ટોસિસ અને teસ્ટિઓલિસિસ) નો વિનાશ જોવા મળે છે.
ઓ.એ.પી.વાળા દર્દીઓમાં, પાતળા થવું અને હાડકાની શક્તિમાં ઘટાડો (teસ્ટિઓપોરોસિસ), ફેલાવો અથવા, તેનાથી વિપરીત, હાડકાની પેશીઓ (હાઈપરસ્ટોસિસ અને teસ્ટિઓલિસિસ) નો વિનાશ જોવા મળે છે.
આ પ્રક્રિયાઓ પગના હાડકાંના અસ્થિભંગ તરફ દોરી જાય છે, ફ્યુઝન ખોટી રીતે આગળ વધે છે, જે વિકૃતિ તરફ દોરી જાય છે. હાડકાના પેથોલોજીઓ અધોગતિ અને પેશીઓના નુકસાનને ઉત્તેજિત કરે છે. અલ્સર દેખાય છે.
શરૂઆતમાં, ન્યુરોટ્રોમેટિક કારણોને કારણે મુશ્કેલીઓ હોવાનું માનવામાં આવતું હતું. પેરિફેરલ નર્વસ સિસ્ટમની વિક્ષેપ પગના હાડકાં પરના ભારના ખોટા વિતરણ તરફ દોરી જાય છે, પરિણામે વ્યક્તિગત હાડકાના વિકૃતિ અને અસ્થિભંગ થાય છે.
વધુ તાજેતરના અભ્યાસોએ પગના પેશીઓને રક્ત પુરવઠામાં નોંધપાત્ર વધારો દર્શાવ્યો છે. પરિણામ એક નિષ્કર્ષ હતું - માત્ર અમુક પ્રકારની ન્યુરોપથી જ માયેલિન નામના ચેતા તંતુઓના એક પ્રકારનાં હાર સાથે ચાર્કોટના પગને નુકસાન પહોંચાડે છે. તે તેમના ફેરફારો છે જે વેસ્ક્યુલર સ્વરના ઉલ્લંઘન તરફ દોરી જાય છે અને રક્ત ચળવળને વેગ આપે છે.
 કેલ્શિયમ ચયાપચયનું ઉલ્લંઘન, ડાયાબિટીસ મેલિટસમાં વેલેક્યુલર પેથોલોજીમાં કોલેજનનું ઉત્પાદન જોડાઓ. હાડકાઓમાં પેથોલોજીકલ ફેરફારો લગભગ પીડારહિત હોય છે.
કેલ્શિયમ ચયાપચયનું ઉલ્લંઘન, ડાયાબિટીસ મેલિટસમાં વેલેક્યુલર પેથોલોજીમાં કોલેજનનું ઉત્પાદન જોડાઓ. હાડકાઓમાં પેથોલોજીકલ ફેરફારો લગભગ પીડારહિત હોય છે.
તદુપરાંત, અસ્થિભંગ થવાથી, દર્દી ખસેડવાનું ચાલુ રાખે છે, નીચલા અંગના હાડપિંજરનો વિનાશ વધે છે. પેશીની બળતરા લોહીના પ્રવાહમાં વૃદ્ધિ અને teસ્ટિઓઆર્થ્રોપથીના પ્રવેગક વિકાસનું કારણ બને છે. ઓએપીમાં, હાડકાં, સાંધા, નરમ પેશીઓ, પેરિફેરલ ચેતા અને રુધિરવાહિનીઓ અસરગ્રસ્ત છે.
હાડકાની પેશીઓના પુનર્જીવન ઇન્સ્યુલિન દ્વારા ખૂબ પ્રભાવિત છે, જેનું ઉત્પાદન ડાયાબિટીઝમાં નબળું છે. હાડકાના ડિમralનેરાઇઝેશન, જેમાં કેલ્શિયમની માત્રામાં નોંધપાત્ર ઘટાડો થાય છે, તેમની વધતી જતી નાજુકતા તરફ દોરી જાય છે.
ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથીને ડાયાબિટીઝની દુર્લભ જટિલતા માનવામાં આવે છે, જે 1% કરતા ઓછી છે. કેટલાક તબીબી સ્ત્રોતો એક અલગ સૂચક કહે છે - 55% સુધી. આ નિદાનની જટિલતા અને નિદાનમાં અસમાન માપદંડ સૂચવે છે.
અમે કહી શકીએ કે આ ગૂંચવણ 15 વર્ષથી વધુ સમયથી ડાયાબિટીઝના દર્દીઓમાં થાય છે અને યોગ્ય ધ્યાન આપ્યા વિના તેમના રોગથી સંબંધિત છે.
મહત્વપૂર્ણ: ચાર્કોટના પગના વિકાસની આગાહી કરવી અશક્ય છે. ગંભીર ન્યુરોપથી સાથે પણ, એક ગૂંચવણ હંમેશા વિકાસ થતી નથી.
Teસ્ટિઓઆર્થ્રોપથીના સંકેતો અને અભિવ્યક્તિઓ
 દર્દીને મુશ્કેલીઓનો પ્રારંભિક તબક્કો અદ્રશ્ય છે. વિક્ષેપિત ચેતા અંત હાડકાઓના અસ્થિભંગ અને વિકૃતિઓ વિશે દુ painખના સ્વરૂપમાં સંકેત આપતો નથી.
દર્દીને મુશ્કેલીઓનો પ્રારંભિક તબક્કો અદ્રશ્ય છે. વિક્ષેપિત ચેતા અંત હાડકાઓના અસ્થિભંગ અને વિકૃતિઓ વિશે દુ painખના સ્વરૂપમાં સંકેત આપતો નથી.
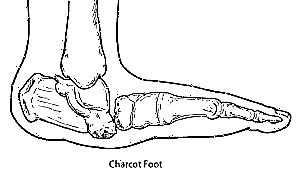
જ્યારે પગ અને સંયુક્તના રૂપરેખાંકનમાં નોંધપાત્ર વિનાશક ફેરફારો થયા છે અને ત્વચાના અભિવ્યક્તિઓ દેખાઈ છે, ત્યારે ચાર્કોટના પગના ચિહ્નો નોંધપાત્ર બને છે (ફોટો જુઓ).
પછીના તબક્કામાં, અંગનું અલ્સેરેશન અવલોકન કરવામાં આવે છે, જે ચેપ લાગે ત્યારે ગેંગ્રેન સાથે સમાપ્ત થઈ શકે છે.
વિકાસશીલ ઓએપીના સંકેતો આ છે:
- સોજો અને નીચલા અંગની લાલાશ, એકબીજાથી તેમના દેખાવ અને કદમાં નોંધપાત્ર તફાવત;
- પગની સ્નાયુઓમાં ખેંચાણ;
- ચાલવામાં મુશ્કેલી
- નિષ્ક્રિયતા આવે છે
- પગના તાપમાનમાં વધારો, તે સ્પર્શ માટે કે તેઓ અંગના બીજા ભાગ કરતાં ગરમ હોય છે.
આ લક્ષણો OAP નાં ચિહ્નો હોઈ શકતા નથી, કારણ કે ડાયાબિટીસ ઘણી ગૂંચવણો સાથે છે. ડાયાબિટીક ન્યુરોપથી, ચાર્કોટના પગથી જટીલ નથી, અંગોમાં સમાન ઘટના તરફ દોરી જાય છે.
મોટાભાગે, આ ફક્ત પગની સમસ્યાઓ છે જે મોટાભાગના લોકોને હોય છે. કusesલ્યુસ દેખાઈ શકે છે, એક અંગૂઠા અંગૂઠા, એક "અસ્થિ" વધે છે. નખની ફંગલ રોગો ઘણીવાર વિકાસ પામે છે.
હાઈ બ્લડ સુગર દ્વારા સંકુચિત, તેઓ લાંબા સમય સુધી પસાર થતા નથી. આ સમસ્યાઓ ઘણીવાર એ હકીકત તરફ દોરી જાય છે કે રોગનો પ્રારંભિક તબક્કો કોઈનું ધ્યાન ગયું નથી.
રોગના તબક્કા
 આ રોગના બે સ્વરૂપો છે - તીવ્ર અને ક્રોનિક. તીવ્ર તબક્કામાં, શરીરના તાપમાનમાં અને નીચલા પગના હાયપરથર્મિયામાં નોંધપાત્ર વધારો થાય છે, ચાલતી વખતે પીડા થાય છે, તીવ્ર સોજો આવે છે.
આ રોગના બે સ્વરૂપો છે - તીવ્ર અને ક્રોનિક. તીવ્ર તબક્કામાં, શરીરના તાપમાનમાં અને નીચલા પગના હાયપરથર્મિયામાં નોંધપાત્ર વધારો થાય છે, ચાલતી વખતે પીડા થાય છે, તીવ્ર સોજો આવે છે.
ક્રોનિક સ્વરૂપમાં, તીવ્ર અભિવ્યક્તિઓ દૂર થઈ જાય છે, નોંધપાત્ર વિરૂપતા વિકસે છે, પગ જમણી કે ડાબી તરફ વળે છે, હાડકાં પ્લાન્ટરની ચામડીની વિરુદ્ધ, અલ્સર અને ત્વચાના જખમ રચે છે.
આ રોગના 4 તબક્કા છે, જે જખમના વ્યાપક પ્રમાણની ડિગ્રી દ્વારા નક્કી કરવામાં આવે છે:
- પ્રથમ - પગનો એક્સ-રે ઘણીવાર બદલાવ બતાવતો નથી. હાડકાની પેશીઓનું teસ્ટિઓપોરોસિસ શરૂ થાય છે, ત્યાં માઇક્રોક્રાક્સ છે. તાપમાનમાં થોડો સોજો, હાયપ્રેમિયા અને સ્થાનિક થોડો વધારો છે. આ રોગની તીવ્ર સ્થિતિ છે.
- બીજો એક સબએક્યુટ કોર્સ છે. સોજો અને હાઇપરથર્મિયા ઘટાડવામાં આવે છે. એક્સ-રે હાડપિંજરની સામાન્ય રચનામાંથી વિખંડ, વ્યક્તિગત હાડકાંને અલગ પાડવાનું સૂચવે છે. ત્યાં એકમાત્ર ફેરફારો (ફ્લેટનીંગ) છે.
- ત્રીજો સંપૂર્ણ વિરૂપતા દ્વારા વર્ગીકૃત થયેલ છે. પગના હાડકાંનો વિનાશ વૈશ્વિક છે. તેને સારી રીતે "હાડકાંની થેલી" કહી શકાય. હાડપિંજરની રચના તૂટી, dસ્ટિઓપોરોસિસ ઉચ્ચારવામાં આવે છે.
- ચોથું એ રોગનું જટિલ સ્વરૂપ છે. હાડકાના વિકલાંગો એકમાત્ર અને ટોચ પર ઘા અને અલ્સરના સ્વરૂપમાં ત્વચાના અભિવ્યક્તિ તરફ દોરી જાય છે. જોડાયેલ ચેપ ગંભીર કિસ્સામાં, ગેલેરીન તરફ દોરી જાય છે કફ, ફોલ્લાઓ માટેનું કારણ બને છે.
પેથોલોજીકલ પ્રક્રિયાઓ સંયુક્તને અસર કરે છે. કેપ્સ્યુલ ખેંચાય છે, અસ્થિબંધન ઉપકરણ ખલેલ પહોંચે છે, સબક્લેક્સેશન વિકસે છે. દર્દીની ચાલાકી બદલાય છે. ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથીથી થતા ફેરફારોને ચાર્કોટના સાંધા કહેવામાં આવે છે.
નિદાન અને સારવાર
રોગનું નિદાન વિશિષ્ટ કેન્દ્રો "ડાયાબિટીક પગ" માં હાથ ધરવામાં આવે છે. ડાયાબિટીસ મેલીટસવાળા દર્દીઓનું નિરીક્ષણ કરનારા ડોકટરો ભાગ્યે જ રોગની આ ગૂંચવણનો સામનો કરે છે અને તેનું નિદાન અને સારવાર કરવાની કુશળતા નથી.
છેલ્લા તબક્કામાં પણ ક્યારેક કર્કશ, ઓસ્ટીયોમેલિટીસ અથવા ત્વચા અને હાડકાના અન્ય જખમ માટે ભૂલ થાય છે. પ્રારંભિક તબક્કામાં એક્સ-રેની ઓછી માહિતી સામગ્રી સમયના નુકસાન અને અપંગતાની abilityંચી સંભાવના તરફ દોરી જાય છે.
ઓ.એ.પી.નું નિદાન કરતી વખતે, હાડકાંના ચેપી રોગો - omyસ્ટિઓમેલિટીસ અને નુકસાનના સમાન લક્ષણોવાળા રોગો - સંધિવા અને અન્યને બાકાત રાખવું જરૂરી છે.
સોંપેલ:
- બાયોકેમિસ્ટ્રી, કોગ્યુલેશન અને સામાન્ય માટે રક્ત પરીક્ષણ;
- સામાન્ય પેશાબ વિશ્લેષણ અને કિડની કાર્ય;
- રેડિયોગ્રાફી;
- એમઆરઆઈ
- સિંટીગ્રાફી.
મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ અને સિંટીગ્રાફી, માઇક્રોક્રેક્સ, રક્ત પ્રવાહમાં વધારો અને નીચલા હાથપગમાં બળતરા પ્રક્રિયાની હાજરીને ઓળખવાનું શક્ય બનાવે છે. આ સૌથી ખુલ્લા અભ્યાસ છે. લ્યુકોસાઇટોસિસ teસ્ટિઓમેલિટીસને નકારી કા helpsવામાં મદદ કરે છે, કારણ કે તે OAP સાથે જોવા મળતું નથી.

હાડપિંજરની હાડકાની સ્કીટિગ્રાફી
પરીક્ષણોનાં પરિણામો ઘણીવાર OAP ની સચોટ ઓળખ માટે મંજૂરી આપતા નથી, કારણ કે અસ્થિ પેશીઓના કોઈપણ ભાગમાં પેથોલોજીકલ પ્રક્રિયા થઈ શકે છે.
તેથી, નીચલા હાથપગની અસમપ્રમાણતા અને તેમાંથી એકની હાઈપરથર્મિયા સાથે, સ્પષ્ટ ન્યુરોપથી, સચોટ નિદાન કર્યા વિના, સારવાર તરત જ સૂચવવામાં આવે છે.
આ તમને સમય પર હાડકાની પેશીઓના વિનાશને રોકવા માટે પરવાનગી આપે છે.
શ્વેત રક્તકણોના લેબલવાળા એક માહિતીપ્રદ ડાયગ્નોસ્ટિક પદ્ધતિ સિંટીગ્રાફી છે. હાડકાની બાયોપ્સી, OAP નું નિદાન સૌથી સચોટરૂપે કરવામાં મદદ કરે છે.
અનલોડિંગ પગલાં
ઉપચારનો આવશ્યક ભાગ એ પગ પરના ભારને દૂર કરવું છે, જે નીચલા અંગના હાડપિંજરના વિનાશને ઉશ્કેરે છે.
પગને વધારવા સાથે સંપૂર્ણ આરામ કરવો જરૂરી છે.
સુધારવાના પુરાવા હશે:
- puffiness ઘટાડો;
- શરીરનું તાપમાન ઘટાડવું અને માંદા અંગ;
- બળતરા ઘટાડો.

પગની ઘૂંટી સપોર્ટ
લોડનો અભાવ હાડકાંને જગ્યાએ પડવામાં મદદ કરશે. જો દર્દી ગતિશીલ ન રહે, તો વિકૃતિ ચાલુ રહેશે. રોગના પ્રથમ તબક્કે, દવાઓની સારવાર કરતા આરામ કરવો તે વધુ મહત્વનું છે.
જ્યારે અંગની સ્થિતિ સુધરે છે, વ manufactureકિંગ માટે વ્યક્તિગત ઉત્પાદનની વિશેષ aર્થોસિસનો ઉપયોગ કરવો જોઈએ.
ત્યારબાદ, ઓર્થોપેડિક જૂતા પહેરવા માટે તે પૂરતું હશે, જે પગ પરના ભારને યોગ્ય રીતે વિતરિત કરશે.
કેટલાક દેશોમાં ઉપયોગમાં લેવાતા ફિક્સેશન ડ્રેસિંગ્સની ભલામણ અમારા ડોકટરો દ્વારા કરવામાં આવતી નથી. તેઓ પહેલાથી રોગગ્રસ્ત અંગને બળતરા અને નુકસાન પહોંચાડી શકે છે.
દવાઓ
લાગુ ડ્રગ જૂથો:
- પેશીઓમાં મેટાબોલિક પ્રક્રિયાઓને સુધારવા માટે. બિસ્ફોસ્ફોનેટ્સ અને કેલ્સીટોનિન હાડકાના રિસોર્પ્શનને રોકવામાં મદદ કરે છે. બિસ્ફોસ્ફોનેટ બરડ હાડકાંને અટકાવે છે, હાડકાના પેશી તત્વોના એનાલોગ છે. કેલ્સીટોનિન હાડકાંના રિસોર્પ્શનને ધીમું કરે છે અને તેમાં કેલ્શિયમ જાળવી રાખે છે.
- બી વિટામિન અને આલ્ફા લિપોઇક એસિડ. વિટામિન તૈયારીઓ હાડકાના અધોગતિને ધીમું કરે છે, fightસ્ટિઓપોરોસિસ સામે લડવા.
- વિટામિન ડી 3 અને એનાબોલિક સ્ટીરોઇડ્સ હાડકાની વૃદ્ધિને પ્રોત્સાહન આપે છે.
- કેલ્શિયમ તૈયારીઓ.
- મૂત્રવર્ધક પદાર્થ અને બિન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓ બળતરા અને સોજો ઘટાડવા માટે વપરાય છે.
સર્જિકલ પદ્ધતિઓ
સારવાર માટે શસ્ત્રક્રિયા ભાગ્યે જ વપરાય છે. ઓપરેશનના પ્રારંભિક તબક્કામાં કરવામાં આવતું નથી. આઘાતજનક ઘટક ઉમેરીને હાડકાના પેશીઓના વધતા જતા વિનાશનું જોખમ રહેલું છે.
બળતરા પ્રક્રિયાના વિક્ષેપ પછી સર્જિકલ સારવાર શક્ય છે. ફેલાયેલા હાડકાંને દૂર કરવા અને તેને સુધારવા માટે ઓપરેશન કરવામાં આવે છે. સામાન્ય રીતે તેઓ બતાવવામાં આવે છે જો, વિકૃતિની વિચિત્રતાને કારણે, ઓર્થોપેડિક જૂતાનો ઉપયોગ કરી શકાતો નથી.
એકમાત્ર જખમોની રચનાને રોકવા માટે હાડકાં દૂર કરવામાં આવે છે, જે આઘાતજનક અસરોને કારણે ઉદ્ભવે છે. શસ્ત્રક્રિયા પછી, સંપૂર્ણ સ્થિરતા (ઓછામાં ઓછા 3 મહિના) અને લાંબી પુનર્વસવાટ અવધિ જરૂરી છે.
ડાયાબિટીક પગની સારવાર વિશે વિડિઓ:
નિવારણ
ચાર્કોટના પગના વિકાસને રોકવા માટેના પગલાઓમાં ડાયાબિટીસ મેલીટસવાળા દર્દીની સ્થિતિની તમામ બાબતો પર દેખરેખ શામેલ છે. ખાંડના સ્તરને "બિન-ડાયાબિટીક" સ્તરે જાળવવું જરૂરી છે.
ગૂંચવણોનો નાનો વ્યાપ નિવારક દવાઓના જોખમમાં બધા દર્દીઓના કવરેજને બિનઅસરકારક બનાવે છે. ડાયાબિટીઝમાં સમાન લક્ષણોની ઘણી મુશ્કેલીઓ છે.
ડાયાબિટીસવાળા દર્દીઓએ અંગોની સ્થિતિ પર નજર રાખવી જરૂરી છે. પગમાં પીડા સંવેદનશીલતામાં ઘટાડો એ રોગની શરૂઆતને ધ્યાનમાં ન લેવાનું જોખમ વધારે છે. તમે ઘણું ચાલવા અને વધારે કામ કરી શકતા નથી.
આરામદાયક પગરખાં પહેરવા જરૂરી છે કે જે હાડકા પર વધારાના તાણનું સર્જન ન કરે. આહારનું અવલોકન કરો.