ઇન્સ્યુલિન એક માત્ર હોર્મોન છે જે રક્ત ખાંડને ઓછું કરે છે, પેશીઓમાં ગ્લુકોઝનું શોષણ અને દૂર કરવા માટે ઉત્તેજીત કરે છે, અને કીટોન શરીરની રચનાને અટકાવે છે. અતિશય કારણો પછીના કારણોએ કીટોસિડોસિસ, ડાયાબિટીઝની એક ખતરનાક ગૂંચવણ.
ઇન્સ્યુલિન થેરેપી એ ઉપચારની પ્રગતિશીલ અને સૌથી વધુ લાગુ પદ્ધતિ છે, જેનો હેતુ ઇન્સ્યુલિન દવાઓની રજૂઆત દ્વારા કાર્બોહાઇડ્રેટ ચયાપચયની નિષ્ફળતાને ભરપાઈ કરવાનો છે.
તેનો ઉપયોગ ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર માટે, ટાઇપ 2 ડાયાબિટીસની ટૂંકા ગાળાની સારવાર માટે, શસ્ત્રક્રિયા પહેલાં, તીવ્ર શ્વસન વાયરલ ચેપ અને અન્ય રોગવિજ્ .ાન માટે, ટાઇપ 2 ડાયાબિટીઝની સારવાર માટે, જો ખાંડ ઘટાડતી દવાઓ બિનઅસરકારક છે. ઇન્સ્યુલિન ઉપચારના પ્રકારો અને સિદ્ધાંતો ધ્યાનમાં લો.
યોજના
ઇન્સ્યુલિન ઉપચાર એ એન્ડોક્રિનોલોજિસ્ટ દ્વારા વિકસિત વિશેષ યોજના અનુસાર હાથ ધરવામાં આવે છે. ડ doctorક્ટર ઇન્સ્યુલિન (ઝડપી અથવા લાંબા સમય સુધી ક્રિયા) ના પ્રકાર, વહીવટનો સમય, ડોઝ પસંદ કરે છે.
જો કોઈ એન્ડોક્રિનોલોજિસ્ટ ખાંડના સ્વ-નિરીક્ષણના પરિણામોની તપાસ કર્યા વિના સારવાર સૂચવે છે, તો બીજા ડ doctorક્ટરને શોધવું વધુ સારું છે, નહીં તો તમે કિડનીના વિવિધ રોગો અથવા સર્જન કે જે નીચલા હાથપગને ઘટાડે છે તેવા નેફ્રોલોજિસ્ટ પાસે જઈ શકો છો.
સામાન્ય ઉપવાસ ગ્લાયસીમિયા જાળવવા માટે કેવા પ્રકારનાં ઇન્સ્યુલિનની આવશ્યકતા છે તે નક્કી કરવું આવશ્યક છે, ઝડપી અભિનય હોર્મોન ઇન્જેક્શન જરૂરી છે કે નહીં, અથવા ડાયાબિટીસને ટૂંકા ગાળાના અને લાંબા સમય સુધી ઇન્સ્યુલિન બંનેની જરૂર હોય તો.
એન્ડોક્રિનોલોજિસ્ટને છેલ્લા અઠવાડિયામાં દર્દીના ગ્લાયસીમિયાના માપન અને તેની આસપાસના સંજોગોના વર્ણનની જરૂર છે:
- ભોજન સમય;
- ખાવામાં આવેલા ખોરાકની માત્રા અને લાક્ષણિકતાઓ;
- શારીરિક પ્રવૃત્તિની હાજરી, તેની અવધિને ઠીક કરો;
- મૌખિક ડાયાબિટીસ દવાઓનો સમયગાળો અને માત્રા;
- ચેપી અને અન્ય રોગવિજ્ ;ાનની હાજરી;
- રાત્રે સુગરમાં વધારો અથવા ઘટાડો (તે નક્કી કરવામાં આવે છે કે સૂવાના સમયે વિસ્તૃત હોર્મોનની માત્રા જરૂરી છે કે નહીં).

હાથ ધરવા
શા માટે ઇન્જેક્શન અને ગોળીઓ નથી? મૌખિક વહીવટ પછી, પદાર્થ પાચનતંત્રમાં ખૂબ ઝડપથી નાશ પામે છે. હ્યુમન ઇન્સ્યુલિન તૈયારીઓ, જે હવે ઉપચારમાં ઉપયોગમાં લેવાય છે, તે ઘણી રીતે પ્રાપ્ત થાય છે: અર્ધ-કૃત્રિમ પદ્ધતિ અથવા બાયોસિન્થેટીક.
પહેલાં, બોવાઇન અને ડુક્કરનું માંસ ઇન્સ્યુલિનનો ઉપયોગ થતો હતો, પરંતુ લાંબા અભ્યાસ પછી તે સાબિત થયું કે આ બંને સ્ત્રોતોના ગુણો માનવ આરોગ્યને નકારાત્મક અસર કરે છે અને એલર્જીક પ્રતિક્રિયા પેદા કરે છે.
હવે ખૂબ જ શુદ્ધ હોર્મોન. બાયોસાયન્થેટીક રીતે પરિણામી પદાર્થમાં હાનિકારક અશુદ્ધિઓ શામેલ નથી.
પ્રોસેસ્ડ હ્યુમન ઇન્સ્યુલિનમાં નીચેના ઘટકો ઉમેરવામાં આવે છે:
- લાંબી અસર સાથે;
- જંતુનાશક પદાર્થો;
- સ્ફટિકીકરણ.
સારવાર શરૂ કરતા પહેલા, તમારે ઇન્સ્યુલિન ઉપચારના સિદ્ધાંતો અને નિયમોથી પોતાને પરિચિત કરવાની જરૂર છે:
- ઈન્જેક્શન પહેલાં, સંપર્કની હેતુવાળી સાઇટ સંપૂર્ણ રીતે ગૂંથાયેલી છે;
- પાતળા સોય અથવા સિરીંજ પેન સાથે ખાસ ઇન્સ્યુલિન સિરીંજનો ઉપયોગ કરો.
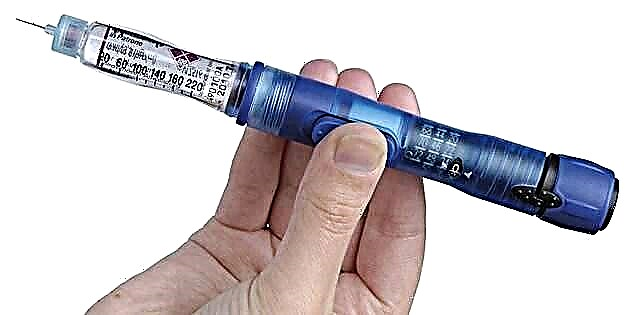
બાદમાંના ફાયદા:
- ખાસ રચાયેલ સોય ઈન્જેક્શનની પીડા ઘટાડવામાં સક્ષમ છે;
- ઉપયોગમાં સરળતા, ઇન્જેક્શન લગભગ કોઈપણ સમયે કરી શકાય છે.
સારવારની પદ્ધતિમાં શામેલ હોવું જોઈએ:
- ઉપવાસ - ટૂંકા અને લાંબા સમયગાળાના ઇન્જેક્શન;
- લંચ પહેલાં ટૂંકા ગાળાના ઇન્જેક્શન;
- રાત્રિભોજન પહેલાં "ફાસ્ટ" હોર્મોન;
- સૂવાનો સમય પહેલાં લાંબા-અભિનયના ઇન્જેક્શન.

ઇન્સ્યુલિનના શોષણના દરને પરિબળો અસર કરે છે:
- તાપમાન, દ્રાવ્યતા;
- શું તેઓ વહીવટની માત્રામાં વધારો કરે છે;
- શારીરિક પ્રવૃત્તિ;
- શું દર્દી તણાવ અનુભવે છે.
ઇન્સ્યુલિન ઉપચાર માટેના સંકેતો:
- પ્રકાર 1 ડાયાબિટીસ
- કેટોએસિડોસિસ;
- કોમા;
- ડાયાબિટીઝના દર્દીઓમાં ચેપી અને પ્યુર્યુલન્ટ પ્રક્રિયાઓ;
- ડાયાબિટીસના દર્દીઓમાં તીવ્ર તીવ્ર રોગવિજ્ ;ાન;
- મૌખિક એજન્ટોની બિનઅસરકારકતા જે પ્રકાર 2 ડાયાબિટીઝમાં ખાંડ ઘટાડે છે;
- દર્દીએ ટૂંકા સમયમાં ઝડપથી ઘણું વજન ગુમાવ્યું.

ઉપચારના પ્રકાર
આધુનિક પ્રકારની ઇન્સ્યુલિન ઉપચાર ધ્યાનમાં લો.
તીવ્ર
આ તકનીકનો ઉપયોગ જ્યારે દર્દીમાં વધારે વજન, સતત તણાવ ન હોય ત્યારે થાય છે. દિવસમાં એક વખત દવા દીઠ કિલોગ્રામ દીઠ એકમ દીઠ સૂચવવામાં આવે છે. મહત્તમ રીતે શરીરમાં હોર્મોનના કુદરતી સ્ત્રાવનું અનુકરણ કરે છે.
શરતો:
- ગ્લુકોઝ વિસર્જન કરવા માટે હોર્મોનને માત્રામાં પૂરું પાડવું આવશ્યક છે;
- રજૂ કરેલા પદાર્થમાં ગેસ્ટ્રિક સ્ત્રાવનું સંપૂર્ણ અનુકરણ થવું જોઈએ, જે માનવ સ્વાદુપિંડ દ્વારા સ્ત્રાવ થાય છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસની ઇન્સ્યુલિન ઉપચાર માટે તકનીક યોગ્ય છે.
ઉપરોક્ત આવશ્યકતાઓ માનવામાં આવતી ઉપચારની યોજના બનાવે છે, જ્યારે ઇન્સ્યુલિનની દૈનિક માત્રા ટૂંકા ગાળાની અથવા લાંબા ગાળાની ક્રિયા સાથે હોર્મોનમાં વહેંચાયેલી હોય છે. બાદનો પ્રકાર સવારે અને સાંજે રજૂ કરવામાં આવ્યો છે.
ઉચ્ચ-કાર્બ ભોજન પછી ટૂંકા અભિનયવાળા ઇન્સ્યુલિન લો. ખોરાકમાં કાર્બોહાઈડ્રેટ હોવો જોઈએ. ડ doctorક્ટર ડોઝને વ્યક્તિગત રીતે સૂચવે છે.
પ્રકાર 1 ડાયાબિટીસના દર્દીએ નિયમિતપણે ખાવું પહેલાં ગ્લાયસીમિયાને માપવું જોઈએ.
પરંપરાગત
આ એક સંયુક્ત તકનીક છે જે એક ઇન્જેક્શનમાં ક્રિયાના વિવિધ સમયગાળાના ઇન્સ્યુલિનને જોડે છે. તેનો મુખ્ય ફાયદો એ છે કે ઇન્જેક્શનની સંખ્યા દરરોજ ત્રણ થઈ છે. આ ન્યૂનતમ રકમ છે.
નોંધપાત્ર બાદબાકી એ છે કે તે સ્વાદુપિંડના શારીરિક સ્ત્રાવનું સંપૂર્ણ અનુકરણ કરતું નથી, તેથી, દર્દીના કાર્બોહાઇડ્રેટ ચયાપચયની નિષ્ફળતા માટે સંપૂર્ણ વળતર મળતું નથી.
દર્દી દરરોજ બે ઇન્જેક્શન બનાવે છે, ટૂંકી અને લાંબી ક્રિયાના પદાર્થો રજૂ કરે છે. દવાઓનો માત્રા બે તૃતીયાંશ સરેરાશ અવધિ સાથેના હોર્મોન્સ. બીજો ત્રીજો ભાગ ટૂંકા ગાળાના ભંડોળ માટે અનામત છે.
પ્રકાર 1 ડાયાબિટીસવાળા દર્દી ભોજન પહેલાં નિયમિતપણે ગ્લુકોઝના ઉપાય ન કરી શકે.
ઇન્સ્યુલિન પંપ ઉપચાર
આ એક પ્રકારનો ઇલેક્ટ્રોનિક ડિવાઇસ છે જે ટૂંકા ગાળાના અને ટૂંકા ગાળાના ટૂંકા ગાળાની ક્રિયા સાથે રાઉન્ડ-ધ-ક્લોક ઇન્સ્યુલિન ઇન્જેક્શન કરે છે.
ઉપકરણ ડ્રગ એડમિનિસ્ટ્રેશનના વિવિધ મોડ્સમાં કાર્ય કરે છે:
- મીની ડોઝ (બેસલ રેટ) માં સતત ઇન્સ્યુલિન ડિલિવરી. આ યોજના હોર્મોનની પૃષ્ઠભૂમિ પ્રકાશનનું અનુકરણ કરે છે. આ તમને લાંબા-કાર્યકારી ઇન્સ્યુલિનના ઉપયોગને બદલવાની મંજૂરી આપે છે.
- બોલસની ગતિ - ડ્રગના વહીવટની આવર્તન, ડાયાબિટીસ તેના ડોઝને સ્વતંત્ર રીતે નિયમન કરે છે. તેનો ઉપયોગ ભોજન પહેલાં અથવા વધતા ગ્લાયકેમિક ઇન્ડેક્સ સાથે થાય છે.
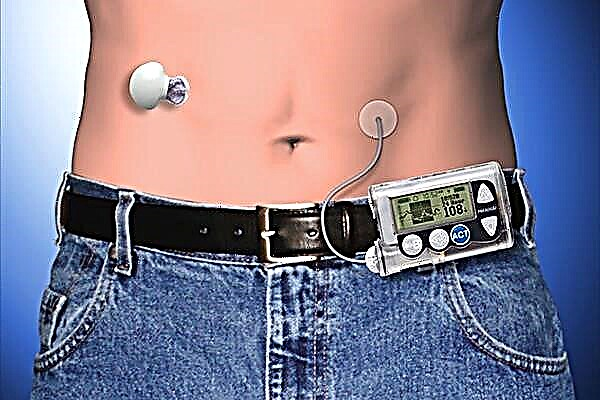
બોલસ રેટનો ઉપયોગ કરતી વખતે, આવા ઇન્સ્યુલિન ઉપચાર હોર્મોનને અલ્ટ્રા ટૂંકા અથવા ટૂંકી ક્રિયાથી બદલી નાખે છે. સ્થિતિઓનું સંકુલ હોર્મોન સ્ત્રાવનું નજીકનું શક્ય અનુકરણ પ્રદાન કરે છે. દર ત્રણ દિવસે મૂત્રનલિકા બદલાઈ જાય છે.
હોર્મોન પંપની સ્થિતિસ્થાપક કેથેટર્સ દ્વારા પ્રવેશે છે. ત્વચાની નીચે એક ખાસ કેન્યુલા મૂકવામાં આવે છે જ્યાં સિરીંજની સોય અન્ય તકનીકોથી દાખલ કરવામાં આવે છે. તે દર્દી દ્વારા પ્રોગ્રામ કરેલા ગતિએ ઓછામાં ઓછી માત્રામાં આપવામાં આવે છે, અને પદાર્થ તરત શોષાય છે. સૂચનો દર 30 મિનિટમાં બદલાઈ શકે છે.
ઉપકરણનો ઉપયોગ કરવાના અન્ય ફાયદા:
- ઉચ્ચ ડોઝની ચોકસાઈ, બોલ્સની માત્રામાં ન્યૂનતમ વધારો;
- પંચરની સંખ્યા ઓછી થઈ છે;
- તે બોલ્સ ઇન્સ્યુલિનની માત્રાની ગણતરી કરવામાં મદદ કરે છે (દર્દી તેના ગ્લાયકેમિક પરિમાણો અને પ્રોગ્રામમાં અન્ય સૂચકાંકોના ડેટામાં પ્રવેશ કરે છે);
- ડિવાઇસને ગોઠવી શકાય છે જેથી તે એક જ સમયે બોલ્સ ડોઝનું સંચાલન ન કરે, પરંતુ પ્રક્રિયાને લંબાવે છે (જો ડાયાબિટીસના દર્દી ધીરે કાર્બોહાઇડ્રેટનો વપરાશ કરે છે અથવા લાંબી તહેવારની સ્થિતિમાં);
- પંપ સતત ગ્લાયસીમિયાને માપે છે, ખાંડના વધુ પ્રમાણમાં ચેતવણી આપે છે;
- ખાંડને સામાન્ય બનાવવા માટેના પદાર્થની રજૂઆત ગતિને બદલી શકે છે (ઉદાહરણ તરીકે, હાયપોલોસીમિયાથી હોર્મોનની સપ્લાય બંધ કરવામાં આવે છે);
- આધુનિક પમ્પ ઘણા મહિનાઓ સુધી ડેટા લોગ સ્ટોર કરવામાં સક્ષમ છે, કમ્પ્યુટર પર માહિતી પ્રસારિત કરે છે, કાર્ય દર્દી અને ડ doctorક્ટર માટે ખૂબ અનુકૂળ છે.
ડાયાબિટીસના વિવિધ પ્રકારો માટે ઉપચાર
પ્રકાર 1 ડાયાબિટીઝની રોગનિવારક પદ્ધતિમાં દિવસમાં બે વખત ઇન્સ્યુલિનના વહીવટ દ્વારા વર્ગીકૃત કરવામાં આવે છે. બોલોસની રજૂઆત - ખોરાક લાગુ કરતાં પહેલાં.
શાસનના સંયોજનને મૂળભૂત બોલસ થેરેપી, તેમજ મલ્ટીપલ-ઇન્જેક્શન પદ્ધતિ કહેવામાં આવે છે. આ પ્રકારોમાંનો એક તીવ્ર ઇન્સ્યુલિન ઉપચાર છે.
એન્ડોક્રિનોલોજિસ્ટ ઘણા પરિબળો ધ્યાનમાં લેતા, ડોઝ પસંદ કરે છે. બેસલ ઇન્સ્યુલિન દૈનિક માત્રાના લગભગ 50% જેટલો કબજો કરી શકે છે. બોલેસ હોર્મોનની માત્રા વ્યક્તિગત રીતે ગણવામાં આવે છે.
ટાઇપ 2 ડાયાબિટીઝ માટેની ઇન્સ્યુલિન થેરેપીની શરૂઆત પ્રોટીન હોર્મોનના નાના ડોઝની ડ્રગમાં ધીમે ધીમે ઉમેરવા સાથે થાય છે જે ખાંડનું સ્તર ઘટાડે છે. જો દર્દીને પ્રથમ લાંબા-અભિનય બેસલ હોર્મોન સૂચવવામાં આવ્યું હતું, તો 10 IU દૈનિક માત્રા પસંદ કરવામાં આવે છે. તમારે તે જ સમયે દવા સંચાલિત કરવાની જરૂર છે.
વહેલી સારવાર
બાળકો માટે રોગનિવારક પદ્ધતિઓના ભાગ રૂપે, "ટૂંકા" અને "મધ્યમ" હોર્મોન્સ જોડવામાં આવે છે. સરળ સ્થિતિમાં, સારું વળતર જાળવવું જોઈએ. જો બાળક 12 વર્ષથી વધુ વયનું હોય, તો સઘન ઉપચાર કરવામાં આવે છે.
ડોઝ તબક્કામાં ગોઠવાય છે. પરિણામો ઘણા દિવસોમાં નક્કી કરવામાં આવે છે. સવારે અને સાંજે સંયુક્ત ડોઝ એડજસ્ટમેન્ટને મંજૂરી આપવી જોઈએ નહીં. સારવારની પદ્ધતિ પસંદ કરતી વખતે, ડ doctorક્ટર નાના દર્દીના શરીરના વિશાળ સંખ્યામાં પરિબળો અને લાક્ષણિકતાઓ ધ્યાનમાં લે છે.
દવાઓની ઉચ્ચ ગુણવત્તા એ ગંભીર એલર્જીક પ્રતિક્રિયાઓનું જોખમ અને ઇન્જેક્શન સ્થળોએ લિપોડિસ્ટ્રોફીના વિકાસને દૂર કરે છે. લિપોોડીસ્ટ્રોફી સાથે, ત્યાં કોઈ ચરબીનું સ્તર નથી. આ એક ગંભીર ગૂંચવણ છે. આ રોગની સારવાર ખૂબ લાંબા સમય સુધી કરવામાં આવે છે, અને તમે ઇન્સ્યુલિનનું ઇન્જેક્શન રોકી શકતા નથી.
ઉચ્ચ સંવેદનશીલતાવાળા યુવાન વયના ડાયાબિટીસના દર્દીઓને પાતળા એનાલોગ સાથે ઇન્જેક્ટ કરવામાં આવે છે. આ અભિગમ સાથે, યોગ્ય ડોઝ સેટને લીધે ગ્લુકોઝમાં તીવ્ર ઘટાડો થવાનું જોખમ ઓછું છે.
જીવનના પ્રથમ વર્ષોમાં બાળકોની સ્થિતિનું નિરીક્ષણ કરવું ખાસ કરીને સાવચેત રહેવું જોઈએ, કારણ કે સાબિત અને વિશ્વસનીય દવાઓનો ઉપયોગ કરવાની પ્રતિક્રિયા અણધારી છે.
સગર્ભા સ્ત્રીઓ માટે સારવાર
સગર્ભા ઇન્સ્યુલિન ઉપચાર પર્યાપ્ત ઉપવાસ ગ્લુકોઝ અને ખાધા પછી જાળવે છે. અસ્થિર સ્થિતિમાં મહિલાનું ચયાપચય, ઉપચારની વારંવાર સુધારણા જરૂરી છે. આ સમયગાળા દરમિયાન ઇન્સ્યુલિનની જરૂરિયાત વધે છે.
હાઈપરગ્લાયકેમિઆને રોકવા માટે, દિવસના 2 ઇન્જેક્શન સામાન્ય રીતે સવારે અને ભોજન પછી આપવામાં આવે છે. ટૂંકા, મધ્યમ, સંયુક્ત તૈયારીઓ પ્રથમ અને છેલ્લા ભોજન પહેલાં વપરાય છે.
સૂવાના સમયે બનેલા ઈંજેક્શન દ્વારા તેઓ રાત્રિના સમયે હાઇપરગ્લાયકેમિઆને રોકે છે. હળવા હાઈપોગ્લાયકેમિઆ શક્ય છે. સ્થિતિમાં મહિલાઓ માટે, આ ઘટના જોખમી નથી. જો અકાળ જન્મની ધમકી હોય તો, મેગ્નેશિયમ સલ્ફેટનો અંતtraસ્ત્રાવ સોલ્યુશન સૂચવવામાં આવે છે. સગર્ભા સ્ત્રી માટે ખાંડ ઘટાડવાની અન્ય દવાઓ contraindication છે.
બાળજન્મ દરમિયાન, ગ્લાયસીમિયાની કાળજીપૂર્વક અને કલાકદીઠ નિરીક્ષણ કરવામાં આવે છે. તે તાણને લીધે કૂદી શકે છે અથવા ઝડપથી નીચે આવી શકે છે.
માનસિક બીમારી માટે
સારવાર સામાન્ય રીતે સ્કિઝોફ્રેનિઆવાળા દર્દીઓને સૂચવે છે. દર્દીઓની સોમેટિક સ્થિતિની પ્રારંભિક પરીક્ષા હાથ ધરવામાં આવે છે. મનોચિકિત્સામાં ઇન્સ્યુલિન ઉપચાર સાથે, પ્રથમ ઇન્જેક્શન ખાલી પેટ પર કરવામાં આવે છે, સપ્તાહના અંતે - વિરામ.
હાઈપોગ્લાયકેમિઆ વિકસે છે. દર્દીઓ નબળાઇ, ભૂખ, તરસ, ઇન્ટિગ્યુમેંટ લાલ થવાની ફરિયાદ કરી શકે છે, પરસેવો શક્ય છે. નાડી વેગ આપે છે. દર્દીઓ સુસ્તીથી જે થઈ રહ્યું છે તેના પર પ્રતિક્રિયા આપે છે, નિદ્રામાં ડૂબકી મારતા હોય છે.
આ રાજ્યમાં, તેઓ 3 કલાક standભા રહે છે. તેઓ એક ગ્લાસ ગરમ મીઠી ચા આપે છે, એક ઉચ્ચ કાર્બ નાસ્તો. ગ્લાયસીમિયાનું સ્તર પુન isસ્થાપિત થાય છે, દર્દીઓ તેમની મૂળ સ્થિતિમાં પાછા આવે છે.
ઉપચારના આગલા તબક્કે, દવાની માત્રામાં વધારો થાય છે, અશક્ત ચેતના એક મૂર્ખમાં વહે છે. સ્થિતિ 20 મિનિટ પછી સામાન્ય થાય છે, એક ડ્રોપર મૂકવામાં આવે છે. ગ્લુકોઝ સોલ્યુશન રેડવામાં આવે છે, પછી ઉચ્ચ કાર્બવાળા ખોરાકને ગાense રીતે આપવામાં આવે છે.
અંતિમ તબક્કે, ઉપચાર દર્દીને કોમા જેવી જ બોર્ડરલાઇન રાજ્યમાં રજૂ કરે છે. અડધા કલાક પછી, દર્દી તાકીદે "પાછા ફરવાનું" શરૂ કરે છે.
લગભગ બે ડઝન સત્રો ખર્ચ કરો. હોર્મોનની ડોઝ પછી ધીમે ધીમે ઘટાડો થાય છે જ્યાં સુધી તે સંપૂર્ણપણે રદ ન થાય.
માનસિક વિકાર માટે આવા ઇન્સ્યુલિન ઉપચાર સાથે, નીચેની મુશ્કેલીઓ આવી શકે છે:
- લાંબી કોમા. દર્દીને તેમની પાછલી સ્થિતિમાં પાછા કરી શકાતા નથી. પછી કેફીનનો સોલ્યુશન, ગ્લુકોઝ શિરામાં નાખવામાં આવે છે. જો કોઈ પરિણામ નથી, તો એડ્રેનાલિન સોલ્યુશનનો ઉપયોગ કરવામાં આવે છે. તમે સતત બીજી વાર ગ્લુકોઝનું ઇન્જેક્શન લગાવી શકતા નથી. હાઈપોગ્લાયકેમિકનો કોમા હાઈપરગ્લાયકેમિક બની શકે છે.
- કોમા પુનરાવર્તિત. પ્રથમ કોમા બંધ કર્યા પછી થોડોક સમય શક્ય છે. સ્થિતિ સામાન્ય કોમાની જેમ અટકી જાય છે.
અયોગ્ય સારવારના પરિણામો
ઇન્સ્યુલિન ઉપચારની શક્ય ગૂંચવણો:
- ઈન્જેક્શન સાઇટ્સની એલર્જી. અયોગ્ય ઇંજેક્શન તકનીક પછી લાલ રંગના વિસ્તારો અને ખંજવાળ દેખાય છે, ખૂબ જ મંદબુદ્ધિવાળી સોયનો ઉપયોગ, બર્ફીલા ઇન્સ્યુલિન, અયોગ્ય સાઇટ પસંદગી.
- લિપોડિસ્ટ્રોફી, જેમાં ઇન્સ્યુલિનના ઇન્જેક્શન સાઇટ પર સબક્યુટેનીયસ ફેટ લેયર અદૃશ્ય થઈ જાય છે. એક નાનો ફોસા રચાય છે.
- લિપોહાઇપરટ્રોફી. ઇન્જેક્શન સાઇટ્સ પર ચરબી સીલ દેખાય છે.

બીજી જટિલતા એ છે કે ખાંડનું સ્તર ઘટે છે, પાયોપ્લેસીમિયા વિકસે છે. દર્દીઓમાં તીવ્ર ભૂખ લાગે છે, પરસેવો વધે છે, કંપનો દેખાય છે, હાર્ટ રેટ ઝડપી થાય છે. તે મોટી માત્રા અથવા ખોરાકની થોડી માત્રાની રજૂઆતને કારણે થાય છે. આંચકા, અતિશય શારીરિક પ્રવૃત્તિ સ્થિતિના વિકાસને અસર કરી શકે છે.
તે પ્રકાશ અને ભારે છે. તેઓ તેમના પોતાના પર હળવા હાઈપોગ્લાયકેમિઆથી છુટકારો મેળવે છે, કાર્બોહાઇડ્રેટ્સ લે છે. ઝડપથી અને ટ્રેસ વિના પસાર થાય છે. હાયપોગ્લાયકેમિક કોમા સાથે ગંભીર સ્વરૂપ પણ હોઈ શકે છે. દર્દીને તાત્કાલિક તબીબી સંભાળની જરૂર હોય છે.
અયોગ્ય ગણતરીની માત્રા સૂચવવાથી દર્દીની સ્થિતિ વધુ ખરાબ થાય છે. રેનલ નિષ્ફળતા વિકસી શકે છે, અંગોને લોહીનો પુરવઠો નબળી પડી શકે છે. પછી પેશીઓમાં ગેંગરેનસ પ્રક્રિયાઓ શક્ય છે.
આધુનિક ઇન્સ્યુલિન થેરેપીનું મુખ્ય લક્ષ્ય એ છે કે કાર્બોહાઇડ્રેટ મેટાબોલિઝમનું સ્તર જાળવી રાખવું જે તંદુરસ્ત વ્યક્તિમાં જોવા મળે છે. સતત એલિવેટેડ ખાંડ ગંભીર ગૂંચવણો તરફ દોરી જાય છે: ડાયાબિટીઝ મેલીટસ, કેટોન્યુરિયા, કેટોએસિડોસિસ, અપંગતા, અંગોનું વિચ્છેદન, દર્દીઓના અકાળ મૃત્યુ.