તંદુરસ્ત વ્યક્તિમાં અને ડાયાબિટીઝના દર્દીમાં લોહીમાં શર્કરાની માત્રા નોંધપાત્ર રીતે અલગ છે. આ લેખમાં વિચારણા કરવામાં આવશે કે કયા સૂચકાંકોને ધોરણ માનવું જોઈએ, અને જે અનુમતિ મર્યાદાથી ઉપર છે, જેના આધારે ખાંડના સ્તરમાં પરિવર્તન આવે છે અને તે કેવી રીતે આખો દિવસ વધઘટ કરે છે.
તંદુરસ્ત વ્યક્તિમાં, લોહીના પ્રવાહમાં ગ્લુકોઝનું સ્તર 3.5 થી 6.1 એમએમઓએલ / લિટર સુધીની હોય છે. ખાધા પછી, તેની સામગ્રી થોડા સમય માટે વધી શકે છે (આશરે 8.0 એમએમઓએલ / લિટરની કિંમત). પરંતુ આ વધારો માટે સ્વાદુપિંડના સમયસર પ્રતિક્રિયાને લીધે, ઇન્સ્યુલિનનું વધારાનું સંશ્લેષણ થાય છે, જે સુગરના સ્તરમાં ઘટાડો તરફ દોરી જાય છે.
ડાયાબિટીસ મેલિટસવાળા વ્યક્તિના સ્વાદુપિંડ કાં તો પણ ઇન્સ્યુલિન ઉત્પન્ન કરી શકતા નથી (આ પ્રકાર 1 ડાયાબિટીસવાળા લોકો માટે લાક્ષણિક છે), અથવા આ હોર્મોન પર્યાપ્ત માત્રામાં સંશ્લેષણમાં નથી, જે પ્રકાર 2 ડાયાબિટીઝ સાથે હોઇ શકે છે. આ કારણોસર, આ રોગ સાથે લોહીમાં ખાંડની સાંદ્રતા સામાન્ય કરતા વધારે છે.
ઇન્સ્યુલિન અને તેનો અર્થ
ઇન્સ્યુલિન સ્વાદુપિંડમાં રચાયેલી હોર્મોનલ સંયોજન છે. તેનો મુખ્ય હેતુ માનવ શરીરના તમામ અવયવો અને પેશીઓના કોષોમાં ગ્લુકોઝના પ્રવાહને નિયંત્રિત કરવાનો છે.
ઇન્સ્યુલિન એમિનો એસિડમાંથી તેમની રચનામાં ભાગ લઈને પ્રોટીન ચયાપચયના નિયમન માટે પણ જવાબદાર છે. સંશ્લેષિત પ્રોટીન ઇન્સ્યુલિન દ્વારા કોષોમાં પરિવહન થાય છે.
જો આ હોર્મોનની રચના દરમિયાન ઉલ્લંઘન થાય છે અથવા શરીરના કોષો સાથે તેની ક્રિયાપ્રતિક્રિયામાં સમસ્યાઓ શરૂ થાય છે, તો હાયપરગ્લાયકેમિઆ થાય છે.
હાઈપરગ્લાયકેમિઆ એ બ્લડ સુગરમાં સતત વધારો છે, પરિણામે ડાયાબિટીસ મેલીટસ થાય છે.
તંદુરસ્ત લોકોમાં, સ્વાદુપિંડમાં ઇન્સ્યુલિન રચાય છે, જે કોષોમાં ફરતા ગ્લુકોઝનું પરિવહન કરે છે. ડાયાબિટીઝ મેલિટસમાં, ગ્લુકોઝ જાતે કોષમાં પ્રવેશ કરી શકતું નથી, અને તે લોહીમાં બિનજરૂરી તત્વ તરીકે ચાલુ રહે છે.
તે જ સમયે, ગ્લુકોઝ એ તમામ અવયવો માટે શક્તિનો મુખ્ય સ્રોત છે. એકવાર ખોરાક સાથે શરીરમાં, તે કોષોની અંદર શુદ્ધ intoર્જામાં ફેરવાય છે. આનો આભાર, શરીર સામાન્ય રીતે કાર્ય કરી શકે છે.
કોષોની અંદર, ગ્લુકોઝ ફક્ત ઇન્સ્યુલિનની મદદથી જ પ્રવેશી શકે છે, તેથી આ હોર્મોનનું મહત્વ વધુ પડતું કહી શકાય નહીં.
જો શરીરમાં ઇન્સ્યુલિનની ઉણપ હોય, તો ખોરાક સાથે આવતી બધી ખાંડ લોહીમાં રહે છે. આના પરિણામે, લોહી ઘટ્ટ થાય છે અને કોષોમાં ઓક્સિજન અને પોષક તત્વોને અસરકારક રીતે પરિવહન કરી શકતું નથી. આ પ્રક્રિયાઓમાં મંદી છે.
વેસ્ક્યુલર દિવાલો પોષક તત્ત્વો માટે અભેદ્ય બને છે, તેઓએ સ્થિતિસ્થાપકતામાં ઘટાડો કર્યો છે અને ઇજા થવાનું જોખમ વધાર્યું છે. લોહીમાં વધારે પડતું ગ્લુકોઝ ચેતા પટલ માટે પણ જોખમ રાખે છે.
ઉચ્ચ ખાંડના લક્ષણો
જ્યારે બ્લડ સુગરનું સ્તર ડાયાબિટીઝના સામાન્ય સ્તરોથી ઉપર આવે છે, ત્યારે ચોક્કસ લક્ષણો દેખાય છે જે આ રોગની લાક્ષણિકતા છે:
- તરસની સતત લાગણી;
- શુષ્ક મોં
- પેશાબનું ઉત્પાદન વધ્યું;
- સામાન્ય નબળાઇ;
- દ્રષ્ટિની ક્ષતિ.
પરંતુ આ બધા લક્ષણો વ્યક્તિલક્ષી છે, અને જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર સતત highંચા સ્તરે હોય ત્યારે વાસ્તવિક જોખમ રહે છે.
આ ધમકી ડાયાબિટીઝની ગૂંચવણો સાથે સંકળાયેલ છે. સૌ પ્રથમ, તે આખા શરીરમાં ચેતા તંતુઓ અને રક્ત વાહિનીઓને નુકસાન છે. વૈજ્entistsાનિકોએ સાબિત કર્યું છે કે લોહીમાં ગ્લુકોઝની વધેલી સાંદ્રતા ડાયાબિટીઝની મોટાભાગની ગૂંચવણોના વિકાસ તરફ દોરી જાય છે, જે પછીથી અપંગતાનું કારણ બને છે અને અકાળ મૃત્યુનું કારણ બની શકે છે.
ગંભીર ગૂંચવણોના સંદર્ભમાં સૌથી મોટો ભય એ છે કે ખાધા પછી સુગરનું સ્તર .ંચું છે.
જો, ખાધા પછી, લોહીમાં ગ્લુકોઝનું સ્તર સમયાંતરે વધતું જાય છે, તો આ રોગની શરૂઆતની પ્રથમ સ્પષ્ટ નિશાની માનવામાં આવે છે. આ સ્થિતિને પૂર્વસૂચકતા કહેવામાં આવે છે. નીચેના લક્ષણો પર ધ્યાન આપવાની ખાતરી કરો:
- લાંબા બિન-હીલિંગ જખમો;
- સતત બનતા જામ;
- સપોર્શન દેખાવ;
- રક્તસ્ત્રાવ પે gા;
- નબળાઇ
- દ્રષ્ટિની ક્ષતિ;
- પ્રભાવ ઘટાડો.
ડોકટરો ડાયાબિટીઝનું નિદાન કરે તે પહેલાં આ સ્થિતિ ઘણા વર્ષો ટકી શકે છે. આંકડા અનુસાર, ટાઇપ 2 ડાયાબિટીઝવાળા લગભગ 50% લોકોને તેમના રોગ વિશે પણ ખબર હોતી નથી.
આ હકીકત દ્વારા પુષ્ટિ મળી છે કે લગભગ ત્રીજા દર્દીઓ, જ્યારે નિદાન કરવામાં આવે છે ત્યારે, ખાધા પછી ગ્લુકોઝની સાંદ્રતામાં સમયાંતરે વધારો થવાના કારણે આ સમયગાળા દરમિયાન diseaseભી થયેલી રોગની મુશ્કેલીઓ છે. તેથી, તમારે તમારી આરોગ્યની સ્થિતિ માટે સતત નિરીક્ષણ કરવું અને સમયાંતરે તમારા ખાંડનું સ્તર તપાસવું જરૂરી છે.
ડાયાબિટીઝના નિવારણમાં શામેલ થવું પણ ખૂબ મહત્વનું છે, એટલે કે, સામાન્ય જીવનશૈલી દોરી જવું, સારી રીતે ખાવું, સતત તમારા સ્વાસ્થ્યનું નિરીક્ષણ કરવું.
ડાયાબિટીસના વિકાસને રોકવા માટે, નીચેના નિયમોનું પાલન કરવું આવશ્યક છે:
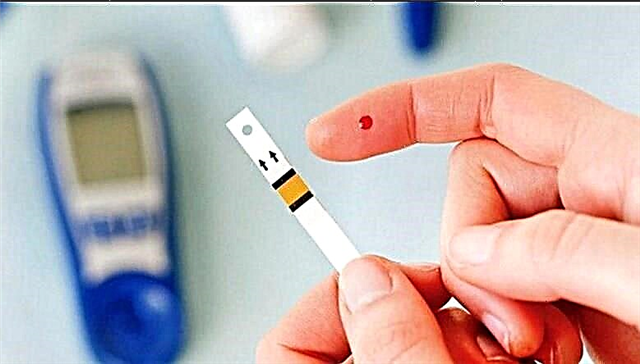
- તમારા બ્લડ ગ્લુકોઝની નિયમિત તપાસ કરો.
- દારૂ અને ધૂમ્રપાન કરવાનું બંધ કરો.
- અપૂર્ણાંક રીતે ખાય છે, દિવસમાં ઓછામાં ઓછા પાંચ વખત ખાય છે.
- આહારમાં પશુ ચરબીને પ્લાન્ટ ચરબીથી બદલવાની જરૂર છે.
- ખાદ્ય પદાર્થો, મર્યાદા મીઠાઈઓ સાથે પીવામાં કાર્બોહાઈડ્રેટનું પ્રમાણ ઘટાડવું.
- તણાવપૂર્ણ પરિસ્થિતિઓથી બચવાનો પ્રયત્ન કરો.
- સક્રિય જીવન જીવો.
ડાયાબિટીસ માટેની ઉપચારમાં નીચેની પ્રવૃત્તિઓ શામેલ છે:
- સખત આહારનું પાલન, મીઠાઈઓ અને કાર્બોહાઇડ્રેટ્સનો અસ્વીકાર.
- શારીરિક કસરત કરી રહ્યા છીએ.
- ગોળીઓ અથવા ઇન્સ્યુલિનના ઇન્જેક્શન તરીકે ખાંડ ઓછી કરવા માટે દવાઓ લેવી.
- દિવસ દરમ્યાન નિયમિતપણે માપન કરીને ગ્લુકોઝનું સ્વ-નિરીક્ષણ.
- ડાયાબિટીઝથી તમારા શરીરનું સંચાલન કેવી રીતે કરવું તે શીખવું.
લોહીમાં ગ્લુકોઝનું સ્તર તમામ શક્ય રીતે સામાન્ય મૂલ્ય પર જાળવવું જોઈએ, કારણ કે હાયપરગ્લાયકેમિઆ એ ક્રોનિક રોગોનું મુખ્ય કારણ છે. તંદુરસ્ત લોકોની સંખ્યા જેટલું શક્ય તેટલું નજીક મૂલ્યમાં ખાંડની સાંદ્રતા ઘટાડવી એ ડાયાબિટીઝની ઉપચારનું મુખ્ય લક્ષ્ય છે.
હાઈપોગ્લાયકેમિઆ સહન કરી શકાતું નથી. આ એક એવી સ્થિતિ છે જ્યાં બ્લડ સુગરનું સ્તર એટલું ઓછું થાય છે કે તે સામાન્ય સ્તરથી નીચે થઈ જાય છે. તે યાદ રાખવું જોઈએ કે ધોરણને અનુરૂપ ન્યૂનતમ રક્ત ગ્લુકોઝ મૂલ્ય 3.5 એમએમઓએલ / લિટર છે.
વિવિધ ગૂંચવણોને રોકવા માટે, ડાયાબિટીઝ મેલીટસની ભરપાઈ કરવી આવશ્યક છે, એટલે કે, એકદમ ચુસ્ત સીમાઓમાં સતત ગ્લુકોઝનું સ્તર જાળવવા માટે:
- ઉપવાસ રક્ત ખાંડ 3.5 થી 6.1 એમએમઓએલ / લિટર સુધીની હોય છે.
- જમ્યાના બે કલાક પછી, લોહીના પ્રવાહમાં ગ્લુકોઝનું પ્રમાણ 8 એમએમઓએલ / લિટર કરતા વધારે ન હોવું જોઈએ.
- સૂવાના સમયે, સામાન્ય ખાંડની મર્યાદા 6.2 અને 7.5 એમએમઓએલ / લિટરની વચ્ચે હોય છે.
- પેશાબમાં, ગ્લુકોઝ એકદમ સમાવવો જોઈએ નહીં, આત્યંતિક કેસોમાં, 0.5% ની કિંમત માન્ય છે.
ઉપરોક્ત સૂચકાંકો સૌથી વધુ શ્રેષ્ઠ છે, આ મૂલ્યો સાથે જટિલતાઓને વિકસાવવાની સંભાવના ખૂબ ઓછી છે. તે જાણવું પણ મહત્વપૂર્ણ છે કે તમારે લોહી અને પેશાબમાં ગ્લુકોઝનું સામાન્ય મૂલ્ય જ નહીં, પણ નીચેના સૂચકાંકોની પણ દેખરેખ રાખવી જરૂરી છે:
- Bodyંચાઈ, ઉંમર અને લિંગના આધારે શારીરિક વજન શ્રેષ્ઠ હોવું જોઈએ.
- બ્લડ પ્રેશર 130/80 એમએમએચજીથી વધુ ન હોવું જોઈએ.
- સામાન્ય કોલેસ્ટરોલ 4.5 એમએમઓએલ / લિટરથી વધુ ન હોવું જોઈએ.
વ્યવહારમાં આ સૂચકાંકો મેળવવાનું ઘણીવાર મુશ્કેલ હોય છે, પરંતુ ભૂલશો નહીં કે ડાયાબિટીઝની સારવારમાં મુખ્ય લક્ષ્ય એ જટિલતાઓના વિકાસને રોકવા, સ્થિર સુખાકારી અને સક્રિય આયુષ્યની ઇચ્છાને સુનિશ્ચિત કરવાનું છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ વચ્ચેના તફાવત
ડાયાબિટીઝ મેલીટસમાં અંત endસ્ત્રાવી રોગોના આખા જૂથનો સમાવેશ થાય છે જે હોર્મોન ઇન્સ્યુલિનની સંબંધિત અથવા સંપૂર્ણ ઉણપને કારણે વિકસે છે, અને શરીરના પેશીઓ સાથેના તેના સંબંધનું ઉલ્લંઘન. અને આ જરૂરી રીતે હાયપરગ્લાયકેમિઆ તરફ દોરી જાય છે - લોહીમાં ગ્લુકોઝની સાંદ્રતામાં સતત વધારો.
આ રોગ લાંબી કોર્સ અને તમામ પ્રકારની ચયાપચય પ્રક્રિયાઓ - ફેટી, કાર્બોહાઇડ્રેટ, ખનિજ, પ્રોટીન અને પાણી-મીઠાનું ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. મનુષ્ય ઉપરાંત બિલાડી જેવા કેટલાક પ્રાણીઓમાં પણ આ રોગ જોવા મળે છે.
હાલમાં, એવા પુરાવા છે કે ડાયાબિટીઝમાં આનુવંશિક વલણ છે. 1896 માં પહેલી વાર આવી કાલ્પનિક કલ્પના કરવામાં આવી હતી અને પછી તે ફક્ત આંકડાકીય નિરીક્ષણો દ્વારા પુષ્ટિ મળી હતી. પ્રકાર 1 ડાયાબિટીસ મેલીટસ સાથે હિસ્ટોકોમ્પેટીબિલિટી લ્યુકોસાઇટ એન્ટિજેન્સના બી-લોકસ અને બીજા પ્રકારનાં રોગમાં તેની ગેરહાજરીનો સંબંધ 1974 માં સ્થાપિત થયો હતો.
ત્યારબાદ, કેટલાક આનુવંશિક ભિન્નતા ઓળખી કા .વામાં આવી, જે ડાયાબિટીસવાળા લોકોના જીનોમમાં બાકીની વસ્તીની તુલનામાં વધુ જોવા મળે છે.
ઉદાહરણ તરીકે, જો જીનોમમાં બી 8 અને બી 15 બંને હોય, તો રોગનું જોખમ 10 ગણો વધે છે. માંદગીની સંભાવના Dw3 / DRW4 માર્કર્સની હાજરીમાં 9.4 ગણા વધારે છે. ડાયાબિટીસના આશરે 1.5% કેસો એ મિટોકondન્ડ્રિયલ એમટી-ટીએલ 1 જનીનના એ 3243 જી પરિવર્તનને કારણે છે.
તે નોંધવું જોઇએ કે પ્રકાર 1 ડાયાબિટીસ આનુવંશિક વિજાતીયતા દ્વારા વર્ગીકૃત થયેલ છે, એટલે કે, જનીનોના જુદા જુદા જૂથો રોગ પેદા કરી શકે છે.
પ્રકાર 1 ડાયાબિટીસ એ પ્રયોગશાળા પદ્ધતિ દ્વારા નક્કી કરવામાં આવે છે, જેમાં ડાયગ્નોસ્ટિક સાઇન એ લોહીમાં સ્વાદુપિંડના બીટા કોશિકાઓ માટે એન્ટિબોડીઝની હાજરી છે.
આજની તારીખમાં, વારસાની પ્રકૃતિ સંપૂર્ણ રીતે નિર્ધારિત નથી, રોગની આનુવંશિક વિજાતીયતાને કારણે આ પ્રક્રિયાની આગાહી કરવી ખૂબ મુશ્કેલ છે. વારસાના પૂરતા પ્રમાણમાં મોડેલિંગ માટે વધારાના આનુવંશિક અને આંકડાકીય અભ્યાસની જરૂર છે.
ડાયાબિટીઝના પેથોજેનેસિસના બે મુખ્ય મુદ્દા છે:
- સ્વાદુપિંડના કોષો દ્વારા ઇન્સ્યુલિનનું અપૂરતું સંશ્લેષણ.
- ઇન્સ્યુલિન પ્રતિકાર, એટલે કે, રચનામાં ફેરફાર અથવા ચોક્કસ ઇન્સ્યુલિન રીસેપ્ટર્સની સંખ્યામાં ઘટાડો, તેમજ હોર્મોનની રચનામાં વિક્ષેપ અથવા સેલ ઓર્ગેનેલ્સમાં રીસેપ્ટર્સથી અંતtraસ્ત્રાવીય આવેગ પુરવઠાની પદ્ધતિમાં ફેરફારને કારણે શરીરના કોષો સાથેના હોર્મોનની ક્રિયાપ્રતિક્રિયાનું ઉલ્લંઘન.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ વચ્ચેના ક્લિનિકલ તફાવતો
રોગમાં બે પ્રકારના રોગના વિશિષ્ટ વિકાસનું વર્ણન દવામાં કરવામાં આવે છે, પરંતુ ક્લિનિકલ પ્રેક્ટિસમાં આ દૃશ્યો હંમેશાં સંપૂર્ણ રીતે ભાનમાં ન આવે. ઉદાહરણ તરીકે, નિદાન પછી કેટલાક સમયગાળા માટે પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસ સાથે, ઇન્સ્યુલિનની જરૂરિયાત (ડાયાબિટીસના કહેવાતા "હનીમૂન") અદૃશ્ય થઈ શકે છે.
બીજા પ્રકારનાં રોગ સાથે, ત્યાં કોઈ લાંબી મુશ્કેલીઓ હોઈ શકતી નથી. Imટોઇમ્યુન પ્રકાર 1 ડાયાબિટીસ 40 વર્ષ પછી પણ વિકસી શકે છે, અને આ રોગ સાથેના 10-15% કેસોમાં યુવાન લોકોમાં, સ્વાદુપિંડના બીટા કોશિકાઓ માટે એન્ટિબોડીઝ (આઇડિયોપેથિક ડાયાબિટીસ) શોધી શકાતા નથી.
જો હાઈપરગ્લાયકેમિઆની નિશ્ચિત ડિગ્રી તરીકે આવા ડાયગ્નોસ્ટિક લક્ષણ એ રોગની લાક્ષણિકતા હોય, તો ડાયાબિટીસના પ્રકારનું આ પ્રકારનું લક્ષણ નથી, પરંતુ ત્યાં કેટલાક વધુ કે ઓછા વિશિષ્ટ સંકેતો (લક્ષણો) છે. એટલે કે, ડાયાબિટીસનું નિદાન સંભવિત છે અને તે ડાયગ્નોસ્ટિક પૂર્વધારણા છે.
વ્યવહારમાં, રોગના વિકાસની શરૂઆતમાં ડાયાબિટીસના પ્રકારનું નિદાન કોઈ નિદાનના સંકેતોને ધ્યાનમાં લીધા વિના, ડાયાબિટીસના દર્દીના લક્ષણો (દર્દીની ઉંમર, શરીરનું વજન, કીટોસિસની વલણ, ઇન્સ્યુલિન પરની અવલંબન) ના કેટલાક સંયોજનોના આધારે એન્ડોક્રિનોલોજિસ્ટ દ્વારા નક્કી કરવામાં આવે છે. જો રોગનો વિકાસ ઇચ્છિત દૃશ્યને અનુરૂપ ન હોય તો, રોગના પ્રકારને ડ theક્ટર દ્વારા વધુ વ્યાખ્યાયિત કરી શકાય છે.