ડાયાબિટીઝ મેલીટસ એ આધુનિક વિશ્વમાં એકદમ સામાન્ય રોગ છે. આ રોગ માત્ર વ્યક્તિના જીવનમાં નાટકીય .બે ફેરફાર કરે છે, પરંતુ તેમાં કેટલીક મુશ્કેલીઓ પણ છે.
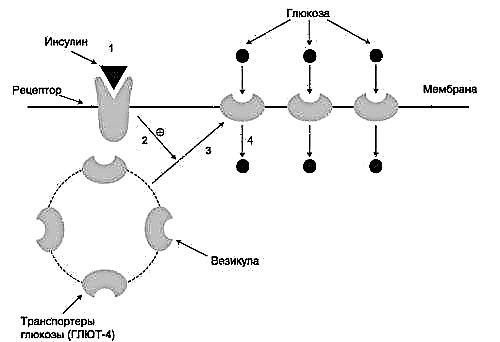
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીમાં ખામી અને ઇન્સ્યુલિનની માત્રામાં પરિણમેલા પરિણામ છે. જો ગ્લુકોઝના ભંગાણ માટે ઇન્સ્યુલિનનું પ્રમાણ પૂરતું નથી, તો આ પ્રકારના રોગને પ્રકાર 1 ડાયાબિટીસ તરીકે ઓળખવામાં આવે છે. ઇન્સ્યુલિનનો વધુ પ્રમાણ જે અમુક રીસેપ્ટર્સનો સંપર્ક કરી શકતો નથી તે પ્રકાર 2 ડાયાબિટીઝની હાજરી સૂચવે છે.
પ્રકાર 1 ડાયાબિટીસ એ યુવાન લોકો અને બાળકોમાં સૌથી સામાન્ય છે. ડાયાબિટીસનો બીજો પ્રકાર વૃદ્ધ લોકોમાં વધુ વખત જોવા મળે છે. સમયસર નિદાન સાથે, રોગના વિકાસને દવા અને આહાર દ્વારા ટાળી શકાય છે.
જો નિદાન ખોટી રીતે કરવામાં આવે છે અથવા સારવાર અંતમાં શરૂ કરવામાં આવે છે, તો આ મુશ્કેલીઓનું કારણ બની શકે છે. તદુપરાંત, તેઓ રોગના પ્રારંભિક તબક્કે અને રોગની શોધ પછી ઘણા દાયકાઓ પછી બંને થઈ શકે છે. આનાં કારણો વ્યક્તિગત છે.
ડાયાબિટીઝ સાથે સંકળાયેલ ગૂંચવણો પ્રારંભિક અને અંતમાં પેથોલોજીઓમાં વહેંચી શકાય છે.
પ્રારંભિક ગૂંચવણો
આ પ્રકારની ગૂંચવણ, જેને "તીવ્ર" પણ કહેવામાં આવે છે, તે માનવ જીવન માટે તાત્કાલિક ખતરો છે. તેઓ ઝડપી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે, ઘણા કલાકોથી એક અઠવાડિયા સુધીનો સમયગાળો લે છે.
મોટાભાગના કેસોમાં તબીબી સંભાળની અવગણના અથવા અકાળે જોગવાઈ મૃત્યુ તરફ દોરી જાય છે.
તીવ્ર ગૂંચવણોમાં, રોગ દ્વારા થતાં કોમાને અલગ પાડવામાં આવે છે. કોમા દ્વારા દર્દીની સ્થિતિ થાય છે, જેમાં માનવ જીવનની બધી પ્રક્રિયાઓ ધીમું થાય છે.
આ સ્થિતિમાં, પ્રક્રિયાઓની પ્રવૃત્તિ ઓછી થાય છે, પ્રતિબિંબ સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે, હૃદયનું કાર્ય, તેની લય વિક્ષેપિત થાય છે, અને સ્વતંત્ર શ્વાસ લેવામાં મુશ્કેલી શક્ય છે.
આવી સ્થિતિની ઘટનાનો અંદાજ લગાવવું લગભગ અશક્ય છે. તે ઝડપથી પૂરતો વિકાસ કરે છે અને તેથી નિષ્ણાતો સલાહ આપે છે કે કોઈ વ્યક્તિ સતત દર્દીની બાજુમાં રહે. આ કોઈ સબંધી હોઈ શકે છે જે પ્રાથમિક સારવાર અથવા તબીબી કર્મચારીઓને પ્રદાન કરી શકે છે.
દર્દીની સારવાર ફક્ત હોસ્પિટલમાં ડોકટરોની દેખરેખ હેઠળ કરવામાં આવે છે. શરૂઆતમાં, દર્દી સઘન સંભાળ એકમમાં પ્રવેશ કરે છે. થોડી સુધારણા પછી, તેમને વિશેષ એકમમાં બદલી કરવામાં આવી.
કોમ ના પ્રકાર
તબીબી પ્રેક્ટિસમાં, કોમાને બે મોટા જૂથોમાં વહેંચવામાં આવે છે:
- હાયપરગ્લાયકેમિક કોમા;
- હાયપોગ્લાયકેમિક કોમા.
હાઈપોગ્લાયકેમિક કોમા રક્ત ખાંડમાં તીવ્ર ઘટાડોને કારણે થાય છે. હાયપરગ્લાયકેમિક કોમા શરીરના ખાંડમાં ટૂંકા ગાળામાં વધારો દ્વારા વર્ગીકૃત થયેલ છે. હાયપરગ્લાયકેમિક કોમાને કેટોએસિડોટિક, હાઇપરસ્મોલર, હાયપરલેક્ટાસિડેમિકમાં વહેંચવામાં આવે છે.
કેટોએસિડોસિસ
આ સ્થિતિ પ્રકાર 1 ડાયાબિટીસવાળા લોકો માટે લાક્ષણિક છે અને ઇન્સ્યુલિનના અભાવને કારણે મેટાબોલિક ડિસઓર્ડર છે. તે રક્ત ખાંડ અને કીટોન શરીરમાં વધારો, તેમજ બ્લડ એસિડિટીએ વધારો દ્વારા પ્રગટ થાય છે.
કેટોએસિડોસિસનો વિકાસ કેટલાક તબક્કામાં થાય છે. ગૂંચવણોના પ્રારંભિક તબક્કે, પેશાબની લેબોરેટરી પરીક્ષણો સામગ્રીમાં ખાંડને પ્રગટ કરે છે. વિચલનોની ગેરહાજરીમાં, પેશાબમાં ખાંડ ગેરહાજર છે.
ગૂંચવણોના વિકાસના બીજા તબક્કે, મેટાબોલિક વિક્ષેપ પ્રવૃત્તિ જોવા મળે છે. નશોના સંભવિત સંકેતો. માણસ હતાશાની સ્થિતિમાં છે, મૂંઝવણમાં છે. પ્રયોગશાળા પરીક્ષણોમાં, એસિટોન પેશાબમાં મળી આવે છે.
આગલા તબક્કા માટે, નીચેના લક્ષણો લાક્ષણિકતા છે:
- હતાશ રાજ્ય
- ચેતના ગુમાવવી
- મનુષ્યમાં મૂર્ખતાની સ્થિતિ.
કેટોએસિડોસિસના ત્રીજા તબક્કાને પૂર્વજ કહેવામાં આવે છે.
ચોથો તબક્કો માનવ જીવન માટે જોખમી છે. આ કોમા છે. આ રાજ્યમાં, લગભગ તમામ અવયવોના કાર્યમાં વિક્ષેપ છે, ચેતનાનો સંપૂર્ણ નુકસાન અને મેટાબોલિક પ્રક્રિયામાં સંપૂર્ણ વિક્ષેપ છે.
આ ગૂંચવણાનું કારણ એ છે કે આહાર અને દવાનું ઉલ્લંઘન. દવાઓના ડોઝનું સ્વ-ગોઠવણ અથવા તેમાંથી ઇનકાર. ડાયાબિટીક કેટોએસિડોસિસ તમે ખાંડ ઘટાડતી દવાઓ લેવાનું બંધ કર્યા પછી થોડા સમય માટે થઈ શકે છે.
કેટોએસિડોસિસ બળતરા અથવા ચેપી રોગોને પણ ઉત્તેજિત કરી શકે છે. ગર્ભાવસ્થા દરમિયાન, તીવ્ર ઇન્સ્યુલિનની ઉણપ થઈ શકે છે, જે કેટોસિડોટિક કોમાનું કારણ બનશે.
હાયપોગ્લાયકેમિક કોમા
આ ગૂંચવણ ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે, તેના પ્રકારને ધ્યાનમાં લીધા વગર. કેટોસાઇટોસિસથી વિપરીત, આ પ્રકારના કોમા "વધારાના" ઇન્સ્યુલિનને ઉશ્કેરે છે. જોકે તીવ્ર શારીરિક શ્રમ અથવા આલ્કોહોલ લીધા પછી હાયપોગ્લાયકેમિક કોમાના કિસ્સાઓ છે.
આ પ્રકારના કોમા દર્દીઓ માટે સંપૂર્ણ ચેતનાના નુકસાન, પુષ્કળ પરસેવો અને પ્રકાશના વિદ્યાર્થીઓની પ્રતિક્રિયાના નિમ્ન સ્તરની લાક્ષણિકતા છે. પ્રારંભિક તબક્કે, જરૂરી માત્રામાં કાર્બનનો ઉપયોગ કરીને કોમાના વિકાસને અટકાવી શકાય છે.
હાઈપોગ્લાયકેમિક કોમા અચાનક થાય છે. તે નીચેના લક્ષણો દ્વારા આગળ છે: ભૂખની તીવ્ર લાગણી, અસ્વસ્થતા અને અતિશય અસ્વસ્થતાની લાગણી, દબાણમાં વધારો અને વિદ્યાર્થીઓનો વધારો. ભાગ્યે જ અવલોકન એ માનવીય વર્તન, મૂડમાં તીવ્ર ફેરફાર, માથાનો દુખાવો અને દ્રષ્ટિની ક્ષતિ છે.
જો અડધા કલાકની અંદર વ્યક્તિને કોમામાંથી બહાર ન કા isવામાં આવે તો મૃત્યુનું જોખમ રહેલું છે. આ સમય દરમિયાન, સેરેબ્રલ એડીમા થાય છે, તેમાં મેટાબોલિક પ્રક્રિયાઓ ખલેલ પહોંચાડે છે. પરિણામ મગજનો આચ્છાદન અથવા તેના પદાર્થનું મૃત્યુ છે.
હાયપરસ્મોલર કોમા
આ પ્રકારની ગૂંચવણ તેના લક્ષણોમાંના અન્ય તમામ પ્રકારોથી અલગ છે. હાયપરસ્મોલર કોમા સાથે, ગ્લુકોઝ સાથે સોડિયમ સંયોજનોના લોહીમાં વધારો નોંધવામાં આવે છે. આવા સંયોજનો પ્રાપ્ત કરવાના પરિણામે, મગજ સહિત શરીરના કોષોનું પોષણ વિક્ષેપિત થાય છે. મોટેભાગે, આ સ્થિતિ વૃદ્ધ લોકોમાં થઈ શકે છે.
હાઈપરસ્મોલર કોમાના વિકાસનો પ્રારંભિક તબક્કો ડિહાઇડ્રેશન અને ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે. લાંબા સમય સુધી ડિહાઇડ્રેશન, ગૌણ લક્ષણો, જેમ કે અસ્થિર સ્ટૂલ, auseબકા અને ,લટી થવું, આંતરિક અવયવોની ક્ષતિગ્રસ્ત કામગીરી, લોહીમાં ઘટાડો જેવી ઘટનાઓ તરફ દોરી જાય છે.
આ ગૂંચવણનો વિકાસ થોડા અઠવાડિયામાં થાય છે. શરૂઆતમાં, લક્ષણો ડાયાબિટીસ જેવા દેખાય છે, આ છે:
- તીવ્ર તરસ
- વજન ઘટાડો
- વારંવાર પેશાબ
- પ્રારંભિક તબક્કે ટૂંકા ગાળાની આંચકો આવે છે અથવા અંગો મચડતા હોય છે,
- ચેતનાનું નુકસાન શક્ય છે.
ભવિષ્યમાં, રોગમાં પ્રગતિશીલ પાત્ર છે. ચેતનાનો અભાવ વધુ વખત બની શકે છે અને કોમામાં જાય છે. ઉપરાંત, કેટલાક દર્દીઓમાં આભાસ થતો હતો.
હાયપરસ્મોલર કોમાના ચિહ્નો એકદમ વૈવિધ્યસભર છે. તે નર્વસ સિસ્ટમ પર અસર કરી શકે છે અને તે જપ્તી, આંશિક અથવા આંદોલનની સંપૂર્ણ અભાવ, બોલવામાં મુશ્કેલીના સ્વરૂપમાં પ્રગટ થઈ શકે છે. આ સંકેતો સામાન્ય મગજના કાર્યના ઉલ્લંઘનની પણ લાક્ષણિકતા છે.
આ ગૂંચવણની સારવારમાં દવાઓ અને ડિટોક્સિફિકેશન સોલ્યુશન્સ લેવાનો સમાવેશ થાય છે. સારવાર વ્યાપક હોવી જોઈએ. સાથોસાથ હાયપર-ટ tarરેડ કોમાના અભિવ્યક્તિમાં ઘટાડો સાથે, તે કારણોને પ્રભાવિત કરવું જરૂરી છે જેણે તેને લીધા હતા.
ડાયાબિટીઝની અંતમાં ગૂંચવણો
રોગની અંતમાં ગૂંચવણોમાં ડાયાબિટીક નેફ્રોપથી, રેટિનોપેથી, ડાયાબિટીક નેફ્રોપથી, ડાયાબિટીક ફુટ સિંડ્રોમ શામેલ છે. આ ગૂંચવણો ડાયાબિટીઝના લાંબા ગાળા દરમિયાન થાય છે.
તે નિદાનની તારીખથી 20 વર્ષ પછી થઈ શકે છે.
ડાયાબિટીઝની આવી જટિલતાઓ અચાનક થતી નથી. તેઓ સમય સમય પર ધીમે ધીમે દેખાય છે. તેઓ પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં ખૂબ જ સામાન્ય હોય છે અને બાળકોમાં ભાગ્યે જ થાય છે.
ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીઝની આ ગૂંચવણ કિડનીના ઉલ્લંઘન અને રેનલ નિષ્ફળતાની ઘટના દ્વારા પ્રગટ થાય છે. આ રોગ ડાયાબિટીઝના નિદાનના 10 વર્ષ પછી વ્યક્તિમાં દેખાય છે. ડાયાબિટીસના પ્રથમ પ્રકારમાં, નેફ્રોપથી એ દર્દી માટે મૃત્યુનું મુખ્ય કારણ છે.
ડાયાબિટીક નેફ્રોપથી ત્રણ તબક્કાઓમાંથી પસાર થાય છે:
- પેશાબમાં ઓછી માત્રામાં પ્રોટીન નક્કી કરવું.
- પેશાબમાં પ્રોટીનની નોંધપાત્ર માત્રા નક્કી કરવી.
- ક્રોનિક રેનલ નિષ્ફળતા.
રોગની શરૂઆતના તબક્કે સારવાર પહેલાથી શરૂ થવી જોઈએ. આ તબક્કે તેનો હેતુ દર્દીના બ્લડ પ્રેશરને સામાન્યમાં લાવવાનો છે. આ માટે, દવાઓ કે જે બ્લડ પ્રેશરને સામાન્ય બનાવે છે અને કિડનીમાં લોહીનો પ્રવાહ સુધારે છે.
રોગના આગલા તબક્કે, ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ થાય છે, પ્રકાર 2 ડાયાબિટીઝ મેલીટસવાળા દર્દીઓ માટે અને મીઠું મુક્ત આહાર સૂચવવામાં આવે છે. બ્લડ પ્રેશરને સામાન્ય બનાવવા માટે દવાઓ પણ લેવામાં આવે છે.
બ્લડ પ્રેશરનું મૂલ્ય 130/80 મીમી કરતા વધુ હોવું જોઈએ નહીં. પારો આધારસ્તંભ. જો સૂચવેલ દવાઓ બિનઅસરકારક હોય, તો અન્યની પસંદગી કરવામાં આવે છે.
ક્રોનિક રેનલ નિષ્ફળતાને બે પ્રકારોમાં વહેંચવામાં આવે છે: રૂ conિચુસ્ત અને ટર્મિનલ. પ્રથમ પ્રકારમાં, તેની સારવાર દવાઓ સૂચવ્યા વિના થાય છે. ઉપચારનો આધાર એ આહારનું સખત પાલન અને મીઠું લેવાની મર્યાદા છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલિન સૂચવવામાં આવી શકે છે.
બીજા પ્રકારની ક્રોનિક રેનલ નિષ્ફળતાની સારવાર હોસ્પિટલમાં નિષ્ણાતોની દેખરેખ હેઠળ કરવામાં આવે છે. સારવારમાં હેમોડાયલિસિસ અથવા પેરીટોનિયલ ડાયાલિસિસ હોય છે. ગંભીર કિસ્સાઓમાં, અંગ પ્રત્યારોપણની ભલામણ કરવામાં આવે છે.
ડાયાબિટીક ફીટ સિન્ડ્રોમ
આ ગૂંચવણ હાથપગ, ત્વચા અને પેશીઓના નર્વ અંતના જખમ, તેમજ હાડકા અને સાંધા પરના પ્રભાવમાં વ્યક્ત કરવામાં આવે છે. ડાયાબિટીક પગના સિન્ડ્રોમના પરિણામો છે:
- તીવ્ર અને ક્રોનિક અલ્સર,
- પ્યુર્યુલન્ટ પ્રક્રિયાઓ
- અંગોનું વિચ્છેદન શક્ય છે.
રોગના ન્યુરોપેથીક સ્વરૂપ સાથે, મહત્વપૂર્ણ મુદ્દાઓ પૂર્વવત્ કરી શકાય છે:
- પગના અંગો તરફ દોરી જતા સૌથી લાંબી ચેતા પહેલા અસરગ્રસ્ત થાય છે.
- પરિણામે, આ પોષક તત્વો સાથે પેશીઓની સપ્લાયમાં અવરોધે છે, જે પગના અવક્ષય અને વિરૂપતા તરફ દોરી જાય છે.
- ઉપરાંત, પગ પરના ભારના અસમાન વિતરણના પરિણામે, તેના કેટલાક ભાગોમાં વધારો થાય છે.
- ગાense પેચો દેખાય છે અને પેશીઓ બળતરા થઈ જાય છે.
- બળતરાના સ્થળે, અલ્સર ત્યારબાદ રચાય છે.
- રોગનું ઇસ્કેમિક સ્વરૂપ રક્ત વાહિનીઓ અને ધમનીઓના એથરોસ્ક્લેરોટિક જખમના વિકાસ તરફ દોરી જાય છે.
- પગ વાદળી થઈ જાય છે, ભાગ્યે જ કિસ્સાઓમાં તે લાલ-ગુલાબી રંગ મેળવે છે.
- રક્ત પરિભ્રમણ વિક્ષેપિત થાય છે અને પગને સ્પર્શ કરવા માટે ઠંડા થઈ જાય છે.
આ ગૂંચવણના રોકથામ અને ઉપચારની મુખ્ય દિશા એ ડાયાબિટીઝની સમયસર અને અસરકારક સારવાર છે. ઉપરાંત, મધ્યમ શારીરિક પ્રવૃત્તિ, પરેજી પાળવી અને નિયમિત તબીબી પરીક્ષાઓ મુશ્કેલીઓ ઘટાડવામાં મદદ કરે છે.
ડાયાબિટીઝ સ્વચ્છતા
મહત્વપૂર્ણ! ડાયાબિટીઝના કિસ્સામાં, વ્યક્તિગત સ્વચ્છતા જાળવી રાખો, ઘરમાં ઓર્ડર કરો, તેમજ સ્વચ્છ કપડાં.
મધ્યમ શારીરિક પ્રવૃત્તિ અને સખ્તાઇ ડાયાબિટીઝથી થતી ગૂંચવણોની સંભાવનાને ઘટાડવામાં મદદ કરશે. આ શરીરની સહનશક્તિ અને પ્રતિકાર વધારે છે.
ઉપરાંત, દાંતની સંભાળ અને મૌખિક પોલાણ પર વિશેષ ધ્યાન આપવું આવશ્યક છે. ડાયાબિટીઝ સાથે, મલમની અસ્થિક્ષય અને બળતરા પ્રક્રિયાઓનું જોખમ ઘણી વખત વધે છે. દંત ચિકિત્સકની મુલાકાત દર 6 મહિનામાં એકવાર લેવી જ જોઇએ.
ઉપરાંત, પગની સ્થિતિનું નિરીક્ષણ કરવું ખૂબ મહત્વનું છે:
- ડાયાબિટીઝથી ત્વચા શુષ્ક થઈ જાય છે,
- તેના પર તિરાડો અને અલ્સર દેખાય છે.
- નિયોજિત તેલ સાથે નિયમિતપણે સ્નાન કરવું જરૂરી છે અને તેના પછી ત્વચામાં પૌષ્ટિક ક્રીમ ઘસવું.
- ડ treatક્ટરો પગની સારવાર માટે તીક્ષ્ણ વસ્તુઓ, બ્લેડ અને કાતરનો ઉપયોગ કરવાની સલાહ આપે છે, જે ત્વચાને ઇજા પહોંચાડે છે અને લોહીની ખોટ તરફ દોરી શકે છે.
ડાયાબિટીઝથી થતી ગૂંચવણો ટાળવા માટે, નિષ્ણાતો ભલામણ કરે છે કે તમે રોગ દરમિયાન દેખાતા બધા લક્ષણો પર કાળજીપૂર્વક ધ્યાન આપો અને તેમને અવગણશો નહીં. ઘણી વાર, ડ doctorક્ટરની સમયસર પહોંચ સમયસર સારવાર શરૂ કરવામાં મદદ કરે છે, અને કેટલીકવાર જીવન બચાવે છે.