ડાયાબિટીક ફીટ સિન્ડ્રોમ એ પગના પેશીઓમાં પેથોલોજીકલ ફેરફારોનું એક જટિલ છે. લોહીમાં ખાંડની વધારે માત્રાને લીધે અંગો પીડાય છે. ડાયાબિટીક પગની સારવાર ઓર્થોપેડિસ્ટ, એન્ડોક્રિનોલોજિસ્ટ અને અન્ય વિશેષજ્ doctors ડોકટરોની ક્રિયાઓના સંકલન પર આધારિત છે.
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જેમાં અનેક ગૂંચવણો હોય છે. ડાયાબિટીક ફુટ સિન્ડ્રોમ તેમાંથી એક છે. પેથોલોજી ઘણીવાર નેક્રોટિક પ્રક્રિયાઓ, ગેંગ્રેન અને અંગવિચ્છેદનના વિકાસ તરફ દોરી જાય છે.
લગભગ 85% કેસો એ ફોલ્લાઓ, teસ્ટિઓમેલિટીસ, કlegલેજ, પ્યુર્યુલન્ટ સંધિવા અને ટેન્ડોવાગિનાઇટિસ છે. આમાં ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી પણ શામેલ છે.
ડાયાબિટીક પગના કારણો
 ડાયાબિટીઝ મેલિટસમાં, હોર્મોન ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન થાય છે. હોર્મોનનું મુખ્ય કાર્ય એ છે કે શરીરના કોષોમાં ખાંડ લાવવી. તેથી, રક્ત ખાંડમાં વધારો થવાનું કારણ ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન છે. ગંભીર કિસ્સાઓમાં, સામાન્ય પરિભ્રમણ બગડે છે.
ડાયાબિટીઝ મેલિટસમાં, હોર્મોન ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન થાય છે. હોર્મોનનું મુખ્ય કાર્ય એ છે કે શરીરના કોષોમાં ખાંડ લાવવી. તેથી, રક્ત ખાંડમાં વધારો થવાનું કારણ ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન છે. ગંભીર કિસ્સાઓમાં, સામાન્ય પરિભ્રમણ બગડે છે.
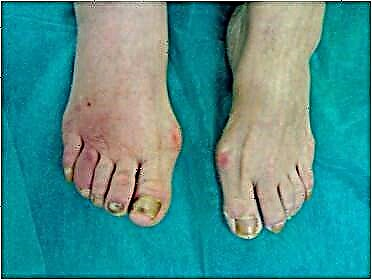
ડાયાબિટીઝવાળા વ્યક્તિમાં, પગના ક્ષેત્રના ઘા ખૂબ ધીમેથી મટાડવામાં આવે છે. ડાયાબિટીઝ મેલીટસમાં હીલ્સ સંવેદનશીલ બને છે. ચોક્કસ સમય પછી, આ ટ્રોફિક અલ્સરની રચના તરફ દોરી જાય છે, જે, જો અયોગ્ય અથવા અયોગ્ય રીતે સારવાર આપવામાં આવે તો ગેંગ્રેનમાં રૂપાંતરિત થાય છે.
નાના ઘા અને ઘર્ષણ પણ આવા રોગ તરફ દોરી શકે છે. અપૂરતા રક્ત પુરવઠાને લીધે, સંવેદનશીલતા ખોવાઈ જાય છે, તેથી વ્યક્તિને ઇજાઓ થવાથી દુખાવો થતો નથી. આ કિસ્સામાં જે અલ્સર દેખાયા તે ડાયાબિટીસ દ્વારા લાંબા સમય સુધી ધ્યાનમાં લેતા નથી.
પેથોલોજીનો ઇલાજ કરવો હંમેશાં શક્ય નથી, તેથી, પગ કાપવા જોઈએ. એ નોંધવું જોઇએ કે તે વિસ્તારોમાં અલ્સર દેખાય છે જેમાં ચાલતી વખતે ભાર હોય છે. પરિણામી ક્રેક બની જાય છે - બેક્ટેરિયાના પ્રવેશ અને વિકાસ માટે અનુકૂળ વાતાવરણ. આમ, ડાયાબિટીઝના દર્દીઓને પ્યુર્યુલન્ટ ઘા હોય છે જે ફક્ત સુપરફિસિયલ ત્વચાના સ્તરો જ નહીં, પણ કંડરા અને હાડકાંને પણ અસર કરી શકે છે.
ઘરે ડાયાબિટીસના પગની સારવાર, અને પરંપરાગત દવાઓની સહાયથી આવી સ્થિતિમાં થોડી અસર આવે છે. ડોકટરો પગ કાપવાનું નક્કી કરે છે.
ડાયાબિટીસના પગના વિકાસના મુખ્ય કારણોને માન્યતા આપી છે:
- નીચલા હાથપગની સંવેદનશીલતામાં ઘટાડો,
- ધમનીઓ અને રુધિરકેશિકાઓમાં ક્ષતિગ્રસ્ત રક્ત પ્રવાહ,
- પગની ખોડ,
- શુષ્ક ત્વચા સ્તરો.
ડાયાબિટીક પગના લક્ષણો
 હીલના પ્રારંભિક તબક્કે, ડાયાબિટીસ રોગવિજ્ .ાનવિષયક રીતે બદલાતા નથી. પરંતુ સમય જતાં, લોકો ચોક્કસ લક્ષણોની નોંધ લે છે.
હીલના પ્રારંભિક તબક્કે, ડાયાબિટીસ રોગવિજ્ .ાનવિષયક રીતે બદલાતા નથી. પરંતુ સમય જતાં, લોકો ચોક્કસ લક્ષણોની નોંધ લે છે.
ડાયાબિટીસના પગના ઇસ્કેમિક ચલ સાથે, પગમાં લોહીની સપ્લાયનું ઉલ્લંઘન છે.
લોકો હંમેશા નોંધે છે:
- પગની ત્વચાના રંગદ્રવ્યમાં ફેરફાર,
- સતત સોજો
- થાક,
- પીડા જ્યારે પીડા.
ન્યુરોપેથિક વેરિઅન્ટ સાથે, કેટલીક મુશ્કેલીઓ ઘણી વખત ઘણી વાર થાય છે. આ પ્રકારની પેથોલોજીમાં, પગના પેરિફેરલ વિસ્તારોમાં ચેતા અંતને અસર થાય છે. ડાયાબિટીસના દર્દીઓ સમજે છે કે પગ પર સંવેદનશીલતા ઓછી થાય છે, કેટલીકવાર પગમાં મજબૂત સ્પર્શ પણ અનુભવાતા નથી. ફ્લેટફૂટ પણ વિકસે છે, હાડકા પાતળા થઈ જાય છે, જે ફ્રેક્ચર્સમાં લાંબા સમય સુધી ઉપચારથી ભરપૂર હોય છે.
પ્રારંભિક તબક્કામાં, ત્યાં રાહમાં તિરાડો, તેમજ ઠંડા હાથપગ છે. દર્દીને સમયાંતરે એવું લાગે છે કે તેના પગ થીજી રહ્યા છે. પછી ટ્રોફિક અલ્સર રચાય છે, અને સારવાર વિના ગેંગ્રેન વિકસે છે.
ડાયાબિટીસ મેલીટસની શરૂઆતથી લઈને ડાયાબિટીસના પગ સુધીના દેખાવ સુધી, ઘણો સમય પસાર થઈ શકે છે. હીલ ક્રેક હીલિંગ તપાસ પછી તરત જ થવી જોઈએ. જો ડાયાબિટીસ આહાર અને સારવારના નિયમોનું પાલન ન કરે, તો રોગના પરિણામો તેના જીવનને જોખમમાં મૂકી શકે છે.
ડાયાબિટીક પગ એ એક સમસ્યા છે જે ઘણી ડાયાબિટીસના દર્દીઓને અસર કરે છે, તે બાહ્ય ઇજાઓ વગર પગના કાપવાના મુખ્ય કારણ તરીકે કાર્ય કરે છે. જ્યારે ડાયાબિટીઝ મેલિટસની રાહ પર તિરાડો દેખાય છે, ત્યારે સ્થિતિ અત્યંત જોખમી બની શકે છે.
માઇક્રોવેસ્ક્યુલર પરિભ્રમણ ડાયાબિટીઝમાં નબળું છે, જેનો અર્થ એ છે કે પેથોજેન્સનો વિરોધ કરવામાં વ્યક્તિની પ્રતિરક્ષાની અસમર્થતા.
અલ્સર રચાય છે, અને જો સારવાર ન કરવામાં આવે તો તે બળતરા પ્રણાલીગત પ્રતિક્રિયા સિન્ડ્રોમનું કારણ બને છે.
ડાયાબિટીક પગની સારવારના સિદ્ધાંતો
ડાયાબિટીસના પગની સારવાર માટે વિશેષ તબીબી કેન્દ્રો છે. કેબિનેટ્સ મોટા ક્લિનિક્સમાં કામ કરી શકે છે. ડાયાબિટીસના પગની સારવાર કેવી રીતે કરવી તે અંગે તમે ત્યાં સલાહ મેળવી શકો છો.
જ્યારે કોઈ વિશિષ્ટ officeફિસનો સંપર્ક કરવાની કોઈ સંભાવના હોતી નથી, ત્યારે તમારે એન્ડોક્રિનોલોજિસ્ટ અથવા સર્જનની મુલાકાત લેવાની જરૂર છે. ઉપસ્થિત ચિકિત્સકની બધી ભલામણોનું સંપૂર્ણ પાલન કરવું મહત્વપૂર્ણ છે. આમ, પરિસ્થિતિને વધુ તીવ્રતાને અટકાવી શકાય છે.
પગમાં ક્રેકીંગ અથવા અન્ય કોઈ ફેરફાર થવાનું શરૂ થતાં જ ડ doctorક્ટરની સલાહ લેવી જોઈએ. ડાયાબિટીક પગની સારવાર માટે, એન્ટિમાઇક્રોબાયલ પ્રવૃત્તિવાળી દવાઓનો ઉપયોગ કરવામાં આવે છે જેમાં ટેનિંગ ગુણધર્મો નથી. સૌ પ્રથમ, તે છે:
- ક્લોરહેક્સિડાઇન
- ડાયોક્સિડાઇન અને અન્ય.
જ્યારે પૂછવામાં આવ્યું કે આયોડિન અથવા આલ્કોહોલનો ઉપયોગ સારવાર માટે થઈ શકે છે, તો જવાબ હંમેશા નકારાત્મક રહેશે. આ ઉત્પાદનો હીલિંગ પ્રક્રિયાને ધીમું કરી શકે છે કારણ કે તેમાં ટેનિંગ એજન્ટો છે. પટ્ટી અથવા જાળીથી વિપરીત, ઘા પર વળગી ન હોય તેવા આધુનિક ડ્રેસિંગ્સનો ઉપયોગ બતાવવામાં આવ્યો છે.
જખમોની નિયમિત સારવાર થવી જોઈએ અને બિન-વ્યવહારુ પેશી દૂર કરવી જોઈએ. આ કાર્યવાહી 2-15 દિવસમાં 1 વખત આવર્તન સાથે ડ inક્ટર અથવા નર્સ દ્વારા કરવી જોઈએ. ચાલતી વખતે કસરત દરમિયાન તમારે અલ્સરને પણ સુરક્ષિત રાખવાની જરૂર છે. આ હેતુઓ માટે, વિવિધ ઉપકરણોનો ઉપયોગ કરવામાં આવે છે:
- અડધો જૂતા,
- અનલોડિંગ બૂટ અને અન્ય.
જો રક્ત પરિભ્રમણની ખલેલ ખામી અથવા અલ્સરનો ઉત્તેજક બની જાય છે, તો લોહીનો પ્રવાહ પુન notસ્થાપિત ન કરવામાં આવે તો સ્થાનિક ઉપચારની અસર ઓછી હશે. આ સ્થિતિમાં, તમે પગની ધમનીઓ પર શસ્ત્રક્રિયા કર્યા વિના કરી શકતા નથી:
- બલૂન એન્જીયોપ્લાસ્ટી,
- બાયપાસ સર્જરી.
ડાયાબિટીક ફુટ સિન્ડ્રોમના લગભગ 15-20% કેસોમાં એમ્પ્ટેશનનો ઉપયોગ થાય છે. પરંતુ, જો ઘણી વાર યોગ્ય સારવાર શરૂ કરવામાં આવે તો આ ઓપરેશનને રોકી શકાય છે. ટ્રોફિક અલ્સરને રોકવા માટે નિવારક ક્રિયાઓ કરવી મહત્વપૂર્ણ છે. જો નુકસાન થાય છે, તો ઉપચાર શક્ય તેટલી વહેલી તકે શરૂ થવો જોઈએ.
ડાયાબિટીસના પગની વિશિષ્ટ officeફિસના કાર્ય વિશે એન્ડોક્રિનોલોજિસ્ટ પાસેથી અગાઉથી શોધવી અને આ સંસ્થામાં સલાહ લેવી જરૂરી છે. વિચ્છેદનનું highંચું જોખમ આવી શકે છે:
- એવા કિસ્સામાં જ્યારે diabetesસ્ટિઓમેઇલિટિસ ડાયાબિટીસ મેલ્લીટસમાં વિકસે છે - અસ્થિ પેશીઓની સહાયતા,
- અંગ ઇસ્કેમિયાની પૃષ્ઠભૂમિ પર અલ્સર - પગમાં લોહીના પ્રવાહનું ઉલ્લંઘન.
Teસ્ટિઓમેલિટિસ સાથે, ડાયાબિટીસના પગની સારવાર અંગવિચ્છેદન વિના હાથ ધરવામાં આવે છે. તેણે લગભગ બે મહિના સુધી મોટા ડોઝમાં એન્ટિબાયોટિક્સ લેવી જોઈએ, તેમજ વિવિધ દવાઓના સંયોજનો. જટિલ ઇસ્કેમિયાના કિસ્સામાં, અસર અર્ધ-સર્જિકલ પ્રક્રિયાથી થશે - બલૂન એંજિયોપ્લાસ્ટી. વેસ્ક્યુલર બાયપાસ સર્જરી પણ સૂચવવામાં આવી શકે છે.
ડાયાબિટીક ફીટ એન્ટીબાયોટીક્સ સંક્રમિત પગના ઘા પરના બધા ડાયાબિટીઝના દર્દીઓ માટે સૂચવવામાં આવે છે. ડ doctorક્ટર નક્કી કરે છે:
- પ્રવેશનો સમયગાળો
- એન્ટિબાયોટિક પ્રકારની
- વહીવટની પદ્ધતિ અને માત્રા.
એક નિયમ તરીકે, ડાયાબિટીઝવાળા પગની એન્ટિબાયોટિક સારવારમાં ક્રિયાના વિશાળ સ્પેક્ટ્રમવાળી દવાઓનો ઉપયોગ શામેલ છે. સૂચન કરતા પહેલા, તમારે અસરગ્રસ્ત પેશીઓથી અલગ પડેલા સૂક્ષ્મજીવાણુઓનાં એન્ટિબાયોટિક્સ પ્રત્યે સંવેદનશીલતા નક્કી કરવાની જરૂર છે.
મોટેભાગે, ડાયાબિટીસના દર્દીઓ મલમનો ઉપયોગ કરવાનું પસંદ કરે છે. આ ખોટું છે, કારણ કે ક્રીમ જેવા મલમ બેક્ટેરિયાની સંખ્યા વધારવા માટે સકારાત્મક વાતાવરણ બનાવી શકે છે અને ઘામાંથી પ્રવાહીના પ્રવાહને અટકાવી શકે છે. ડાયાબિટીસના પગમાંથી મલમ એ ડાયાબિટીસના પગ માટે શ્રેષ્ઠ ઉપાય નથી.
શ્રેષ્ઠ અસર નવીનતમ પે generationીના ડ્રેસિંગ્સ દ્વારા પ્રદાન કરવામાં આવે છે, આ ઉચ્ચ શોષણ અને એન્ટિમાઇક્રોબાયલ પ્રવૃત્તિવાળા વાઇપ્સ છે. કોલાજેન જળચરોનો ઉપયોગ ઘાને ભરવા માટે પણ થાય છે.
રોગવિજ્ .ાનની વ્યક્તિગત લાક્ષણિકતાઓનો અભ્યાસ કર્યા પછી એક ઉપાય, તેમજ ઉપચારની સામાન્ય પદ્ધતિઓ, હંમેશા ઉપસ્થિત ચિકિત્સક દ્વારા પસંદ કરવામાં આવે છે.
સ્થાનિક ઉપચાર
જો ડાયાબિટીસના પગમાં કોઈ દુ painખ ન થાય, તો તમારે તાત્કાલિક ડ doctorક્ટરનો સંપર્ક કરવો જોઇએ. ઉપચારની સફળતા પોડોલોજિસ્ટની ભલામણોના જવાબદાર અમલીકરણ પર આધારિત છે.
દર્દીને ભલામણ કરવામાં આવે છે:
- હંમેશા ઘાને સાફ રાખો
- પાણીને અસરગ્રસ્ત વિસ્તારમાં પ્રવેશતા અટકાવો,
- દરરોજ ડ્રેસિંગ્સ બદલો
- તમારા ડોક્ટર દ્વારા સૂચવેલ પેઇનકિલર્સ અને અન્ય દવાઓનો ઉપયોગ કરો,
- પગરખાં વગર ચાલવું નહીં
- ડાયાબિટીસના દર્દીઓ માટે મોજાંનો ઉપયોગ;
- ઓછી શારીરિક પ્રવૃત્તિ.
સ્થાનિક અલ્સર ઉપચારમાં શામેલ છે:
- ઘા સફાઇ
- એન્ટિસેપ્ટિક્સ સાથે ધોવા
- પાટો એપ્લિકેશન.
 ખોપરી ઉપરની ચામડી સાથે ઘાને સાફ કરવું શ્રેષ્ઠ છે. પ્યુસના અલગતા અને ઘાના બેક્ટેરિયાના ચેપ માટે એક સર્જિકલ સફાઇ પદ્ધતિ સૂચવવામાં આવે છે. યાંત્રિક સફાઇના વધુ સારા ઉપયોગ માટે, ઘામાં સ્વસ્થ પેશી હોવી જોઈએ.
ખોપરી ઉપરની ચામડી સાથે ઘાને સાફ કરવું શ્રેષ્ઠ છે. પ્યુસના અલગતા અને ઘાના બેક્ટેરિયાના ચેપ માટે એક સર્જિકલ સફાઇ પદ્ધતિ સૂચવવામાં આવે છે. યાંત્રિક સફાઇના વધુ સારા ઉપયોગ માટે, ઘામાં સ્વસ્થ પેશી હોવી જોઈએ.
તમે અલ્સરને ખારાથી સાફ કરી શકો છો. સાધન સફળતાપૂર્વક 0.9% મીઠાના સોલ્યુશનથી પણ બદલાઈ ગયું છે. પ્યુસ અને એનારોબિક બેક્ટેરિયાને દૂર કરવા માટે ડોકટરો 3% હાઇડ્રોજન પેરોક્સાઇડથી ધોવાની સલાહ આપે છે. મિરામિસ્ટિન હાઇડ્રોજન પેરોક્સાઇડ અને આયોડિનથી વિપરીત, પુનર્જીવનમાં મંદીનું કારણ નથી. સૂચિબદ્ધ ભંડોળનો વૈકલ્પિક ઉપયોગ કરવો આવશ્યક છે.
જો રોગ ગંભીર છે, તો સર્જિકલ સારવારની જરૂર છે. આ કિસ્સામાં, ઘા હંમેશાં પાટોથી coveredંકાયેલો હોય છે જે બદલાતી વખતે ઇજા પહોંચાડતો નથી, અને જે હવાને પસાર થવા દે છે.
આજની તારીખમાં, ડ્રેસિંગ માટેની શ્રેષ્ઠ સામગ્રી અર્ધ-પ્રવેશ કરી શકાય તેવી ફિલ્મો છે જે અનઇફેક્ટેડ ડાયાબિટીક અલ્સર માટે સૂચવવામાં આવે છે. તેઓ લાંબા સમય સુધી ઉપયોગ કરી શકાતા નથી. ફીડિંગ સ્પંજનો ઉપચારના તબક્કા દરમિયાન પણ ઉપયોગ કરી શકાય છે જો એક્ઝ્યુડેટનો એક નાનો જથ્થો બહાર આવે છે.
ઘણીવાર સૂચવેલ હાઇડ્રોજેલ્સ, જે શુષ્ક નેક્રોટિક અલ્સર પર સારી અસર કરે છે અને ઘાને શુદ્ધ કરવાની અસર દર્શાવે છે. સાધન સ્કાર્સની રચના વિના ઉપચારને ઉત્તેજિત કરે છે.
તાજેતરમાં, હાઇડ્રોકોલોઇડ કોટિંગ્સ લોકપ્રિયતા મેળવી રહી છે. આવા ભંડોળને વારંવાર રિપ્લેસમેન્ટની જરૂર હોતી નથી અને અનુકૂળ ભાવ-ગુણવત્તાના ગુણોત્તર દ્વારા અલગ પડે છે. એલજિનેટ્સ વિવિધ અલ્સરને સફળતાપૂર્વક મટાડવું મોટી માત્રામાં એક્સ્યુડેટ સાથે. કોટિંગ પછી, ઘાને ખારાથી ધોવાનું વધુ સારું છે.
લોક ઉપચાર સાથેની સ્થાનિક સારવારમાં તેલ સાથે ડ્રેસિંગ્સનો ઉપયોગ શામેલ છે:
- સમુદ્ર બકથ્રોન
- ગુલાબ હિપ્સ,
- બાજરી.
પાટો લાગુ કરતાં પહેલાં, તમારે ઘાને મલમથી સાફ કરવાની જરૂર છે:
- ઇરુક્સોલ
- ડાયોક્સિએન-પી.
તેમાં પ્રોટીઝ અને કોલેજેનેઝ ઉત્સેચકો હોય છે. જ્યારે ઘા ઝેરી અસરને લીધે ચેપ લગાવે છે, ત્યારે દવાઓ સાવધાની સાથે સૂચવવી જોઈએ, કારણ કે તે તંદુરસ્ત પેશીઓને પણ અસર કરે છે.
પ્યુર્યુલન્ટ અલ્સર સાથે, જે તીવ્ર એડીમા સાથે હોય છે, આયોડિન અને પોલિઇથિલિન oxકસાઈડવાળી દવાઓ સૂચવે છે. આ ઉપરાંત, ડ doctorક્ટર એન્ટિસેપ્ટિક્સ લખી શકે છે જેમ કે:
- લવાસેપ્ટ
- આયોડોપીરોન
- બ્રાઉનોલ
- ડાયોક્સિડાઇન.
પગ માટે આવા ભંડોળના ઉપયોગ માટે, ઉપચાર દરમિયાન ઘાની સપાટીને સૂકવવાના જોખમને લીધે, ઘાની દૈનિક તપાસની જરૂર પડે છે. બેપ્ટેન એ એક આધુનિક ઉપાય છે જેનો ઉપયોગ ગૂંચવણોના વિકાસને રોકવા માટે થાય છે.
ડાયાબિટીક પગની લોક ઉપચારનો ઉપયોગ પણ કરી શકાય છે. બ્લુબેરી પાંદડાનો અસરકારક ઉપયોગ. છ પાંદડા ગરમ પાણીના ગ્લાસ સાથે રેડવાની જરૂર છે અને 2 કલાક રેડવામાં આવે છે. સવારે અને સાંજે 100 મિલી લો.
પગને મધથી પુષ્કળ ગંધ આપી શકાય છે અને ટોચ પર તાજી બોરડોક લાગુ પડે છે. ઉપયોગ કરતા પહેલા, છોડ ઉકળતા પાણીથી રેડવામાં આવે છે. અસરગ્રસ્ત વિસ્તારને ફ્યુરેટસિલિનાના નબળા સોલ્યુશનથી સારવાર આપવામાં આવે છે.
ઘરે ડાયાબિટીસના પગની સારવાર નીલગિરીના ટિંકચરનો ઉપયોગ કરીને કરી શકાય છે. અનડિલેટેડ ટિંકચરના વિશાળ ચમચી પર, તમારે સમાન પ્રમાણમાં મધ લેવાની જરૂર છે. ગૌ ડ્રેસિંગ મિશ્રણમાં ડૂબવું અને અસરગ્રસ્ત વિસ્તારમાં લાગુ પડે છે. ઉપરાંત, આ રચનાનો ઉપયોગ પગના સ્નાન માટે પણ થઈ શકે છે. જો તમે નિયમિતપણે સ્નાન કરો છો તો, તેઓ તમને હીલની સ્પર્શને નરમ બનાવવા દે છે.
તમે દહીં અથવા કીફિરમાં પેશીઓનો ટુકડો ભેજવી શકો છો અને અસરગ્રસ્ત વિસ્તાર સાથે જોડી શકો છો. તે સુકાઈ જાય પછી તરત જ કોમ્પ્રેસ બદલાઈ જાય છે. કાપેલા જ્યુનિપર અથવા સ્પ્રુસ સોય આથો દૂધ ઉત્પાદનોમાં ઉમેરી શકાય છે. ડાયાબિટીસના પગ સાથે શું કરવું તે આ લેખમાંની વિડિઓ તમને જણાવશે.