બાળકોમાં ડાયાબિટીઝ મેલિટસ ઇન્સ્યુલિનના અભાવને કારણે મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલ છે. મોટેભાગે બાળકમાં ટાઇપ 1 ડાયાબિટીસનું નિદાન થાય છે. આનુવંશિક વલણની પૃષ્ઠભૂમિ સામે વાયરસ, ઝેર, ખોરાકના ઉત્પાદનો પ્રત્યેની રોગપ્રતિકારક શક્તિનો રોગવિજ્ .ાનવિષયક પ્રતિસાદ તેનું કારણ છે.
તાજેતરના વર્ષોમાં, બાળપણના મેદસ્વીપણાના વલણને કારણે, જે ખાંડ, ફાસ્ટ ફૂડ, કન્ફેક્શનરી સાથે કાર્બોરેટેડ પીણાના સ્વરૂપમાં જંક ફૂડની ઉપલબ્ધતા સાથે સંકળાયેલ છે, એન્ડોક્રિનોલોજિસ્ટ બાળકો અને કિશોરોમાં ટાઇપ -2 ડાયાબિટીસમાં વધારો નોંધે છે.
7 વર્ષની વયના બાળકોમાં ડાયાબિટીઝના ચિહ્નો રોગની શરૂઆતમાં હોઈ શકે છે, સામાન્ય દુlaખ અને ક્લાસિક ચિત્ર, ડિહાઇડ્રેશન અને વજન ઘટાડવાના લક્ષણોના રૂપમાં. અંતમાં નિદાનના કેસોમાં, બાળકને કોમાના સંકેતો સાથે હોસ્પિટલમાં દાખલ કરવામાં આવી શકે છે, જ્યાં ડાયાબિટીસનું પ્રથમ વખત નિદાન થયું છે.
બાળકોમાં ડાયાબિટીસના વિકાસની સુવિધાઓ
 ડાયાબિટીઝનું વારસાગત વલણ એ છઠ્ઠા રંગસૂત્ર પર (પ્રકાર 1 ડાયાબિટીસ સાથે) સ્થિત જીનોના ચોક્કસ સમૂહમાં પ્રગટ થાય છે. તેઓ લોહીના લ્યુકોસાઇટ્સની એન્ટિજેનિક રચનાનો અભ્યાસ કરીને શોધી શકાય છે. આવા જનીનોની હાજરી ડાયાબિટીસ થવાની માત્ર મોટી તક આપે છે.
ડાયાબિટીઝનું વારસાગત વલણ એ છઠ્ઠા રંગસૂત્ર પર (પ્રકાર 1 ડાયાબિટીસ સાથે) સ્થિત જીનોના ચોક્કસ સમૂહમાં પ્રગટ થાય છે. તેઓ લોહીના લ્યુકોસાઇટ્સની એન્ટિજેનિક રચનાનો અભ્યાસ કરીને શોધી શકાય છે. આવા જનીનોની હાજરી ડાયાબિટીસ થવાની માત્ર મોટી તક આપે છે.
ઉશ્કેરણીજનક પરિબળ રૂબેલા, ઓરી, ગાલપચોળિયા, એન્ટોવાયરસથી થતી રોગો, કોક્સસી બીના વાયરલ ચેપને સ્થાનાંતરિત કરી શકાય છે, વાયરસ ઉપરાંત, કેટલાક રસાયણો અને દવાઓ ડાયાબિટીઝનું કારણ બની શકે છે, ગાયના દૂધ અને અનાજની વહેલી રજૂઆત આહારમાં.
નુકસાનકારક પરિબળના સંપર્કમાં આવ્યા પછી, સ્વાદુપિંડના ટાપુમાં બીટા કોષો નાશ પામે છે. એન્ટિબોડીઝનું ઉત્પાદન શરીરના કોષોના પટલ અને સાયટોપ્લાઝમના ઘટકો પર શરૂ થાય છે. સ્વાદુપિંડમાં, પ્રતિક્રિયા (ઇન્સ્યુલિન) એ સ્વયંપ્રતિરક્ષા બળતરા પ્રક્રિયા તરીકે વિકસે છે.
કોષોનો વિનાશ લોહીમાં ઇન્સ્યુલિનનો અભાવ તરફ દોરી જાય છે, પરંતુ લાક્ષણિક તબીબી ચિત્ર તરત જ દેખાતું નથી, તેના વિકાસમાં ડાયાબિટીસ કેટલાક તબક્કાઓમાંથી પસાર થાય છે:
- અવ્યવસ્થિત તબક્કો: રક્ત પરીક્ષણો સામાન્ય છે, રોગના કોઈ લક્ષણો નથી, પરંતુ સ્વાદુપિંડના કોષો સામે એન્ટિબોડીઝની રચના શરૂ થાય છે.
- સુષુપ્ત ડાયાબિટીઝ મેલીટસ: ઉપવાસ ગ્લાયસીમિયા સામાન્ય છે, ખાધા પછી અથવા ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરતી વખતે, લોહીમાં શર્કરાના ધોરણની વધુ માત્રા શોધી કા .વામાં આવે છે.
- ડાયાબિટીઝના સ્પષ્ટ લક્ષણોનો તબક્કો: ઇન્સ્યુલિન ઉત્પન્ન કરતા 85% કરતાં વધુ કોષો નાશ પામે છે. લોહીમાં ડાયાબિટીસ, હાઈપરગ્લાયકેમિઆના લક્ષણો છે.
ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે, તેના ઇન્જેક્શનની ગેરહાજરીમાં, હાયપરગ્લાયકેમિઆની તીવ્ર ડિગ્રીવાળા કોમા સાથે કેટોસિડોસિસ વિકસાવવાનું વલણ છે. ઇન્સ્યુલિનની વહેલી નિમણૂક અને ક્ષતિગ્રસ્ત ચયાપચયના સામાન્યકરણ સાથે, સ્વાદુપિંડનો ભાગ આંશિક રૂપે સુધરી શકે છે, જે ઇન્સ્યુલિન ઉપચારની જરૂરિયાતમાં ઘટાડો દ્વારા પ્રગટ થાય છે.
આ સ્થિતિને "હનીમૂન" અથવા ડાયાબિટીઝમાંથી મુક્તિ કહેવામાં આવે છે. સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાઓ બંધ થતી નથી, તેથી બીટા કોષો તૂટી રહ્યા છે, જે દર્દીના સમગ્ર જીવન દરમિયાન ઇન્સ્યુલિન તૈયારીઓનું સંચાલન કરવાની જરૂરિયાત સાથે ડાયાબિટીસના વારંવાર અભિવ્યક્તિ તરફ દોરી જાય છે.
બાળકોમાં ડાયાબિટીઝના બીજા પ્રકારનાં કારણો વધુ વજન, ઓછી શારીરિક પ્રવૃત્તિ, થાઇરોઇડ ગ્રંથિમાં વિકાર, એડ્રેનલ ગ્રંથીઓ, તેમજ હાયપોથાલેમસ અને કફોત્પાદક ગ્રંથિ છે. આ પરિબળો કાર્બોહાઈડ્રેટ્સના ઘટાડેલા પ્રતિકારની હાજરીમાં પ્રગટ થાય છે, જે વારસાગત રીતે મળે છે.
ડાયાબિટીઝની શરૂઆતની શરૂઆત, ઉચ્ચ જન્મ વજન, પ્રારંભિક જીવનમાં ઝડપી વૃદ્ધિ અને ગર્ભાવસ્થા દરમિયાન માતાની કુપોષણ દ્વારા પ્રોત્સાહન આપી શકાય છે: ઉચ્ચ કાર્બોહાઇડ્રેટ ખોરાકનું મુખ્યત્વ અને આહારમાં પ્રોટીન ખોરાકની અભાવ.
પ્રકાર 2 ડાયાબિટીઝમાં, શરૂઆતમાં ઇન્સ્યુલિન ઉત્પન્ન થાય છે, તે પણ વધેલી માત્રામાં, પરંતુ સ્નાયુઓ, યકૃત અને ચરબીયુક્ત પેશીઓના કોષો વિશિષ્ટ રીસેપ્ટર્સને આ હોર્મોનને નબળી બાંધવાને કારણે તેનો પ્રતિક્રિયા આપી શકતા નથી.
આ સ્થિતિને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે. તેથી, પ્રકાર 1 ડાયાબિટીસથી વિપરીત, ડાયાબિટીઝના આ કોર્સ માટે ઇન્સ્યુલિનની સારવાર સૂચવવામાં આવતી નથી, અને દર્દીઓને સલાહ આપવામાં આવે છે કે સ્વાદુપિંડને ઉત્તેજીત ન કરવા અને ગોળીઓ લેવી, જેથી ઇન્સ્યુલિન રીસેપ્ટર્સની પ્રતિક્રિયા વધે તે માટે, ખોરાકમાં સરળ કાર્બોહાઇડ્રેટને ઝડપથી મર્યાદિત કરી શકાય.
ડાયાબિટીસના ક્લિનિકલ ચિન્હો
 ડાયાબિટીસ મેલિટસના લક્ષણો એ હકીકતને કારણે ઉદ્ભવે છે કે ઇન્સ્યુલિનના અભાવ અથવા તેના પ્રતિકારના વિકાસ સાથે, ગ્લુકોઝ કે જે ખોરાક સાથે પ્રવેશ કરે છે અથવા યકૃતમાં રચાય છે, theર્જા ઉત્પન્ન કરવા માટે કોષોમાં પ્રવેશ કરી શકતા નથી. વાસણોની અંદર ઉચ્ચ સ્તરનું ગ્લુકોઝ osસિમોસિસના કાયદા અનુસાર પેશીઓમાંથી લોહીમાં પ્રવાહીના પ્રવાહ તરફ દોરી જાય છે.
ડાયાબિટીસ મેલિટસના લક્ષણો એ હકીકતને કારણે ઉદ્ભવે છે કે ઇન્સ્યુલિનના અભાવ અથવા તેના પ્રતિકારના વિકાસ સાથે, ગ્લુકોઝ કે જે ખોરાક સાથે પ્રવેશ કરે છે અથવા યકૃતમાં રચાય છે, theર્જા ઉત્પન્ન કરવા માટે કોષોમાં પ્રવેશ કરી શકતા નથી. વાસણોની અંદર ઉચ્ચ સ્તરનું ગ્લુકોઝ osસિમોસિસના કાયદા અનુસાર પેશીઓમાંથી લોહીમાં પ્રવાહીના પ્રવાહ તરફ દોરી જાય છે.
કોષોમાં, ગ્લુકોઝની ગેરહાજરીથી કીટોન બોડીઝની રચના થાય છે, જે ofર્જાના બેકઅપ સ્રોત છે. લોહીમાં કેટોન્સનું ઉચ્ચ સ્તર એસિડ બાજુની પ્રતિક્રિયામાં ફેરફાર અને ઝેરના લક્ષણોના વિકાસ તરફ દોરી જાય છે, કારણ કે તે શરીર માટે ખાસ કરીને મગજ માટે ઝેરી છે.
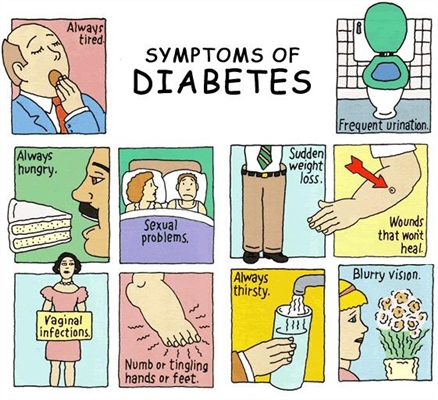
બાળકોમાં ડાયાબિટીઝના ક્લિનિકલ સંકેતો હંમેશાં યોગ્ય રીતે નિદાન કરવાનું શક્ય બનાવતા નથી, કારણ કે તેઓ આંતરડા અથવા પેશાબની ચેપ, ફંગલ ત્વચાના રોગોથી મૂંઝવણમાં હોઈ શકે છે. મોટેભાગે, બાળકોમાં ટાઇપ 1 ડાયાબિટીસ અચાનક વિકસે છે અને ઇન્સ્યુલિનની ગેરહાજરીમાં તેના લક્ષણો સતત વધે છે.
ડાયાબિટીસની લાક્ષણિકતા લાક્ષણિકતાઓ આ છે:
- સતત તરસ.
- વધારો અને ઝડપી પેશાબ, enuresis.
- સુકા ત્વચા અને મ્યુકોસ મેમ્બ્રેન.
- ભૂખ સાથે વજન ઘટાડવું.
- ત્વચાની ખંજવાળ, ખાસ કરીને પેરીનિયમમાં.
- વારંવાર ચેપી રોગો.
- ખાવું પછી નબળાઇ અને સુસ્તી.
- ઓછી પ્રવૃત્તિ અને ઉદાસીનતાની વૃત્તિ.
બાળકોમાં વધેલી તરસ દરરોજ liters-. લિટર જેટલું પાણી પીવામાં પ્રગટ થઈ શકે છે, આવા બાળકો પીવાની ઇચ્છાને કારણે ઘણીવાર રાત્રે જાગે છે. પેશાબનું પ્રમાણ 3-6 લિટર સુધી વધે છે, અને પેશાબની આવર્તન દિવસમાં 15-20 વખત વધે છે. ઇન્સ્યુરિસિસની શરૂઆત સ્કૂલનાં બાળકોમાં ડાયાબિટીઝના પ્રથમ સંકેતોમાંનું એક હોઈ શકે છે.
પોલિફેગી, અથવા ભૂખમાં વધારો એ કેલરીના નુકસાન સાથે સંકળાયેલું છે જે આ હકીકતને કારણે છે કે કાર્બોહાઇડ્રેટનો ઉપયોગ energyર્જા માટે થઈ શકતો નથી, તેથી જ શરીરને સતત ખોરાકની જરૂર રહે છે, ખાસ કરીને મીઠી. તે જ સમયે, સારા પોષણની પૃષ્ઠભૂમિ સામે બાળકો ટૂંકા સમયમાં 5-6 કિલો વજન ઘટાડી શકે છે.
ડાયાબિટીઝ માટે, ડાયાબિટીઝના ત્વચા ચિહ્નો લાક્ષણિકતા છે:
- હાથ અને પગની ત્વચાની છાલ.
- ખોપરી ઉપરની ચામડીની સુકા સીબોરીઆ.
- ગાલમાં ડાયાબિટીસ ફ્લશ.
- પેરીનિયમની ત્વચા પર ખંજવાળ અને ત્વચાકોપ.
- વાળ ખરવા.
- ખીલ અને પાયોડર્મા.
- ફંગલ ત્વચાના જખમ. ડાયાબિટીઝવાળા નખ પણ બરછટથી અસરગ્રસ્ત છે.
મૌખિક પોલાણની મ્યુકોસ મેમ્બ્રેન શુષ્ક છે, હોઠ તેજસ્વી લાલ રંગના છે, અને મોંના ખૂણામાં તિરાડો છે.
બાળકોમાં જીભ શુષ્ક, શ્યામ ચેરી રંગની હોય છે, મોટેભાગે આવા દર્દીઓમાં જીંગિવાઇટિસ, સ્ટ stoમેટાઇટિસ અને થ્રશ મળી આવે છે.
ડાયાબિટીઝના વિઘટનના લક્ષણો
 હાઈ બ્લડ શુગરમાં વધારા સાથે, જે ડાયાબિટીસના અકાળે નિદાનનું પરિણામ હોઈ શકે છે, કેટોન શરીર વધુ પ્રમાણમાં ઉત્પન્ન થાય છે: એસીટોન, એસિટોસેટીક અને હાઇડ્રોક્સિબ્યુરેટિક એસિડ્સ.
હાઈ બ્લડ શુગરમાં વધારા સાથે, જે ડાયાબિટીસના અકાળે નિદાનનું પરિણામ હોઈ શકે છે, કેટોન શરીર વધુ પ્રમાણમાં ઉત્પન્ન થાય છે: એસીટોન, એસિટોસેટીક અને હાઇડ્રોક્સિબ્યુરેટિક એસિડ્સ.
ચયાપચયનો આ રોગવિજ્ .ાનવિષયક રક્ત લોહીની ofંચી અસ્પષ્ટતા, પેશાબ સોડિયમ, પોટેશિયમ, મેગ્નેશિયમ અને ફોસ્ફરસના ઉત્સર્જનને લીધે કોશિકાઓમાંથી પ્રવાહીના પ્રકાશ તરફ દોરી જાય છે. ડિહાઇડ્રેશન શરીરના તમામ સિસ્ટમોના કામમાં વિક્ષેપ પેદા કરે છે, ખાસ કરીને મગજ અને કિડની.
શરૂઆતમાં, વિઘટન એ ડાયાબિટીસના લાક્ષણિક સંકેતોમાં વધારા દ્વારા પ્રગટ થાય છે: બાળક સામાન્ય કરતાં વધુ પીવા માંગે છે, ડાયરેસીસ વધે છે અને નબળાઇ વધે છે. તે પછી, કેટોસીડોસિસ, ઉબકા, ભૂખમાં ઘટાડો, ખોરાક પ્રત્યે અણગમો, પેટમાં દુખાવો જે તીવ્ર પેટના ક્લિનિક જેવું લાગે છે, યકૃતનું વિસ્તરણ આ લક્ષણોમાં જોડાય છે.
ગંભીર કીટોસિડોસિસ સાથે, નીચેના લક્ષણો વિકસે છે:
- સુસ્તી, સુસ્તી.
- શ્વાસ બહાર કા airતી હવામાં એસિટોનની ગંધ.
- ત્વચા ઓછી થતી ગાંઠ સાથે શુષ્ક છે.
- આંખો ડૂબી ગઈ છે.
- શ્વાસ અવાજ અને .ંડો છે.
- હ્રદયના ધબકારા, એરિથમિયા.
ભવિષ્યમાં, અશક્ત ચેતના પ્રગતિ કરે છે, અને બાળક કોમામાં આવી શકે છે, જેમાં ઇન્સ્યુલિનની રજૂઆત અને ડિહાઇડ્રેશન માટે વળતર સાથે તાત્કાલિક પુનર્જીવનની જરૂર પડે છે.
બાળકોમાં કેટોએસિડોસિસ ખોટી ગણતરીની માત્રા તરફ દોરી જાય છે ઇન્સ્યુલિન અથવા તેની અકાળે નિમણૂક, અંતમાં નિદાન, એક આહાર વિકાર, સહવર્તી રોગો, ચેપ, ઇજાઓ, તણાવપૂર્ણ પરિસ્થિતિઓ અને સર્જિકલ હસ્તક્ષેપ, શારીરિક પરિશ્રમની પૃષ્ઠભૂમિ સામે ઇન્સ્યુલિનની જરૂરિયાત.
બાળકોમાં ડાયાબિટીઝના પ્રયોગશાળા સંકેતો
 ડાયાબિટીસનું નિદાન કરવા માટે, ફક્ત આ રોગ માટે લાક્ષણિક હોવા છતાંય, ફક્ત લક્ષણોને ઓળખવા માટે તે પૂરતું નથી. ગ્લુકોઝ માટે રક્ત પરીક્ષણનો ઉપયોગ કરીને ઇન્સ્યુલિનની અછતની હાજરીની ખાતરી કરો, તેમજ ડાયાબિટીઝના પ્રકાર અને તેની ગૂંચવણો નક્કી કરવામાં શંકાના કિસ્સામાં વધારાના અભ્યાસ.
ડાયાબિટીસનું નિદાન કરવા માટે, ફક્ત આ રોગ માટે લાક્ષણિક હોવા છતાંય, ફક્ત લક્ષણોને ઓળખવા માટે તે પૂરતું નથી. ગ્લુકોઝ માટે રક્ત પરીક્ષણનો ઉપયોગ કરીને ઇન્સ્યુલિનની અછતની હાજરીની ખાતરી કરો, તેમજ ડાયાબિટીઝના પ્રકાર અને તેની ગૂંચવણો નક્કી કરવામાં શંકાના કિસ્સામાં વધારાના અભ્યાસ.
ખોટા પરિણામોને બાકાત રાખવા માટે ગ્લુકોઝ માટે રક્ત પરીક્ષણ ઓછામાં ઓછા બે વાર કરવામાં આવે છે, છેલ્લા ભોજનના 8 કલાક પછી બાળકનું લોહી ખાલી પેટ પર લેવામાં આવે છે. ડાયાબિટીઝનું નિશાની એ ગ્લાયસીમિયા છે જે 6.1 એમએમઓએલ / એલથી ઉપર છે.
સામાન્ય અને ડાયાબિટીસ વચ્ચેની મધ્યવર્તી સ્થિતિઓ 5.5 થી 6.1 એમએમઓએલ / એલ સુધીની શ્રેણીના સૂચક છે. આવા પરિણામોને પૂર્વસૂચકતા તરીકે ગણી શકાય. આવા દર્દીઓ તણાવ પરીક્ષણ સૂચવી શકે છે. ડાયાબિટીઝ મેલીટસને પુષ્ટિ માનવામાં આવે છે જો, ગ્લુકોઝ લીધાના 2 કલાક પછી, અથવા રેન્ડમ રક્ત પરીક્ષણ સાથે, ખાંડ 11.1 એમએમઓએલ / એલથી ઉપર છે.
નિદાનની સ્પષ્ટતા કરવા માટે, આવા અભ્યાસ હાથ ધરવામાં આવે છે:
- પેશાબમાં ગ્લુકોઝ અને એસિટોન (સામાન્ય રીતે તેઓ ન હોવા જોઈએ).
- સી-પેપ્ટાઇડની વ્યાખ્યા: પ્રકાર 1 ડાયાબિટીસ માટે તેને ઘટાડવામાં આવે છે, પ્રકાર 2 ડાયાબિટીઝ માટે તે સામાન્ય અથવા એલિવેટેડ છે. ઇન્સ્યુલિન સ્ત્રાવને પ્રતિબિંબિત કરે છે.
- ઇમ્યુનોરેક્ટિવ ઇન્સ્યુલિન: પ્રકાર 1 સાથે ઘટાડો, પ્રકાર 2 ડાયાબિટીસ સાથે - સામાન્ય અથવા વધારો.
- રેટિનોપેથીને નકારી કા Fundવા માટે ફંડસ પરીક્ષા.
- રેનલ ફંક્શનનો અભ્યાસ: ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ, એક્સ્ટ્રેરી યુરોગ્રાફીનો નિર્ધાર.
ગ્લાયકેટેડ હિમોગ્લોબિનનું નિર્ધારણ પણ હાથ ધરવામાં આવે છે, જે પાછલા 90 દિવસમાં ગ્લુકોઝમાં બદલાવને પ્રતિબિંબિત કરે છે. વધુ વખત આ સૂચકનો ઉપયોગ સારવારની શુદ્ધતા અને ડાયાબિટીસ માટે વળતરની દેખરેખ માટે થાય છે. સામાન્ય રીતે, ગ્લાયકેટેડ હિમોગ્લોબિનની ટકાવારી 9.9% કરતા વધી નથી, અને ડાયાબિટીસ સાથે તે .5..5% કરતા વધારે છે.
બાળકોમાં ડાયાબિટીઝના કોર્સના લક્ષણો અને લાક્ષણિકતાઓ વિશેની માહિતી આ લેખમાં વિડિઓમાં રજૂ કરવામાં આવી છે.