રોગનું પ્રારંભિક નિદાન વધુ અસરકારક સારવારની મંજૂરી આપે છે, તેથી બાળકોને જીવનના પ્રથમ વર્ષોમાં વિવિધ પરીક્ષણો લેવાની જરૂર છે.
રોગનું પ્રારંભિક નિદાન વધુ અસરકારક સારવારની મંજૂરી આપે છે, તેથી બાળકોને જીવનના પ્રથમ વર્ષોમાં વિવિધ પરીક્ષણો લેવાની જરૂર છે.
ખાંડ માટે રક્ત પરીક્ષણ એ એક મહત્વપૂર્ણ પરીક્ષણ છે.
ધોરણથી આ સૂચકનું વિચલન ડાયાબિટીઝ જેવા ગંભીર રોગના વિકાસને સૂચવી શકે છે.
બ્લડ ગ્લુકોઝ કાર્યો
લોહીમાં ગ્લુકોઝનું સ્તર આરોગ્યનું આવશ્યક સૂચક છે.
આ પદાર્થની સાંદ્રતા સ્વાદુપિંડમાં ઉત્પાદિત હોર્મોન્સ દ્વારા નિયંત્રિત થાય છે:
- ઇન્સ્યુલિન - તેની રકમ મર્યાદિત કરે છે;
- ગ્લુકોગન - તેના વધારોમાં ફાળો આપે છે.
મુખ્ય કાર્યો:
- વિનિમય પ્રક્રિયાઓમાં ભાગ લે છે;
- શરીરના આરોગ્યને જાળવવામાં મદદ કરે છે;
- મગજના કોષો માટે પોષક તત્વો છે;
- મેમરી સુધારે છે;
- હૃદયના કામને ટેકો આપે છે;
- ભૂખની લાગણીને ઝડપથી દૂર કરવામાં મદદ કરે છે;
- તાણ દૂર કરે છે;
- સ્નાયુ પેશીઓના પુન ;પ્રાપ્તિ દરમાં વધારો;
- ઝેરને બેઅસર કરવાની પ્રક્રિયામાં યકૃતને મદદ કરે છે.
આ પોષક તત્ત્વોના વધુ અથવા નીચલા સ્તરને રોગવિજ્ pathાનવિષયક સ્થિતિની નિશાની માનવામાં આવે છે જે બાળકમાં .ભી થાય છે અને તબીબી સહાયની જરૂર છે.

ભયજનક લક્ષણો - વિશ્લેષણ ક્યારે જરૂરી છે?
બાળકો, ખાસ કરીને જીવનના પ્રથમ વર્ષ દરમિયાન, વિવિધ આયોજિત અભ્યાસ કરવામાં આવે છે, જેમાંથી હંમેશા ખાંડની કસોટી હોય છે.
યોજના અનુસાર ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલી પરીક્ષા ઉપરાંત, ગ્લુકોઝનું સ્તર પણ એવી પરિસ્થિતિઓમાં નક્કી કરવું આવશ્યક છે કે જ્યાં બાળકનું સ્વાસ્થ્ય બગડે છે. આ સ્થિતિ ડાયાબિટીઝ સહિતના વિવિધ રોગોનો સંકેત આપી શકે છે.
માતાપિતાએ નીચેના લક્ષણો માટે સાવધ રહેવું જોઈએ:
- સતત તીવ્ર તરસ;
- પેશાબની વધેલી આવર્તન;
- તીવ્ર વજન ઘટાડવું;
- થાક;
- ભૂખની હાજરી, ફક્ત થોડા સમય માટે અદૃશ્ય થઈ.

નવજાતમાં ડાયાબિટીસના ચિન્હો:
- ડાયપર ફોલ્લીઓની હાજરી;
- રાત્રે પેશાબની અસંયમ હાજર;
- કપાળ, ગાલ અને રામરામ પર લાલ રંગનાં ફોલ્લીઓની રચના.
વજનવાળા બાળકોમાં, જેવા લક્ષણો પર ધ્યાન આપવું જોઈએ:
- પેરીનિયમ માં બળતરા;
- થ્રશના અભિવ્યક્તિઓની હાજરી;
- કોણી, ગળા, બગલમાં શ્યામ ફોલ્લીઓની હાજરી;
- ત્વચા સપાટી pustular જખમ.
તે સમજવું અગત્યનું છે કે ડાયાબિટીસ ઝડપથી યુવાન દર્દીઓમાં વિકસી રહ્યો છે. રોગના પ્રારંભિક તબક્કાની લાક્ષણિકતાની લાક્ષણિકતાઓની અવગણના, કેટોસીડોસિસ અને કોમા સહિતના જોખમી પરિણામો તરફ દોરી શકે છે.
ડાયાબિટીઝની ગૂંચવણો 3 વર્ષથી વધુના બાળકોમાં પેથોલોજીકલ પ્રક્રિયાના પ્રથમ અભિવ્યક્તિ પછી એક મહિના પછી થઈ શકે છે. એક વર્ષના બાળકની હાલત ગંભીર હોવાની શક્યતા ઓછી છે.
રક્તદાન કેવી રીતે કરવું?
દર્દીની ઉંમરના આધારે ગ્લુકોઝના સ્તરમાં ફેરફાર કરવાની ક્ષમતાને જોતાં, આ સૂચકને નિર્ધારિત કરવા માટે રક્ત પરીક્ષણ માટે યોગ્ય રીતે તૈયારી કરવી ખૂબ જ મહત્વપૂર્ણ છે. તબીબી ભલામણોનો અમલ પરિણામોમાં ભૂલો અને ડાયગ્નોસ્ટિક ભૂલોની ઘટનાને અટકાવશે.
તૈયારીના નિયમો:
- પરીક્ષણ પહેલાં કોઈપણ ખોરાક ન લો. અભ્યાસ પહેલાંના દિવસે ડિનર અથવા કોઈપણ નાસ્તો રક્તદાન કરતા 10-12 કલાક પહેલાં ન હોવો જોઈએ. ખાલી પેટ પર તેને થોડી માત્રામાં પાણી પીવાની મંજૂરી છે (વિનંતી પર). તે સમજવું અગત્યનું છે કે લાંબા ગાળાના ઉપવાસ પણ અયોગ્ય સૂચક તરફ દોરી શકે છે, તેથી, ખોરાકથી દૂર રહેવું 14 કલાકથી વધુ ન હોવું જોઈએ.
- લોહીમાં પેસ્ટમાં રહેલી ખાંડના પ્રવેશને અટકાવવા માટે તમારા દાંતને સાફ કરશો નહીં, જે સૂચકની કિંમતને વિકૃત કરી શકે છે.
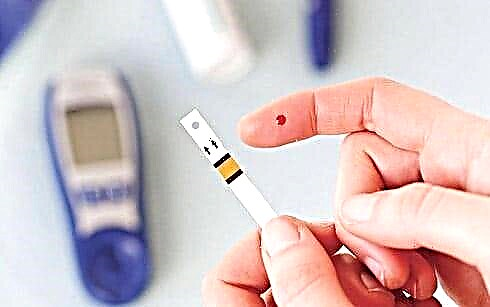
 પ્રયોગશાળામાં, બાળકને વિશેષ લેન્સટથી પંચર કરવામાં આવે છે. પરિણામી ડ્રોપ પછી મીટરમાં સ્થાપિત પૂર્વ-તૈયાર પરીક્ષણ પટ્ટી પર લાગુ થાય છે.
પ્રયોગશાળામાં, બાળકને વિશેષ લેન્સટથી પંચર કરવામાં આવે છે. પરિણામી ડ્રોપ પછી મીટરમાં સ્થાપિત પૂર્વ-તૈયાર પરીક્ષણ પટ્ટી પર લાગુ થાય છે.
પરિણામ સામાન્ય રીતે ડિવાઇસ સ્ક્રીન પર થોડી સેકંડ પછી પ્રદર્શિત થાય છે. કેટલીક પ્રયોગશાળાઓ ખાંડની સાંદ્રતા જાતે જ નક્કી કરે છે. આ સંશોધન પદ્ધતિની સાથે પરિણામો મેળવવામાં વધુ સમય લે છે.
સચોટ નિદાન સ્થાપિત કરવા માટે, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરાવવાની ભલામણ કરવામાં આવે છે, જેમાં નીચેના પગલાં શામેલ છે:
- ઉપવાસ રક્ત લેવામાં આવે છે.
- પાણી સાથે ભળે ગ્લુકોઝની એક નિશ્ચિત માત્રા. પાવડરની માત્રા શરીરના વજન (કિલો દીઠ 1.75 ગ્રામ) ના આધારે ગણવામાં આવે છે.
- મીઠી સોલ્યુશન લીધા પછી 2 કલાક પછી વારંવાર રક્ત નમૂના લેવામાં આવે છે.
- જો જરૂરી હોય તો, કસરત પછી પરીક્ષણોની સંખ્યામાં વધારો કરી શકાય છે.
અભ્યાસ તમને ગ્લુકોઝ પીવામાં પાચનક્ષમતા અને શરીરને સામાન્ય બનાવવાની ક્ષમતાને સ્થાપિત કરવાની મંજૂરી આપે છે. તણાવ, સામાન્ય શરદી અથવા અન્ય બિમારીઓ જેવા પરિબળો ગ્લુકોઝમાં વધારો કરી શકે છે. માતાપિતાએ આમાંથી કોઈ પણ ઉપસ્થિત ચિકિત્સકને જાણ કરવી જોઈએ, જે અભ્યાસના પરિણામોનું મૂલ્યાંકન કરે છે.
સૂચકની ઓળખ કે જે ધોરણથી અલગ છે તેની તપાસ અથવા વર્તનની તૈયારી સમયે ભૂલોને બાકાત રાખવા માટે, તેમજ યોગ્ય નિદાન કરવા માટે, ફરીથી તપાસ માટેનું એક કારણ બની શકે છે. જો બધા વિશ્લેષણમાં એલિવેટેડ ગ્લુકોઝનું સ્તર શોધી કા .વામાં આવ્યું, તો પછી પરિબળનો પ્રભાવ અથવા ભૂલની હાજરીની સંભાવના ખૂબ ઓછી હશે.
બાળકમાં લોહીમાં શર્કરાના ધોરણો
સૂચકનાં ધોરણો બાળકોની વય દ્વારા સ્થાપિત થાય છે. વિવિધ પ્રયોગશાળાઓનું વિશ્લેષણ કરતી વખતે આ તફાવત હોઈ શકે છે. પરિણામો રચાય છે તે ઉપરાંત તબીબી સંસ્થા દ્વારા સ્થાપિત અધ્યયનનો અભ્યાસ કરે છે. આ ઉપરાંત, ત્યાં ડબ્લ્યુએચઓ દ્વારા સંમિશ્રિત માર્ગદર્શિકા છે.
વય દ્વારા ખાંડના સામાન્ય સૂચકાંકોનું કોષ્ટક:
| ઉંમર | ધોરણની નીચેની મર્યાદા, એમએમઓએલ / એલ | ધોરણની ઉપલા મર્યાદા, એમએમઓએલ / એલ |
|---|---|---|
| નવજાત શિશુઓ | 2,78 | 4,4 |
| વર્ષ થી 6 વર્ષ | 3,3 | 5,1 |
| 6 થી 12 વર્ષ સુધી | 3,3 | 5,6 |
| 12 વર્ષથી વધુ જૂની | 3,5 | 5,5 |
જેની માતાને ડાયાબિટીઝનો ઇતિહાસ હતો તે શિશુમાં નિષ્ફળ થયા વિના સૂચકનું નિરીક્ષણ કરવું જોઈએ. જન્મ પછી, આ બાળકો ઘણીવાર ખાંડની માત્રામાં ઘટાડો અનુભવે છે.
સમયસર રીતે કરવામાં આવતી યોગ્ય માત્રામાં ગ્લુકોઝની રજૂઆત તમને શરીરને વ્યવસ્થિત કરવાની મંજૂરી આપે છે. ગ્લુકોઝમાં ઘટાડો થવાના કારણો ઘણીવાર જન્મ અને અનુભવી તણાવની જટિલ પ્રક્રિયા સાથે સંકળાયેલા હોય છે.
હાયપોગ્લાયસીમિયાનો વિકાસ મોટેભાગે અકાળ શિશુઓ માટે સંવેદનશીલ હોય છે. ગંભીર લક્ષણો સાથે, આ સ્થિતિ મગજનો લકવો, ગંભીર માંદગી અને ક્યારેક મૃત્યુ તરફ દોરી શકે છે.
સૂચક સામાન્ય કરતા higherંચું અથવા ઓછું કેમ હોઈ શકે?
ગ્લુકોઝ સાંદ્રતાનું મૂલ્ય વિવિધ પરિબળો પર આધારિત છે, જેમાં પોષણ, હોર્મોનનું સ્તર અને પાચક સિસ્ટમની કામગીરીનો સમાવેશ થાય છે.
સૂચકને અસર કરતી મુખ્ય કારણો:
- શારીરિક લાક્ષણિકતાઓને કારણે સ્વાદુપિંડનું અપરિપક્વતા. આ સ્થિતિ ઘણીવાર નવજાતમાં જન્મે છે. જીવનના પ્રથમ વર્ષો દરમિયાન અંગ તેની પરિપક્વતા ચાલુ રાખે છે.
- બાળકના વિકાસ દરમિયાન સક્રિય તબક્કાઓ. જે બાળકોની ઉંમર 6-8 અથવા 10-12 વર્ષ છે, તેમાં શક્તિશાળી હોર્મોનલ વિસ્ફોટ જોવા મળે છે. આ રાજ્યમાં, શરીરની રચનાઓ કદમાં વધારો કરે છે, ખાંડના સ્તર સહિતના તમામ સૂચકાંકોને અસર કરે છે. આવી પરિસ્થિતિઓમાં સ્વાદુપિંડનું વધતું કામ, વધારાના ઇન્સ્યુલિનના ઉત્પાદનનો સ્રોત બને છે.
ગ્લુકોઝમાં વધારો એ મોટા ભાગે નીચેના પરિબળો સાથે સંકળાયેલ છે:
- ખોટી વિશ્લેષણ અથવા પરીક્ષણ માટે ખોટી તૈયારી;
- તાણ અથવા નર્વસ તણાવ કે જેનો અભ્યાસએ પૂર્વસંધ્યાએ અનુભવ કર્યો હતો;
- થાઇરોઇડ ગ્રંથિ, કફોત્પાદક ગ્રંથિ અથવા એડ્રેનલ ગ્રંથીઓની પેથોલોજીઓ;
- સ્વાદુપિંડના નિયોપ્લાઝમ્સને કારણે ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો;
- જાડાપણું
- એનએસએઆઇડીનો લાંબા સમય સુધી ઉપયોગ અથવા ગ્લુકોકોર્ટિકોઇડ્સનો ઉપયોગ;
- અસંતુલિત આહાર;
- ચેપી રોગો.
ઘટવાના કારણો:
- energyર્જા ફરી ભર્યા વિના અતિશય શારીરિક તાણ;
- લાંબા સમય સુધી ઉપવાસ;
- મેટાબોલિક પ્રક્રિયાઓમાં ઉલ્લંઘન;
- નર્વસ સિસ્ટમના જખમ, જેમાં ગાંઠો, ઇજાઓ જોવા મળે છે;
- તણાવપૂર્ણ પરિસ્થિતિઓમાં સતત રોકાણ;
- સારકોઇડોસિસ;
- પાચક તંત્રના રોગો;
- આર્સેનિક અથવા ક્લોરોફોર્મ ઝેર.
પેથોલોજીકલ પ્રક્રિયાના સ્ત્રોતને નિર્ધારિત કરવા માટે ગ્લાયસીમિયામાં ઘટાડો અથવા વધારો એ વધારાની પરીક્ષા માટેનું કારણ હોવું જોઈએ.
બાળકોમાં ડાયાબિટીઝ વિશેના પ્રખ્યાત બાળ ચિકિત્સક કોમરોવ્સ્કીનો વિડિઓ:
બાળકોને ડાયાબિટીઝનું જોખમ શું છે?
આ રોગનું નિદાન કરનારા બાળકોની સંખ્યા વાર્ષિક ધોરણે વધી રહી છે.
દર્દીઓની નીચેની કેટેગરીમાં જોખમ છે :
:
- આનુવંશિક વલણ સાથે;
- બાળકો નર્વસ તણાવને આધિન;
- મેદસ્વી
- મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘન સાથે;
- અતાર્કિક રૂપે બાળકોને ખાવું જેમાંના આહારમાં કાર્બોહાઈડ્રેટ વધુ હોય છે.
માતાપિતામાં ડાયાબિટીઝની હાજરીમાં આ પરિબળોની સંભાવના વધે છે.
રોગનું જોખમ છે:
- બે ડાયાબિટીસવાળા કુટુંબમાં જન્મેલા બાળકોમાં 25%;
- ડાયાબિટીઝના એક માતાપિતા સાથે લગભગ 12%.
આ ઉપરાંત, જોડિયામાંના એકમાં ડાયાબિટીસને ઓળખવાથી બીજામાં બીમારી થવાનું જોખમ વધારે છે.
જો કોઈ રોગ મળી આવે તો શું કરવું?
ગ્લાયસીમિયાવાળા બાળકોને યોગ્ય ઉપચાર સૂચવવામાં આવે છે, જેમાં નીચેના પગલાં શામેલ છે:
- દવાઓ લેતા;
- કાર્બોહાઇડ્રેટ્સના પ્રતિબંધ સાથે આહારનું પાલન;
- શારીરિક પ્રવૃત્તિ;
- ખંજવાળ ઘટાડવા અને પ્યુર્યુલન્ટ રચનાઓ અટકાવવા માટે સમયસર સ્વચ્છતા પ્રક્રિયાઓ;
- માનસિક સહાયની જોગવાઈ.
તે સમજવું મહત્વપૂર્ણ છે કે ડાયાબિટીસ એ કોઈ વાક્ય નથી. માતાપિતાએ ફક્ત બાળક પર વધુ ધ્યાન આપવાની જરૂર છે, આહાર અને ઉપચારનું નિરીક્ષણ કરવું છે, અને તેમને જીવનનિર્વાહની નવી પરિસ્થિતિઓમાં અનુકૂલન કરવામાં મદદ કરવી જોઈએ.