ઇન્સ્યુલિનોમા એક જીવલેણ (15% કેસોમાં), તેમજ સૌમ્ય (85-90%) ગાંઠ છે જે લેન્ગેરહન્સના ટાપુઓના કોષોમાં વિકાસ પામે છે. તેમાં સ્વાયત્ત આંતરસ્ત્રાવીય પ્રવૃત્તિ છે અને હાયપરિન્સ્યુલિનિઝમનું કારણ બને છે. ઇન્સ્યુલિન અનિયંત્રિત રીતે standભા થવાનું શરૂ કરે છે, જે હાયપોગ્લાયકેમિક સિન્ડ્રોમ તરફ દોરી જાય છે - ન્યુરોગ્લાયકોપેનિક અને એડ્રેનર્જિક લક્ષણોનું કહેવાતું સંયોજન.
હોર્મોનલ પ્રવૃત્તિવાળા તમામ સ્વાદુપિંડનું ગાંઠોમાં, ઇન્સ્યુલિનોમા લગભગ 70% જેટલો છે.
તેમાંના લગભગ 10% એ પ્રથમ પ્રકારનાં મલ્ટીપલ એન્ડ્રોક્રાઇન એડેનોમેટોસીસનો ભાગ છે. મોટેભાગે, ઇન્સ્યુલિનોમા 40 થી 60 વર્ષની વયના લોકોમાં વિકસે છે, બાળકોમાં ખૂબ જ ભાગ્યે જ જોવા મળે છે.
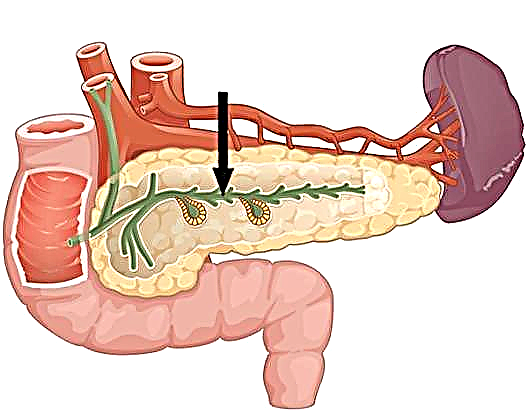
ઇન્સ્યુલિનોમા સ્વાદુપિંડ (પૂંછડી, માથું, શરીર) ના કોઈપણ ભાગમાં મળી શકે છે. કેટલીકવાર તેણી પાસે એક્સ્ટ્રા-સ્વાદુપિંડનું સ્થાનિકીકરણ હોઈ શકે છે, ઉદાહરણ તરીકે, બરોળના દરવાજામાં, પેટની દિવાલ, ડ્યુઓડેનમ, યકૃત, ઓમેન્ટમ. નિયમ પ્રમાણે, નિયોપ્લાઝમનું કદ 1.5 - 2 સે.મી.
ઇન્સ્યુલિનોમામાં હાઇપોગ્લાયકેમિઆની પદ્ધતિ
આ સ્થિતિનો વિકાસ એ હકીકત દ્વારા સમજાવવામાં આવે છે કે ગાંઠના બી-કોષો દ્વારા ઇન્સ્યુલિનનું અનિયંત્રિત સ્ત્રાવ થાય છે. સામાન્ય રીતે, જો લોહીમાં ગ્લુકોઝનું સ્તર ઘટે છે, તો પછી ઇન્સ્યુલિનનું ઉત્પાદન અને લોહીના પ્રવાહમાં તેનું પ્રકાશન પણ ઘટે છે.
ગાંઠ કોષોમાં, આ પદ્ધતિ નબળી છે, અને ખાંડની સાંદ્રતામાં ઘટાડો સાથે, ઇન્સ્યુલિન સ્ત્રાવ અટકાવવામાં આવતો નથી, જે હાયપોગ્લાયકેમિક સિન્ડ્રોમના વિકાસ તરફ દોરી જાય છે.
મગજના કોષો દ્વારા ખૂબ તીવ્ર હાયપોગ્લાયકેમિઆ અનુભવાય છે જે ગ્લુકોઝનો ઉપયોગ મુખ્ય ઉર્જા સ્ત્રોત તરીકે કરે છે. આ સંદર્ભમાં, ગાંઠના વિકાસ સાથે, ન્યુરોગ્લાયકોપેનિયા શરૂ થાય છે, અને સેન્ટ્રલ નર્વસ સિસ્ટમની લાંબી પ્રક્રિયા સાથે ડીજનરેટિવ ફેરફારો થાય છે.
હાયપોગ્લાયકેમિઆ સાથે, કોન્ટ્રાન્સ્યુલર સંયોજનો લોહીના પ્રવાહમાં મુક્ત થાય છે - હોર્મોન્સ ગ્લુકોગન, નોરેપીનેફ્રાઇન, કોર્ટિસોલ, જે એડ્રેનર્જિક લક્ષણોના દેખાવ તરફ દોરી જાય છે.
ઇન્સ્યુલિનોમસ લક્ષણો
ગાંઠના વિકાસમાં, સંબંધિત સુખાકારીના સમયગાળા અને લક્ષણો છે, જે હાયપોગ્લાયસીમિયા અને પ્રતિક્રિયાશીલ હાયપ્રેડ્રેનાલિનેમિઆના તબીબી ઉચ્ચારણ અભિવ્યક્તિઓ દ્વારા બદલવામાં આવે છે. શાંત સમયગાળા દરમિયાન, રોગ ફક્ત ભૂખ અને મેદસ્વીતાના વિકાસ સાથે જ પ્રગટ કરી શકે છે.
સેન્ટ્રલ નર્વસ સિસ્ટમમાં અનુકૂલન પદ્ધતિઓનું ઉલ્લંઘન અને એન્ટી ઇન્સ્યુલિન પરિબળોની ક્રિયાના પરિણામે, તીવ્ર હાયપોગ્લાયકેમિક હુમલો થઈ શકે છે.
તે ખાલી પેટ પર શરૂ થાય છે, સામાન્ય રીતે સવારે, ભોજન વચ્ચે લાંબા વિરામ પછી. હુમલા દરમિયાન, લક્ષણો સૂચવે છે કે લોહીમાં ગ્લુકોઝ 2.5 એમએમઓએલ / લિટર અથવા તેનાથી ઓછું આવે છે.
રોગના ન્યુરોગ્લાયકોપેનિક લક્ષણો સામાન્ય માનસિક અથવા ન્યુરોલોજીકલ ડિસઓર્ડર જેવા જ છે. દર્દીઓને સ્નાયુઓની નબળાઇ લાગે છે, તેઓ મૂંઝવણમાં આવે છે, માથાનો દુખાવો શરૂ થાય છે.
કેટલીકવાર હાયપોગ્લાયકેમિક એટેક સાયકોમોટર આંદોલન સાથે થઈ શકે છે:
- દર્દીને મોટરની ચિંતા હોય છે,
- સુખબોધ
- આભાસ
- અનિયંત્રિત આક્રમણ,
- ચીસો પાડતી ચીસો.
સહાનુભૂતિયુક્ત એડ્રેનલ સિસ્ટમ કંપન સાથે અચાનક હાઈપોગ્લાયકેમિઆ, ઠંડા પરસેવો, ભય, પેરેસ્થેસિયા અને ટાકીકાર્ડિયાના દેખાવની પ્રતિક્રિયા આપે છે. જો હુમલો પ્રગતિ કરે છે, તો પછી વાઈના હુમલા થાય છે, ચેતન ગુમાવે છે, કોમા શરૂ થઈ શકે છે.
ગ્લુકોઝના નસમાં વહીવટ દ્વારા સામાન્ય રીતે હુમલો બંધ કરવામાં આવે છે. ચેતના ફરીથી પ્રાપ્ત કર્યા પછી, દર્દીઓ, એક નિયમ તરીકે, શું થયું તે વિશે કંઇ યાદ રાખતા નથી.
આક્રમણ હૃદયની સ્નાયુઓના ટ્રોફિઝમના ઉલ્લંઘનના પરિણામે મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનું કારણ બની શકે છે, તેમજ હેમિપ્લેગિયા અને અફેસીયા (નર્વસ સિસ્ટમમાં સ્થાનિક જખમ), ઉપરાંત ત્યાં ઇન્સ્યુલિન કોમા થવાની સંભાવના છે, આ સ્થિતિને પહેલાથી જ કટોકટીની સંભાળની જરૂર પડશે.
ઇન્સ્યુલનોમાવાળા દર્દીઓમાં ક્રોનિક હાયપોગ્લાયસીમિયા નર્વસ સિસ્ટમના વિક્ષેપ તરફ દોરી જાય છે, જે સંબંધિત સુખાકારીના તબક્કાને અસર કરે છે.
હુમલાઓ વચ્ચેના સમયગાળામાં, દ્રષ્ટિની ક્ષતિ, મેમરી ક્ષતિ, માયાલગીઆ, ઉદાસીનતા હોઈ શકે છે. જો ગાંઠ દૂર થઈ જાય, તો પણ એન્સેફાલોપથી અને બૌદ્ધિક ક્ષમતાઓ અને અન્ય લક્ષણોમાં ઘટાડો સામાન્ય રીતે ચાલુ રહે છે, તેથી, વ્યક્તિની અગાઉની સામાજિક સ્થિતિ અને વ્યાવસાયિક ક્ષમતાઓ ખોવાઈ જાય છે.
હાઈપોગ્લાયકેમિઆના વારંવાર હુમલાવાળા પુરુષો નપુંસક બની શકે છે.
ગાંઠવાળા દર્દીઓની ન્યુરોલોજીકલ તપાસમાં જણાવાયું છે:
- કંડરા અને પેરિઓસ્ટેઅલ રીફ્લેક્સિસની અસમપ્રમાણતા;
- પેટની રીફ્લેક્સિસ અથવા તેમની અસમાનતામાં ઘટાડો;
- nystagmus;
- ત્રાટકશક્તિ ના પેરેસીસ;
- બેબીન્સકી, રોસોલીમો, મરીનેસ્કુ-રેડોવિચના પેથોલોજીકલ રીફ્લેક્સિસ.
ક્લિનિકલ લક્ષણો સામાન્ય રીતે બહુકોષીય અને અસ્પષ્ટતા હોવાના કારણે, ઇન્સ્યુલનોમાવાળા દર્દીઓની કેટલીક વખત ખોટી નિદાન થાય છે, ઉદાહરણ તરીકે, મગજમાં વાઈ અથવા ગાંઠો, તેમજ સ્ટ્રોક, સાયકોસિસ, ન્યુરોસ્થેનીયા, વનસ્પતિવાળો ડિસ્ટોનિયા અને અન્ય.
ઇન્સ્યુલિનોમા અને તેના કારણોનું નિદાન
પ્રારંભિક નિમણૂકમાં, ડ doctorક્ટરએ દર્દી પાસેથી સ્વાદુપિંડનો રોગનો ઇતિહાસ શોધી કા .વો જોઈએ. વ્યક્તિના સીધા સંબંધીઓને કોઈ સ્વાદુપિંડની પેથોલોજી હતી કે કેમ તેના પર વિશેષ ધ્યાન આપવું જોઈએ, અને તે પણ નક્કી કરવા માટે કે ગાંઠના પ્રથમ સંકેતો ક્યારે દેખાયા.
હાયપોગ્લાયકેમિઆ અને ઇન્સ્યુલિનોમાના કારણોને સમજવા માટે, વ્યાપક પ્રયોગશાળા પરીક્ષણો, વિઝ્યુઅલ ઇન્સ્ટ્રુમેન્ટલ પરીક્ષાઓ, પ્રયોગશાળા પરીક્ષણો કરો:
- ઉપવાસ પરીક્ષણ: ઇન્દ્રિય ઇરાદાપૂર્વકની ઉશ્કેરણી અને ઇન્સ્યુલિનmaમાની વ્હિપ્લ ટ્રાઇડ લાક્ષણિકતા - રક્ત ગ્લુકોઝમાં એક ડ્રોપ, ભૂખમરા દરમિયાન ન્યુરોસાયકિક પ્રકૃતિનું અભિવ્યક્તિ, નસમાં ગ્લુકોઝના ઇન્જેક્શન દ્વારા હુમલોથી રાહતની શક્યતા.
- હાયપોગ્લાયકેમિક રાજ્ય બનાવવા માટે, એક્સોજેનસ ઇન્સ્યુલિન (ઇન્સ્યુલિન-સપ્રેસિવ ટેસ્ટ) સંચાલિત થાય છે. તે જ સમયે, લોહીમાં સી-પેપ્ટાઇડની સામગ્રી ઘણી વખત વધે છે, અને ગ્લુકોઝનું મૂલ્ય ખૂબ ઓછું હોય છે.
- ઇન્સ્યુલિન ઉશ્કેરણીજનક પરીક્ષણ - ગ્લુકોગન અથવા ગ્લુકોઝને ઇન્ટ્રાવેન ઇંજેક્શન આપવામાં આવે છે, પરિણામે સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિન મુક્ત થાય છે. ગાંઠવાળા લોકો કરતાં તંદુરસ્ત વ્યક્તિઓમાં ઇન્સ્યુલિનનું પ્રમાણ નોંધપાત્ર રીતે ઓછું છે. તે જ સમયે, ઇન્સ્યુલિન અને ગ્લુકોઝ 0.4 ના પ્રમાણમાં છે (સામાન્ય રીતે આ આંકડો ઓછો હોવો જોઈએ).
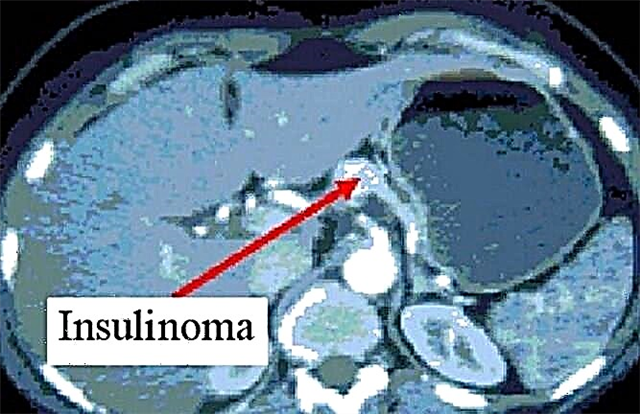
જો આ પરીક્ષણોનાં પરિણામો હકારાત્મક છે, તો પછી ઇન્સ્યુલિનોમાને વધુ સંશોધન કરવામાં આવે છે. આ કરવા માટે, અલ્ટ્રાસાઉન્ડ સ્કેન, મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ અને સ્વાદુપિંડનું સિંટીગ્રાફી, પસંદગીયુક્ત એન્જીયોગ્રાફી (આગળના એક્સ-રે પરીક્ષા સાથે કોન્ટ્રાસ્ટ માધ્યમનું વહીવટ), ઇન્ટ્રાઓપરેટિવ ગ્રંથિ અલ્ટ્રાસોનોગ્રાફી, ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી કરવામાં આવે છે.
ઇન્સ્યુલિનોમાથી અલગ થવું જોઈએ:
- આલ્કોહોલ અથવા ડ્રગ હાયપોગ્લાયકેમિઆ,
- તેમજ એડ્રેનલ કેન્સર,
- કફોત્પાદક અને એડ્રેનલ અપૂર્ણતા,
- ગેલેક્ટોઝેમિયા,
- ડમ્પિંગ સિન્ડ્રોમ.
ઇન્સ્યુલિનોમા ઉપચાર
સામાન્ય રીતે, ઇન્સ્યુલિનોમાને સર્જિકલ સારવારની જરૂર હોય છે. ઓપરેશનનું વોલ્યુમ ઇન્સ્યુલિનોમાના કદ અને તેના સ્થાન પર આધારિત છે. કેટલાક કિસ્સાઓમાં, એક ઇન્સ્યુલિનેક્ટોમી (ગાંઠનું ન્યુક્લેશન), અને ક્યારેક સ્વાદુપિંડનું એક સંશોધન કરવામાં આવે છે.
હસ્તક્ષેપ દરમિયાન ગ્લુકોઝની સાંદ્રતા ગતિશીલ રીતે નક્કી કરીને operationપરેશનની સફળતાનું મૂલ્યાંકન કરવામાં આવે છે.
પોસ્ટopeપરેટિવ જટિલતાઓમાં શામેલ છે:
સ્વાદુપિંડનું સ્વાદુપિંડનું નેક્રોસિસ, અને જો હેમોરહેજિક સ્વાદુપિંડનું નેક્રોસિસનું નિદાન થાય છે, તો જટિલતા સાથે મૃત્યુનું કારણ તેમાં ચોક્કસપણે છે. ;
- પેટનો ફોલ્લો;
- સ્વાદુપિંડનું ભગંદર;
- પેરીટોનિટિસ
જો ઇન્સ્યુલિનોમા અયોગ્ય છે, તો પછી સારવાર રૂ conિચુસ્ત રીતે હાથ ધરવામાં આવે છે, હાયપોગ્લાયકેમિઆ અટકાવવામાં આવે છે, ગ્લુકોગન, એડ્રેનાલિન, ગ્લુકોકોર્ટિકોઇડ્સ, નોરેપીનેફ્રાઇનની મદદથી હુમલાઓ બંધ કરવામાં આવે છે. પ્રારંભિક તબક્કે, દર્દીઓને સામાન્ય રીતે કાર્બોહાઇડ્રેટ્સની વધેલી માત્રા લેવાની ભલામણ કરવામાં આવે છે.
જીવલેણ ઇન્સ્યુલિનોમસ માટે, કીમોથેરાપી ડોક્સોર્યુબિસિન અથવા સ્ટ્રેપ્ટોઝોટોસિન દ્વારા કરવામાં આવે છે.
ઇન્સ્યુલિનોમા માટે નિદાન
ઇન્સ્યુલનોમાના ઉત્તેજના પછી ક્લિનિકલ પુન recoveryપ્રાપ્તિની સંભાવના 65 થી 80% છે. ગાંઠનું નિદાન અને શસ્ત્રક્રિયા દ્વારા વહેલા નિદાન કરવામાં આવે છે, નર્વસ સિસ્ટમમાં વધુ સરળતાથી થતા ફેરફારોને સુધારી શકાય છે.
સર્જરી પછી જીવલેણ 5-10% કેસોમાં થાય છે. 3% દર્દીઓમાં, relaથલો થઈ શકે છે.
10% કેસોમાં, જીવલેણ અધોગતિ થાય છે, જ્યારે ગાંઠની વિનાશક વૃદ્ધિ શરૂ થાય છે, અને મેટાસ્ટેસિસ દૂરના અવયવો અને સિસ્ટમોમાં દેખાય છે.
જીવલેણ ગાંઠોમાં, પૂર્વસૂચન સામાન્ય રીતે નબળું હોય છે, ફક્ત 60% દર્દીઓ બીજા બે વર્ષ સુધી જીવે છે.
રોગના ઇતિહાસવાળા લોકો ન્યુરોલોજીસ્ટ અને એન્ડોક્રિનોલોજિસ્ટ સાથે નોંધાયેલા છે. લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવા માટે, તેઓએ તેમના આહારમાં સંતુલન રાખવું, ખરાબ ટેવો છોડી અને વાર્ષિક તબીબી પરીક્ષાઓ લેવી આવશ્યક છે.