ડાયાબિટીક કોમા એ ડાયાબિટીઝની તીવ્ર ગૂંચવણ છે, તેની સાથે ઉચ્ચ ગ્લાયસીમિયા હોય છે, જે સંપૂર્ણ અથવા સંબંધિત ઇન્સ્યુલિનની ઉણપની પૃષ્ઠભૂમિ સામે થાય છે અને તાત્કાલિક સહાયની જરૂર પડે છે. સ્થિતિને ગંભીર માનવામાં આવે છે, ઝડપથી વિકાસ કરી શકે છે (થોડા કલાકોમાં) અથવા લાંબા સમય સુધી (ઘણા વર્ષો સુધી).
ડાયાબિટીસ કોમા માટે ઇમરજન્સી કેર બે તબક્કાઓ સમાવે છે:
- પૂર્વ-તબીબી - તે દર્દીના સબંધીઓ અથવા ફક્ત નજીકના લોકોનું છે;
- દવા - એમ્બ્યુલન્સ ટીમના પ્રતિનિધિઓ અને તબીબી સંસ્થાઓના કર્મચારીઓ દ્વારા લાયક તબીબી હસ્તક્ષેપ.
કોમાના પ્રકારો
રક્ત અને પેશાબમાં નોંધપાત્ર સંખ્યાવાળા એસીટોન (કીટોન) સંસ્થાઓની રચના દ્વારા કીટોસિડોટિક રાજ્યની લાક્ષણિકતા છે. ઇન્સ્યુલિન આધારિત "મીઠી રોગ" ના પ્રકાર સાથે એક ગૂંચવણ .ભી થાય છે.
હાઈપરosસ્મોલર કોમાના રોગકારક જીવાણુનું નિર્દેશન જટિલ નિર્જલીકરણ અને હાઈ બ્લડ ઓસ્મોલેરિટી સાથે સંકળાયેલું છે. તે ઇન્સ્યુલિન-સ્વતંત્ર પ્રકારના અંતર્ગત રોગવાળા દર્દીઓમાં વિકસે છે.
લક્ષણોમાં તફાવત
બે પ્રકારના ડાયાબિટીસ કોમાના ક્લિનિકલ લાક્ષણિકતાઓ સમાન છે:
- રોગવિજ્ ;ાનવિષયક તરસ;
- શુષ્ક મોં ની લાગણી;
- પોલ્યુરિયા;
- માનસિક આંચકી;
- auseબકા અને omલટી
- પેટમાં દુખાવો.
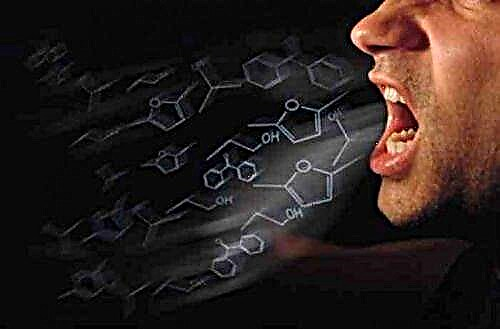
એસીટોનની ગંધ એ એક અભિવ્યક્તિ છે જે કેટોસિડોસિસને અન્ય તીવ્ર પરિસ્થિતિઓથી અલગ પાડે છે
એકબીજાથી અલગ થનારા રાજ્યોને અલગ પાડવાનો એક મહત્વપૂર્ણ મુદ્દો એ કેટોસીડોસિસ દરમિયાન શ્વાસ બહાર કાledતી હવામાં એસિટોન ગંધની હાજરી અને હાઈપરerસ્મોલર કોમામાં તેની ગેરહાજરી છે. આ વિશિષ્ટ લક્ષણ એ કેટટોન બોડીઝની વધુ સંખ્યાની હાજરીનું સૂચક છે.
વધુ યુક્તિઓ
પૂર્વ-તબીબી તબક્કો
કોઈપણ પ્રકારના ડાયાબિટીક કોમા માટે પ્રથમ સહાય લાયક નિષ્ણાતોના આગમન સુધી ઘટનાઓની શ્રેણીથી પ્રારંભ થવી જોઈએ.
 ડાયાબિટીઝમાં ગ્લાયસીમિયા શું છે
ડાયાબિટીઝમાં ગ્લાયસીમિયા શું છે- દર્દીને એલિવેશન વિના આડી સપાટી પર મૂકવો જોઈએ.
- કપડા છૂટા કરવા અથવા ઉપલા કપડાના તે ભાગોને દૂર કરવા જે સહાયમાં અવરોધો બનાવે છે.
- શ્વાસની તકલીફ અને ભારે deepંડા શ્વાસ સાથે, વિંડો ખોલો જેથી તાજી હવામાં પ્રવેશ હોય.
- એમ્બ્યુલન્સના આગમન પહેલાં મહત્વપૂર્ણ સંકેતોની સતત દેખરેખ (પલ્સ, શ્વાસ, બળતરા પ્રત્યેની પ્રતિક્રિયા). જો શક્ય હોય તો, તેને લાયક નિષ્ણાતોને પ્રદાન કરવા માટે ડેટા રેકોર્ડ કરો.
- જો શ્વસન ધરપકડ અથવા ધબકારા આવે છે, તો તરત જ કાર્ડિયોપલ્મોનરી રિસિસિટેશન પર આગળ વધો. દર્દીને ચેતના પ્રાપ્ત થયા પછી, તેને એકલા ન છોડો.
- દર્દીની ચેતનાની સ્થિતિ નક્કી કરો. તેનું નામ, ઉંમર, તે ક્યાં છે, તેની બાજુમાં કોણ છે તે પૂછો.
- જ્યારે કોઈ વ્યક્તિ ઉલટી કરે છે, ત્યારે તે ઉભું કરવું અશક્ય છે, માથું તેની બાજુ પર ફેરવવું આવશ્યક છે જેથી omલટી થવાની આશા ન થાય.
- માનસિક આક્રમણના કિસ્સામાં, દર્દીનું શરીર તેની બાજુએ ફેરવવામાં આવે છે, દાંત વચ્ચે એક નક્કર પદાર્થ શામેલ કરવામાં આવે છે (ધાતુનો ઉપયોગ કરવાની મનાઈ છે).
- જો ઇચ્છિત હોય, તો તમારે હીટિંગ પેડ્સ, પીણાવાળા વ્યક્તિને ગરમ કરવાની જરૂર છે.
- જો દર્દી ઇન્સ્યુલિન થેરેપી પર હોય અને સ્પષ્ટ મન હોય, તો તેને ઇન્જેક્શન બનાવવામાં મદદ કરો.

ડાયાબિટીઝની સમયસર સંભાળ એ અનુકૂળ પરિણામની બાંયધરી છે
કેટોએસિડોટિક કોમા
તબીબી તબક્કે હસ્તક્ષેપની એલ્ગોરિધમ ડાયાબિટીસ મેલીટસમાં કોમાના વિકાસ પર આધારિત છે. સ્થળ પર કટોકટીની સંભાળ, પેટને ઉત્સાહિત કરવા માટે નાસોગાસ્ટ્રિક ટ્યુબ સ્ટેજીંગમાં શામેલ છે. જો જરૂરી હોય તો, oxygenક્સિજન (ઓક્સિજન ઉપચાર) સાથે શરીરના આંતરડા અને સંતૃપ્તિ હાથ ધરવામાં આવે છે.
ઇન્સ્યુલિન ઉપચાર
લાયક તબીબી સંભાળનો આધાર એ સઘન ઇન્સ્યુલિન ઉપચારનું સંચાલન છે. ફક્ત ટૂંકા અભિનયવાળા હોર્મોનનો ઉપયોગ કરવામાં આવે છે, જે નાના ડોઝમાં આપવામાં આવે છે. પ્રથમ, સ્નાયુમાં અથવા નસમાં ડ્રગના 20 આઇયુ સુધી દાખલ કરો, પછી પ્રેરણા દરમિયાન ઉકેલો સાથે 6-8 આઈયુ માટે દર કલાકે.
જો ગ્લિસેમિયા 2 કલાકની અંતર્ગત ઘટતો નથી, તો ઇન્સ્યુલિનની માત્રા બમણી થાય છે. પ્રયોગશાળા પરીક્ષણો બતાવે છે કે ખાંડનું સ્તર 11-14 એમએમઓએલ / એલ સુધી પહોંચી ગયું છે, હોર્મોનની માત્રા અડધાથી ઓછી થઈ ગઈ છે અને તે હવે શરીરવિજ્ologyાન પર આપવામાં આવતી નથી, પરંતુ 5% સાંદ્રતાના ગ્લુકોઝ સોલ્યુશન પર. ગ્લિસેમિયામાં વધુ ઘટાડો સાથે, હોર્મોનનો ડોઝ તે મુજબ ઘટાડો થાય છે.
જ્યારે સૂચકાંકો 10 એમએમઓએલ / એલ સુધી પહોંચી ગયા છે, ત્યારે આંતરસ્ત્રાવીય દવા દર 4 કલાકે પરંપરાગત રીતે (સબક્યુટ્યુનલી) સંચાલિત થવાની શરૂઆત થાય છે. આવી સઘન ઉપચાર 5 દિવસ સુધી અથવા દર્દીની સ્થિતિ સુધરે ત્યાં સુધી ચાલે છે.

રક્ત પરીક્ષણ - રક્ત ખાંડને નિયંત્રિત કરવાની ક્ષમતા
મહત્વપૂર્ણ! બાળકો માટે, ડોઝની ગણતરી નીચે પ્રમાણે કરવામાં આવે છે: એક વખત કિલોગ્રામ દીઠ 0.1 યુનિટ્સ, પછી સ્નાયુમાં અથવા નસમાં દર કલાકે સમાન રકમ.
રિહાઇડ્રેશન
નીચેના ઉકેલોનો ઉપયોગ શરીરમાં પ્રવાહીને પુન solutionsસ્થાપિત કરવા માટે થાય છે, જે પ્રેરણા દ્વારા સંચાલિત થાય છે:
- સોડિયમ ક્લોરાઇડ 0.9%;
- 5% સાંદ્રતાના ગ્લુકોઝ;
- રિંગર-લોક.
રિયોપોલિગ્લ્યુકિન, હેમોડેઝ અને સમાન ઉકેલોનો ઉપયોગ થતો નથી, જેથી લોહીની અસ્વસ્થતા સૂચકાંકોમાં વધુ વધારો થતો નથી. પ્રથમ 1000 મિલી પ્રવાહી દર્દીની સંભાળના પ્રથમ કલાકમાં ઇન્જેક્ટ કરવામાં આવે છે, બીજો 2 કલાકની અંદર, ત્રીજો 4 કલાકની અંદર. શરીરના નિર્જલીકરણની ભરપાઇ થાય ત્યાં સુધી, દરેક અનુગામી 800-1000 મિલી પ્રવાહી 6-8 કલાકમાં સંચાલિત થવી જોઈએ.
એસિડિસિસ અને ઇલેક્ટ્રોલાઇટ સંતુલનની સુધારણા
રક્ત એસિડિટીના સૂચકાંકો 7.1 થી ઉપરના ઇન્સ્યુલિનની રજૂઆત અને રિહાઇડ્રેશન પ્રક્રિયા દ્વારા પુન areસ્થાપિત કરવામાં આવે છે. જો સંખ્યા ઓછી હોય, તો 4% સોડિયમ બાયકાર્બોનેટ નસમાં સંચાલિત થાય છે. એનિમા એ જ સોલ્યુશન સાથે મૂકવામાં આવે છે અને જો જરૂરી હોય તો પેટ ધોવાઇ જાય છે. સમાંતરમાં, 10% સાંદ્રતામાં પોટેશિયમ ક્લોરાઇડની નિમણૂક આવશ્યક છે (ડોઝ ઉમેરવામાં આવેલા બાયકાર્બોનેટની માત્રાને આધારે વ્યક્તિગત રીતે ગણતરી કરવામાં આવે છે).

ઇન્ફ્યુઝન થેરેપી એ ડાયાબિટીસ કોમાની વ્યાપક સારવારનો એક ભાગ છે
લોહીમાં પોટેશિયમ પુન restoreસ્થાપિત કરવા માટે, પોટેશિયમ ક્લોરાઇડનો ઉપયોગ કરો. પદાર્થનું સ્તર 6 એમએમઓએલ / એલ સુધી પહોંચે ત્યારે દવા બંધ કરવામાં આવે છે.
વધુ યુક્તિઓ
તેમાં નીચેના પગલાં શામેલ છે:
- આવશ્યક સ્તર પ્રાપ્ત ન થાય ત્યાં સુધી ઇન્સ્યુલિનની નાની માત્રા.
- રક્ત એસિડિટીને સામાન્ય બનાવવા માટે ઇન્ટ્રાવેનલી 2.5% સોડિયમ બાયકાર્બોનેટ સોલ્યુશન.
- ઓછી સંખ્યામાં બ્લડ પ્રેશર સાથે - નોરેપીનેફ્રાઇન, ડોપામાઇન.
- સેરેબ્રલ એડીમા - મૂત્રવર્ધક પદાર્થ અને ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ.
- એન્ટીબેક્ટેરિયલ દવાઓ. જો ચેપનું ધ્યાન દૃષ્ટિની અદૃશ્ય હોય, તો પેનિસિલિન જૂથનો પ્રતિનિધિ સૂચવવામાં આવે છે, જો ચેપ હાજર હોય, તો મેટ્રોનીડાઝોલ એન્ટિબાયોટિકમાં ઉમેરવામાં આવે છે.
- જ્યારે દર્દી બેડ આરામનું અવલોકન કરે છે - હેપરિન ઉપચાર.
- દર 4 કલાકે, પેશાબની હાજરી તપાસવામાં આવે છે, ગેરહાજરીમાં - મૂત્રાશયનું કેથેરાઇઝેશન.
હાયપરosસ્મોલર કોમા
એમ્બ્યુલન્સ ટીમ નાસોગાસ્ટ્રિક ટ્યુબની સ્થાપના કરે છે અને પેટની સામગ્રીની મહાપ્રાણ કરે છે. જો જરૂરી હોય તો, ઇન્ટ્યુબેશન, ઓક્સિજન ઉપચાર, પુનર્જીવન હાથ ધરવામાં આવે છે.
તબીબી સંભાળની જોગવાઈની સુવિધાઓ:
- લોહીના અસ્મોલિટી સંકેતોને પુનર્સ્થાપિત કરવા માટે, મોટા પ્રમાણમાં પ્રેરણા ઉપચાર હાથ ધરવામાં આવે છે, જે હાયપોટોનિક સોડિયમ ક્લોરાઇડ સોલ્યુશનથી શરૂ થાય છે. પ્રથમ કલાકમાં, 2 લિટર પ્રવાહી ઇન્જેક્શન આપવામાં આવે છે, બીજા 24-10 કલાકમાં અન્ય 8-10 લિટર ઇન્જેક્શન આપવામાં આવે છે.
- જ્યારે ખાંડ 11-13 એમએમઓએલ / એલ સુધી પહોંચે છે, ત્યારે ગ્લુકોઝ સોલ્યુશન હાયપોગ્લાયકેમિઆને રોકવા માટે શિરામાં નાખવામાં આવે છે.
- ઇન્સ્યુલિન 10-10 એકમ (એકવાર) ની માત્રામાં સ્નાયુમાં અથવા નસમાં નાખવામાં આવે છે. આગળ દર કલાકે 6-8 પીઆઈસીઇએસ.
- લોહીમાં સામાન્ય રીતે પોટેશિયમના સૂચકાંકો પોટેશિયમ ક્લોરાઇડ (સોડિયમ ક્લોરાઇડના 1 લિટર દીઠ 10 મિલી) ની રજૂઆત કરવાની જરૂરિયાત દર્શાવે છે.
- દર્દીને ચાલવાનું શરૂ ન થાય ત્યાં સુધી હેપરિન ઉપચાર.
- સેરેબ્રલ એડીમાના વિકાસ સાથે - લસિક્સ, એડ્રેનલ હોર્મોન્સ.

ડાયાબિટીઝની તીવ્ર ગૂંચવણોના વિકાસ માટે દર્દીની હોસ્પિટલમાં દાખલ થવાની પૂર્વશરત છે
હૃદયના કાર્યને ટેકો આપવા માટે, કાર્ડિયાક ગ્લાયકોસાઇડ્સને ડ્રોપર (સ્ટ્રોફantન્ટિન, કોર્ગલીકોન) માં ઉમેરવામાં આવે છે. મેટાબોલિક અને oxક્સિડેટીવ પ્રક્રિયાઓને સુધારવા માટે - કોકરબોક્સિલેઝ, વિટામિન સી, જૂથ બી, ગ્લુટેમિક એસિડ.
દર્દીઓની સ્થિતિ સ્થિર થયા પછી તેનું પોષણ એ ખૂબ મહત્વનું છે. ચેતના સંપૂર્ણપણે પુન isસ્થાપિત થઈ હોવાથી, સુપાચ્ય કાર્બોહાઇડ્રેટ - સોજી, મધ, જામનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે. ઘણું પીવું મહત્વનું છે - રસ (નારંગી, ટામેટાં, સફરજનમાંથી), ગરમ આલ્કલાઇન પાણી. આગળ, પોર્રીજ, ડેરી ઉત્પાદનો, વનસ્પતિ અને ફળની પ્યુરી ઉમેરો. અઠવાડિયા દરમિયાન, પ્રાણી મૂળના લિપિડ્સ અને પ્રોટીન વ્યવહારિક રીતે આહારમાં દાખલ થતા નથી.