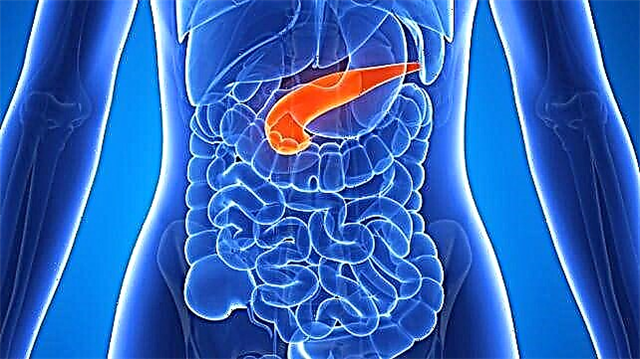
ડાયાબિટીક પગ ત્વચા, મોટા અને નાના જહાજો, ચેતા અંત, હાડકાની પેશીઓ અને પગના સ્નાયુઓને થતા નુકસાનને સૂચવે છે. આ રોગવિજ્ .ાનવિષયક ઘટનાનું કારણ લોહીમાં એલિવેટેડ ખાંડના સ્તરની હાજરીમાં ઝેરના સંપર્ક સાથે સંકળાયેલું છે, જેનો વધારો સ્વાદુપિંડમાં ઉત્પન્ન થતાં હોર્મોન ઇન્સ્યુલિન દ્વારા તેના નિયમનના ઉલ્લંઘનને કારણે થાય છે.
સિન્ડ્રોમ શા માટે વિકસિત થાય છે?
ડાયાબિટીક ફુટ સિન્ડ્રોમ એ ડાયાબિટીસ મેલીટસની ગૂંચવણ છે, જ્યારે લોહીમાં ગ્લુકોઝના સ્તરમાં લાંબા સમય સુધી વધારો મોટા અને નાના વાહિનીઓ, નર્વસ સિસ્ટમ, હાડકાની પેશીઓ અને સ્નાયુઓને અસર કરે છે.
પરિણામે, આવા રોગ સાથે, ઘણા અવયવો અને સિસ્ટમોને નુકસાન થાય છે. આ ઉપરાંત પગમાં, ખાસ કરીને પગની ઘૂંટી અને પગમાં લોહીની સપ્લાયમાં બગાડ થાય છે, કારણ કે તે હૃદયથી દૂર છે.
પગની નર્વસ સિસ્ટમ પર ગ્લુકોઝની માત્રામાં વધારો થવાની લાંબી અસર દરમિયાન, ડાયાબિટીક પ્રકારનું ન્યુરોપથી વિકસે છે, જે પીડા સંવેદનશીલતામાં ઘટાડો તરફ દોરી જાય છે, જ્યારે પગ પર ત્વચાના નાના જખમ દર્દીઓ દ્વારા અનુભવાય નથી અને સારી રીતે મટાડતા નથી. વ walkingકિંગ દરમિયાન, પગ ભારે ભરવામાં આવે છે, જે ઝડપથી પુન recoveryપ્રાપ્તિ અટકાવે છે, અને ડાયાબિટીક પગના સિન્ડ્રોમનો વિકાસ ચાલુ રહે છે.
રોગના પ્રકારો
ડાયાબિટીક પગના ફોર્મ:
- ન્યુરોપેથીક - ચેતા પેશીઓને નુકસાન.
- ઇસ્કેમિક - લોહીનો પ્રવાહ વ્યગ્ર છે.
- મિશ્ર - બંને ન્યુરોપેથીક અને ઇસ્કેમિક સ્વરૂપના સંકેતો પ્રગટ થાય છે.
ડાયાબિટીક ફીટ સિન્ડ્રોમ પગમાં દુખાવો તરફ દોરી જાય છે, જ્યારે બાકીના સમયે પીડા વધુ મજબૂત બને છે, અને ચળવળ દરમિયાન તે નબળી પડે છે. ચેતા પેશીઓમાં ખલેલના અન્ય સૂચકાંકો પણ અવલોકન કરે છે - સળગતી ઉત્તેજના, નિષ્ક્રિયતા આવે છે, પગમાં કળતર થાય છે.
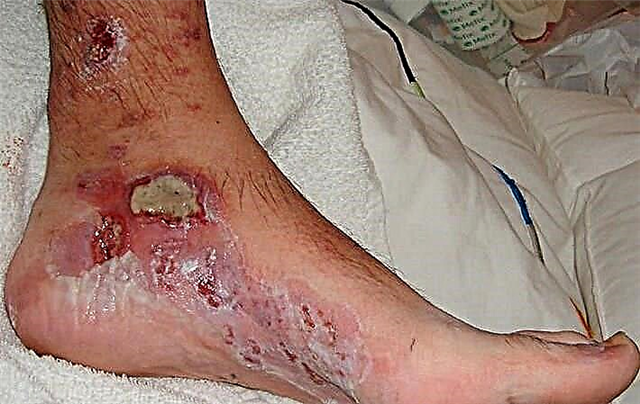
નબળા પરિભ્રમણને કારણે occurંડા પેશીઓના જખમ સાથે, અલ્સર થાય છે, તેઓ નબળી રૂઝાય છે, તેમજ ચેપી જખમ, ગેંગ્રેન.
સિન્ડ્રોમના અભિવ્યક્તિઓ
ડાયાબિટીક ફુટ સિન્ડ્રોમ, જે મોટા ફેરફારોનું જોખમ વધારે છે, તેને "નાના પગની સમસ્યા" પણ કહેવામાં આવે છે. તેઓ ગંભીર ઉલ્લંઘન સાથે જોડાયેલા નથી તે હકીકત હોવા છતાં, તેમ છતાં, તેઓને કોઈ પણ સંજોગોમાં સારવાર આપવી જોઈએ નહીં, કારણ કે તેઓ ગંભીર બિમારીઓ તરફ દોરી શકે છે, જેમાં શામેલ છે:
ફોટામાંની જેમ ચુસ્ત બૂટ દબાવવાને કારણે નેઇલની નીચે હેમરેજને લીધે ખીલી કાળી થાય છે. જો હેમરેજ પોતાને હલ ન કરે તો આ પ્યુુઅલ્યુન્ટ પ્રક્રિયાનું કારણ બની શકે છે. તો પછી તમારે જૂતા ન પહેરવા જોઈએ જેનાથી હેમરેજ થાય છે. જો સપોર્શન આવી ગયું છે, તો ડ aક્ટરની મુલાકાત લેવી જોઈએ.
નખ પર ફૂગ - ખીલી જાડા થાય છે, રંગ બદલાય છે, અપારદર્શક બને છે. આવી નેઇલ પાડોશમાં સ્થિત આંગળી પર દબાણ લાવી શકે છે, અથવા, જૂતા પરના દબાણને કારણે, ખીલી હેઠળ પ્યુર્યુલન્ટ પ્રક્રિયા થઈ શકે છે અને ડાયાબિટીસના પગનો વિકાસ થઈ શકે છે. ત્વચારોગ વિજ્ .ાનીની મુલાકાત લેવી જરૂરી છે, જે પ્રયોગશાળામાં સ્ક્રેપિંગનો ઉપયોગ કરીને ઉપચાર નિદાન કરશે અને નક્કી કરશે.
મકાઈ, મકાઈ - હેમરેજ, તેમજ પ્યુર્યુલન્ટ પ્રક્રિયા, અહીં ઘણી વાર થઈ શકે છે. મકાઈને પ્યુમિસથી કા mustી નાખવી આવશ્યક છે, પરંતુ તેને ગરમ પાણીમાં વરાળ આપશો નહીં, પ્લાસ્ટરનો ઉપયોગ કરશો નહીં અને તેમને નરમ પાડશો નહીં. જૂતાને બદલવું આવશ્યક છે, ઓર્થોપેડિસ્ટ ઇનસોલ્સને પસંદ કરવામાં સહાય કરે છે, આ રીતે ડાયાબિટીસનો પગ પોતાને મેનીફેસ્ટ કરે છે.
નેઇલ કટીંગ દરમિયાન ત્વચાને નુકસાન - પેઇન સિન્ડ્રોમના ઘટાડાને કારણે દેખાય છે, ડાયાબિટીસના પગમાં સંવેદનાઓ ઓછી થાય છે, અને વધુ પડતા વજનવાળા અથવા દૃષ્ટિહીન વ્યક્તિ માટે તેના નખને સારી રીતે ટ્રિમ કરવું મુશ્કેલ બને છે. નુકસાનના વિસ્તારમાં અલ્સર રચાય છે. કાપીને એન્ટિમાઇક્રોબાયલ તૈયારી સાથે સારવાર કરવી જોઈએ અને જંતુરહિત પાટો સાથે ઘા. તમારે તમારા નખને યોગ્ય રીતે ટ્રિમ કરવાનો પ્રયાસ કરવો જોઈએ - 1 મીમી છોડીને, તેમને ખૂબ જ મૂળમાં કાપી નાખો. જો તમારી દૃષ્ટિ નબળી છે, તો પ્રિયજનોની મદદ લેવાનું વધુ સારું છે.
રાહ પરની તિરાડો - ઉઘાડપગું અથવા પગરખાં વ shoesકિંગ કરતી વખતે થાય છે, જ્યાં શુષ્ક ત્વચા સાથે હીલ ખુલ્લી હોય છે. ડાયાબિટીક પગ તિરાડોની ઝડપી સહાયક તરફ દોરી જાય છે, તેઓ ડાયાબિટીસ અલ્સર બની શકે છે. હીલના ક્ષેત્રમાં સુકા ત્વચાને મલમ અને ક્રીમથી સારવાર આપવામાં આવે છે જેમાં યુરિયા હોય છે (કusલ્યુસન, ડાયાક્રેમ, બાલઝમેડ, હીલ-ક્રીમ, વગેરે). આ ઉપરાંત, રાહ પર પ્યુમિસ લગાવવું જોઈએ; બંધ હીલ સાથે જૂતા પહેરવાની ભલામણ કરવામાં આવે છે. તે ઘટનામાં કે જ્યારે તિરાડો deepંડા થઈ, લોહી વહેવા લાગ્યું - ડાયાબિટીક પગના કેન્દ્રની સેવાઓનો ઉપયોગ કરવો જરૂરી છે.
પગ પર ફૂગ - પગની ત્વચાની છાલ અને શુષ્કતા સાથે એક સાથે તિરાડોના તબક્કાના વિકાસનું કારણ બને છે. ડાયાબિટીક પગ તિરાડોની રચના તરફ દોરી જાય છે જે ડાયાબિટીક અલ્સરમાં ફેરવાય છે. નેઇલ ફૂગની જેમ, ત્વચારોગ વિજ્ consultationાનીની સલાહ જરૂરી છે.
પગની વિરૂપતા - અંગૂઠા પર હાડકામાં વધારો (જ્યારે આંગળી પ્રથમ સંયુક્તના ક્ષેત્રમાં વળે છે) - તે ભાગ પર મકાઈના દેખાવ તરફ દોરી જાય છે જે બહાર નીકળે છે. પછી તમારે પગના ક્ષતિગ્રસ્ત વિસ્તાર પર દબાણ દૂર કરવા માટે ઓર્થોપેડિક જૂતા, ઇનસોલ્સ પસંદ અને પહેરવાની જરૂર પડશે, જેથી આ તબક્કો વિકસિત ન થાય.
ડાયાબિટીસમાં પગની ગેંગ્રેન એ સિન્ડ્રોમના સ્વરૂપનો સૌથી ગંભીર તબક્કો છે. તે થાય છે જો એનારોબિક ચેપ પગ અને નીચલા પગમાં ગંભીર રુધિરાભિસરણ વિકૃતિઓમાં વિકસે છે. પ્રક્રિયા એકદમ ઝડપી છે અને મોટે ભાગે ગંભીર પરિણામો, મૃત્યુ પણ થઈ શકે છે. આજે, ગેંગ્રેન સ્ટેજની સારવાર માટેની મુખ્ય પદ્ધતિઓમાં અંગવિચ્છેદન એક છે. આ ઉપરાંત, એન્ટિબાયોટિક્સ અને નશોના નિકાલનો ઉપયોગ થાય છે. આ કારણોસર, સમયસર સિન્ડ્રોમની સારવાર શરૂ કરવી અત્યંત મહત્વપૂર્ણ છે.
ડાયાબિટીક પગની સંભાળ કેવી રીતે રાખવી?
સહેજ બળતરા સમયે નિષ્ણાતની મુલાકાત લેવી જરૂરી છે. એક નાની બળતરા પ્રક્રિયા ગંભીર ગૂંચવણો પેદા કરી શકે છે, અને ડાયાબિટીસના પગની સારવાર મુશ્કેલ બનશે.
પગની સ્વચ્છતા ઘરે દરરોજ હાથ ધરવામાં આવે છે, સળીયાથી નરમાશથી લૂછી. આંગળીઓ વચ્ચેના અંતરાલો ધ્યાનમાં રાખો - તેમને સંપૂર્ણ ધોવા અને સૂકવવાની પણ જરૂર પડે છે, આ નીચલા હાથપગના ડાયાબિટીક પોલિનોરોપેથી જેવી સમસ્યાને ટ્રિગર કરવામાં મદદ કરશે નહીં ...
ઇજાઓ, કટ, તિરાડો, ફોલ્લાઓ અને ચેપનું કારણ બની શકે તેવી અન્ય ઇજાઓ ઓળખવા માટે દરરોજ પગની તપાસ કરો. અરીસાઓનો ઉપયોગ કરીને પગની નિરીક્ષણ કરી શકાય છે. જો દર્દીની નજર ઓછી હોય, તો તેણે તેના પરિવારના કોઈની મદદ લેવી જોઈએ.
દરરોજ, મકાઈ અને મકાઈને ટાળવા માટે તમારે જૂતાની તપાસ કરવાની જરૂર છે, જેના કારણ વિદેશી પદાર્થના જૂતામાં પ્રવેશ થઈ શકે છે, ક્ષીણ થઈ ગયેલા ઇન્સોલ, ક્ષતિગ્રસ્ત અસ્તરની હાજરી.
દરરોજ તમારે સksક્સને બદલવાની જરૂર છે, જે ચુસ્ત સ્થિતિસ્થાપક વિના યોગ્ય કદ હોવી જોઈએ. વાયરવાળા મોજાં પહેરવાની ભલામણ કરવામાં આવતી નથી, આ બધી ક્રિયાઓ ઘરે કરી શકાય છે.
પગ પર સંપૂર્ણ રીતે બેસીને, જૂતાને આરામદાયક બનાવવાનો પ્રયાસ કરો. એવા પગરખાં ખરીદશો નહીં કે જેને પોસ્ટિંગની જરૂર હોય. જો ત્યાં પગનું મોટું વિરૂપતા હોય, તો તમારે વિશેષ વિકલાંગ જૂતાનો ઉપયોગ કરવાની જરૂર છે. એકદમ પગ પર શેરીનાં જૂતા ન પહેરશો. અંગૂઠાની વચ્ચે પટ્ટો હોય ત્યાં સેન્ડલ પહેરવાની જરૂર નથી. ગરમ રેતી, માટી વગેરે પર પગરખાં વિના ચાલવું પ્રતિબંધિત છે.
ઇજાના કિસ્સામાં, ડાયાબિટીસના પગની સારવારમાં દારૂ, આયોડિન, તેજસ્વી લીલો, પોટેશિયમ પરમેંગેનેટનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી, કારણ કે તેમાં ટેનિંગ એજન્ટો હોય છે. વિશેષ દવાઓ - હરિતદ્રવ્ય, મિરામિસ્ટિન, ડાયોક્સિડિન અથવા હાઇડ્રોજન પેરોક્સાઇડ સાથેના 3% સોલ્યુશનમાં નુકસાનની સારવાર માટે સલાહ આપવામાં આવે છે, એક જંતુરહિત પટ્ટી લાગુ કરવી જોઈએ.
પગની ત્વચાની ઇજાઓથી સાવધ રહો. તે રસાયણોનો ઉપયોગ કરવા માટે પ્રતિબંધિત છે જે મકાઈને નરમ કરવામાં મદદ કરે છે, તમારે રેઝર, સ્કેલ્પેલ અને અન્ય કટીંગ ડિવાઇસીસ સાથે મકાઈને દૂર કરવાની જરૂર નથી. પ્યુમિસ અથવા નેઇલ ફાઇલનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
તમારે સીધી લાઇનમાં નખ કાપવાની જરૂર છે, તમે ખૂણાઓને ગોળાકાર કરી શકતા નથી. નેઇલને સીલ કરતી વખતે, તમારે તેને ટ્રિમ કરવાની જરૂર નથી, પરંતુ તેને ફાઇલ કરવાની જરૂર છે. નબળી દ્રષ્ટિ સાથે, દર્દીએ નજીકના કોઈની પાસે મદદ માંગવી જોઈએ.
જ્યારે પગ પરની ત્વચા શુષ્કતા માટે જોખમી હોય છે, ત્યારે તમારે તેને દરરોજ એક ચીકણું ક્રીમ લગાવવું જોઈએ, જેમાં આંગળીઓ વચ્ચેનું અંતર ટાળવું, આલૂ, દરિયાઈ બકથ્રોન તેલ શામેલ હોવું જોઈએ. યુરિયા (ક Callલ્યુસન, બાલઝમેડ અને અન્ય) નો સમાવેશ કરતી ક્રિમનો ઉપયોગ કરવો માન્ય છે.
ધૂમ્રપાન છોડવું જરૂરી છે, કારણ કે આવા વ્યસનથી ગેંગ્રેઇનનું જોખમ 2.5 ગણો વધે છે.
ડાયાબિટીક પગના પગરખાં શું હોવા જોઈએ?
નિવારક પગલાં માટે, ઓર્થોપેડિક જૂતા ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે જરૂરી છે જેમની પાસે પગની વિરૂપતા છે. સારી રીતે પસંદ કરેલા પગરખાં ડાયાબિટીસના પગ બનાવવાનું જોખમ 3 ગણો ઘટાડી શકે છે.
શૂઝની કેટલીક લાક્ષણિકતાઓ જે ડાયાબિટીઝના દર્દીઓ માટે યોગ્ય છે:
- સીમ વિના અથવા તેમની સૌથી નાની હાજરી સાથેના પગરખાં.
- પગરખાં સાંકડી નથી જેથી તેમની પહોળાઈ એકમાત્રની પહોળાઈ કરતા ઓછી ન હોય.
- જૂતાની માત્રા વેલ્ક્રો અથવા લેસિંગની મદદથી ગોઠવવામાં આવે છે.
- જૂતા પરનો એકમાત્ર સખત હોવો જોઈએ, રોલ સાથે.
- જૂતાની સામગ્રી, બંને ઉપલા ભાગ અને અસ્તર, લવચીક છે.
- તે જરૂરી છે કે પગરખાં વિશાળ હોય, અને તેમાં ઓર્થોપેડિક ઇન્સોલ મૂકવામાં આવે.
- હીલના આગળના ભાગમાં બેવલ હોય છે.
- ઇનસોલ નરમ અને ઓછામાં ઓછા 1 સે.મી. જાડા હોવા જોઈએ.
- જો પગમાં કોઈ વિરૂપતા હોય, તો પછી વ્યક્તિગત ટેલરિંગના ઇનસોલ્સ બનાવવી જરૂરી છે, જે છ મહિનાથી એક વર્ષ સુધી પહેરી શકાય છે.
જૂતા ખરીદતી વખતે અને પહેરતી વખતે, નીચેની શરતો પૂરી કરવી આવશ્યક છે:
- બપોર પછી બૂટ ખરીદવા જોઈએ, જ્યારે પગની સોજો જોઇ શકાય છે, અને બૂટનું કદ ચોકસાઈથી નક્કી કરવામાં આવે છે.
- શુઝ નરમ, આરામદાયક, પહોળા હોવા જોઈએ, પગ પર સંપૂર્ણ રીતે બેસવું જોઈએ, કુદરતી સામગ્રીથી બનેલું છે, જેથી આગળ મૂકતી વખતે અસ્વસ્થતા ન લાગે. શુઝ પગ ચપટી ન જોઈએ.
- પગની સંવેદનશીલતામાં ઘટાડો સાથે, ફિટિંગ દરમિયાન પગની પેટર્નનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે (તમારે તમારા પગને કાગળના ટુકડા પર રાખવાની જરૂર છે, પગને વર્તુળ કરો અને ગોળાકાર સ્કેચ કાપી નાખો). આ ઇન્સોલ જૂતામાં દાખલ કરવામાં આવે છે - જો તે કિનારીઓ વળે છે, તો તેનો અર્થ એ છે કે પગરખાં દબાવવામાં આવશે, મકાઈ અને ચાફિંગ આવી શકે છે.
- લેસિંગ યોગ્ય હોવું જોઈએ - લેસને પાર ન કરો, પરંતુ તેમને સમાંતર દાખલ કરો.
- સ sક વગર પગરખાં પહેરશો નહીં.
ડાયાબિટીક પગની સારવાર
ડાયાબિટીકના પગ માટેના એક વિશેષ કેન્દ્રમાં સર્જનોની મદદ સૌથી લાયક છે. આ કેન્દ્રો અથવા officesફિસો મોટાભાગના મોટા ક્લિનિક્સમાં ઉપલબ્ધ છે. જો તમે ડાયાબિટીક પગની officeફિસમાં પ્રવેશ કરી શકતા નથી, તો તમારે એન્ડોક્રિનોલોજિસ્ટ અથવા સર્જનની સલાહ લેવી જોઈએ.
ફક્ત સહાય માટે ડોકટરો તરફ જઇને, તમે જટિલ સ્વરૂપો અને ડાયાબિટીસ મેલિટસની ગંભીર ગૂંચવણોના વિકાસને ટાળી શકો છો, જે ડાયાબિટીસના પગ તરફ દોરી જાય છે, સારવાર ફક્ત ડ doctorક્ટર દ્વારા હાથ ધરવામાં આવવી જોઈએ, અને પછી નીચલા હાથપગની એન્જીયોપેથી ધીમી કરી શકાય છે.
તબીબી નિષ્ણાતોનો સંપર્ક કરવો જોઈએ કે જેથી એકમાત્ર ત્વચાને કોઈ નુકસાન થયું હોય. ડાયાબિટીક પગની સારવાર દરમિયાન, એન્ટિમાઇક્રોબાયલ્સનો ઉપયોગ કરવામાં આવે છે જેમાં ડાઇક્સાઇડિન, ક્લોરહેક્સિડાઇન અને અન્ય જેવા કમાવવાની ગુણધર્મો નથી.
આયોડિન, આલ્કોહોલ, ગ્રીનબેક, પોટેશિયમ પરમેંગેનેટ પર પ્રતિબંધ છે, કારણ કે તેઓ ટેનિંગ ગુણધર્મોને કારણે પગના ઉપચારને વધુ ખરાબ કરી શકે છે. નવીનતમ ડ્રેસિંગ્સનો ઉપયોગ કરવો મહત્વપૂર્ણ છે કે જે ઘાને વળગી નથી, જે તેમને ગauઝથી અલગ પાડે છે.
ઘાયલ ઉપચાર પદ્ધતિસર હાથ ધરવા જોઈએ, મૃત પેશીઓને દૂર કરો. આ પ્રક્રિયા 3 થી 15 દિવસની નિયમિતતા સાથે તબીબી વ્યાવસાયિકો દ્વારા હાથ ધરવામાં આવવી જોઈએ. વ whileકિંગ વખતે અલ્સરને તાણથી બચાવવું જરૂરી છે. આ કરવા માટે, વિશિષ્ટ વસ્તુઓનો ઉપયોગ કરો - અનલોડિંગ બૂટ, અડધા બૂટ.
જો અલ્સર અથવા ખામીનું કારણ ક્ષતિગ્રસ્ત પરિભ્રમણમાં રહેલું છે, તો પછી સ્થાનિક ઉપચાર સામાન્ય રક્ત પ્રવાહને ફરીથી શરૂ કર્યા વિના નબળા અસરકારક રહેશે. આ હેતુ માટે, ધમનીઓ પર performedપરેશન કરવામાં આવે છે (બલૂન એન્જીયોપ્લાસ્ટી, બાયપાસ સર્જરી કરવામાં આવે છે).