ડાયાબિટીઝ મેલીટસ (ડીએમ) વાળા બાળકને વહન અને જન્મ આપવો એ ખૂબ મુશ્કેલ છે, પરંતુ શક્ય છે. થોડાક દાયકા પહેલા, ડોકટરો માનતા હતા કે ડાયાબિટીસના દર્દીઓ માટે ગર્ભવતી થવું અને તંદુરસ્ત બાળક હોવું અશક્ય છે.
દરમિયાન, આજે ઘણી રીતો વિકસાવી છે કે ડાયાબિટીઝના દર્દીઓની માતા કેવી રીતે બને. જો કે, તે સમજવું અગત્યનું છે કે આવા નિદાન સાથે, સ્ત્રીઓએ ધીરજ અને નિશ્ચય રાખવો પડશે, કારણ કે મોટાભાગની માતાને સંભવિત ગૂંચવણો ટાળવા માટે પોતાનો મોટાભાગનો સમય હોસ્પિટલમાં ખર્ચ કરવો પડશે.
ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝના પ્રકારો
ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝની સાથે, તમે બધી પ્રકારની ગંભીર ગૂંચવણો કમાવી શકો છો જે માતા અને અજાત બાળકને નુકસાન પહોંચાડે છે, ડોકટરો આ સમસ્યાને ગંભીરતાથી લે છે અને સગર્ભા સ્ત્રીની કાળજીપૂર્વક દેખરેખ રાખે છે.
ડાયાબિટીસના ઘણા પ્રકારો છે જે ગર્ભાવસ્થા દરમિયાન જોઇ શકાય છે:
- રોગના સુપ્ત સ્વરૂપ સાથે, રોગના લક્ષણો બાહ્યરૂપે દેખાતા નથી, તેમ છતાં, ડોકટરો ખાંડના સૂચકાંકો માટે રક્ત પરીક્ષણોનાં પરિણામો દ્વારા આ રોગની હાજરી વિશે શોધી કા .શે.
- આ રોગનું જોખમી સ્વરૂપ ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં દેખાય છે જેમને આ પ્રકારના રોગની આનુવંશિક અને અન્ય વલણ હોય છે. ખાસ કરીને, નકારાત્મક આનુવંશિકતા, ગ્લુકોસુરિયા, વધુ વજનવાળા અને સગર્ભા સ્ત્રીઓ જેઓ અગાઉ 4.5 કિલોગ્રામથી વધુ વજન ધરાવતા બાળકોને જન્મ આપતા હતા તેઓને આ જૂથમાં શામેલ કરી શકાય છે.
- પેશાબ અને બ્લડ સુગરના સ્તરનું વિશ્લેષણ કરીને સ્પષ્ટ ડાયાબિટીસનું નિદાન કરી શકાય છે. હળવા ડાયાબિટીસ મેલીટસ સાથે, લોહીમાં ગ્લુકોઝ મૂલ્યો 6.66 એમએમઓએલ / લિટરથી વધુ હોતા નથી, જ્યારે પેશાબમાં કેટોન પદાર્થો શામેલ નથી. મધ્યમ ડાયાબિટીઝ મેલીટસના કિસ્સામાં, બ્લડ સુગરનું સ્તર 12.21 એમએમઓએલ / લિટર સુધી છે, પેશાબમાં કીટોન પદાર્થો કાં તો શોધી કા detectedવામાં આવ્યાં નથી અથવા થોડી માત્રામાં સમાયેલ છે અને ચોક્કસ તબીબી આહારનું પાલન કરીને તેને દૂર કરી શકાય છે.
ડાયાબિટીસના ગંભીર સ્વરૂપનું નિદાન 12.21 એમએમઓએલ / લિટર કરતા વધુ લોહીમાં ગ્લુકોઝથી થાય છે, જ્યારે કીટોન પદાર્થોની માત્રા ઝડપથી વધે છે.
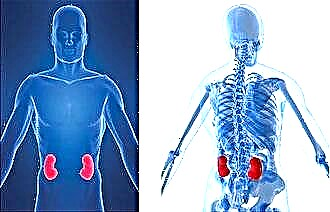
સ્પષ્ટ ડાયાબિટીસ મેલીટસ સહિત, વ્યક્તિને કિડનીને નુકસાન, રેટિના (ડાયાબિટીક રેટિનોપેથી), ટ્રોફિક અલ્સર, હાયપરટેન્શન, કોરોનરી મ્યોકાર્ડિયલ રોગ જેવી મુશ્કેલીઓ આવી શકે છે.
સગર્ભા સ્ત્રીઓના પેશાબમાં ખાંડની માત્રામાં વધારો એ મોટા ભાગે ગ્લુકોઝના રેનલ થ્રેશોલ્ડમાં ઘટાડો સાથે સંકળાયેલું છે. ગર્ભાવસ્થા દરમિયાન, સ્ત્રીઓ સક્રિય રીતે પ્રોજેસ્ટેરોનનું ઉત્પાદન કરવાનું શરૂ કરે છે, જે બદલામાં ગ્લુકોઝ માટે કિડનીની અભેદ્યતામાં વધારો કરે છે. આ કારણોસર, લગભગ બધી સ્ત્રીઓ જે ડાયાબિટીઝમાં જન્મ આપવાનું પસંદ કરે છે તેમને ગ્લુકોસુરિયા હોવાનું જોવા મળે છે.
જેથી સગર્ભા માતાને ગંભીર મુશ્કેલીઓ ન આવે, ઉપવાસ રક્ત પરીક્ષણની મદદથી દરરોજ ખાંડના સ્તર પર દેખરેખ રાખવી જરૂરી છે. લોહીમાં ગ્લુકોઝના મૂલ્યો 6.66 એમએમઓએલ / લિટરથી વધુ સાથે, એક વધારાનું ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવું આવશ્યક છે. ઉપરાંત, ડાયાબિટીસની ધમકી સાથે, ગ્લાયકોસ્યુરિક અને ગ્લાયકેમિક પ્રોફાઇલનો બીજો અભ્યાસ કરવો જરૂરી છે.
ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ
આ બીમારીનો બીજો પ્રકાર છે જે સગર્ભા સ્ત્રીઓમાં બાળક પેદા કરવાના સમયગાળા દરમિયાન વિકસી શકે છે. આ ઘટનાને રોગ માનવામાં આવતો નથી અને ગર્ભાવસ્થાના 20 મા અઠવાડિયામાં 5 ટકા તંદુરસ્ત સ્ત્રીઓમાં વિકાસ થાય છે.
પરંપરાગત ડાયાબિટીસથી વિપરીત, સગર્ભાવસ્થા ડાયાબિટીસ બાળકના જન્મ પછી અદૃશ્ય થઈ જાય છે. જો કે, જો સ્ત્રીને ફરીથી જન્મ આપવાની જરૂર હોય, તો ફરીથી relaથલો થઈ શકે છે.
આ ક્ષણે, સગર્ભાવસ્થા ડાયાબિટીસના કારણો સંપૂર્ણ રીતે સમજી શક્યા નથી. તે ફક્ત જાણીતું છે કે સગર્ભા સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ હોર્મોનલ ફેરફારોને કારણે વિકસે છે.
જેમ તમે જાણો છો, સગર્ભા સ્ત્રીઓમાં પ્લેસેન્ટા સક્રિય રીતે હોર્મોન્સ ઉત્પન્ન કરે છે જે ગર્ભના નિર્દોષ વિકાસ માટે જવાબદાર છે. કેટલીકવાર આ હોર્મોન્સ માતામાં ઇન્સ્યુલિનના ઉત્પાદનને અવરોધિત કરી શકે છે, પરિણામે શરીર ઇન્સ્યુલિન પ્રત્યે ઓછું સંવેદનશીલ બને છે અને લોહીમાં ગ્લુકોઝમાં વધારો થાય છે.
ગર્ભમાં ગ્લુકોઝમાં વધારો કેવી રીતે પ્રતિબિંબિત થાય છે?
રક્ત ખાંડમાં વધારો અથવા ઘટાડો સાથે, ગર્ભાશયમાં વિકસિત બાળક પણ પીડાય છે. જો ખાંડ ઝડપથી વધે છે, તો ગર્ભ પણ શરીરમાં ગ્લુકોઝની વધુ માત્રા મેળવે છે. ગ્લુકોઝની અછત સાથે, પેથોલોજી પણ વિકાસ કરી શકે છે તે હકીકતને કારણે કે આંતરડાના આંતરડાના વિકાસમાં વિલંબ થાય છે.
સગર્ભા સ્ત્રીઓ માટે તે ખાસ કરીને ખતરનાક છે, જ્યારે ખાંડનું પ્રમાણ ઝડપથી વધી જાય છે અથવા ઘટે છે, આ કસુવાવડને ઉત્તેજિત કરી શકે છે. ડાયાબિટીઝની સાથે, અજાત બાળકના શરીરમાં વધારે ગ્લુકોઝ એકઠા થાય છે, શરીરની ચરબીમાં ફેરવાય છે.
પરિણામે, માતાએ તેના બાળકના કદને કારણે લાંબા સમય સુધી જન્મ આપવો પડશે. તે જન્મ દરમિયાન શિશુમાં હ્યુમરસને નુકસાન થવાનું જોખમ પણ વધારે છે.
આ બાળકોમાં, સ્વાદુપિંડ માતામાં વધુ પડતા ગ્લુકોઝનો સામનો કરવા માટે ઉચ્ચ સ્તરના ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે. જન્મ પછી, બાળક ઘણીવાર ખાંડનું સ્તર ઓછું કરે છે.
ગર્ભાવસ્થા માટે બિનસલાહભર્યું
દુર્ભાગ્યવશ, કેટલીક વખત એવા સમયે હોય છે જ્યારે સ્ત્રીને બાળકને જન્મ આપવાની મંજૂરી નથી, કારણ કે આ તેના જીવન માટે જોખમી હોઈ શકે છે અને ગર્ભને ખોટી રીતે વિકસિત થવાની ધમકી આપે છે. ડોકટરો, નિયમ પ્રમાણે, ડાયાબિટીઝની ગર્ભાવસ્થા સમાપ્ત કરવાની ભલામણ કરે છે જો:
- બંને માતાપિતાને ડાયાબિટીઝ હોવાનું નિદાન થાય છે;
- કીટોસિડોસિસના વલણ સાથે ઇન્સ્યુલિન-પ્રતિરોધક ડાયાબિટીસ ઓળખી કા ;ો;
- એન્જીયોપેથી દ્વારા જટિલ કિશોર ડાયાબિટીસની ઓળખ કરવામાં આવી છે;
- સગર્ભા સ્ત્રીને સક્રિય ટ્યુબરક્યુલોસિસનું નિદાન ઉપરાંત કરવામાં આવે છે;
- ડ doctorક્ટર વધુમાં ભાવિ માતાપિતામાં આરએચ પરિબળોના સંઘર્ષને પણ નક્કી કરે છે.
ડાયાબિટીઝથી સગર્ભા કેવી રીતે ખાય છે
જો ડોકટરોએ નક્કી કર્યું છે કે સ્ત્રી જન્મ આપી શકે છે, તો ગર્ભવતી સ્ત્રીને ડાયાબિટીઝની ભરપાઈ માટે જરૂરી બધું જ કરવું જોઈએ. સૌ પ્રથમ, ડ doctorક્ટર ઉપચારાત્મક આહાર નંબર 9 સૂચવે છે.
આહારના ભાગ રૂપે, તેને દરરોજ 120 ગ્રામ પ્રોટિનનો વપરાશ કરવાની મંજૂરી છે જ્યારે કાર્બોહાઇડ્રેટ્સની માત્રા 300-500 ગ્રામ અને ચરબીને 50-60 ગ્રામ સુધી મર્યાદિત કરવી વધુમાં, આ ઉચ્ચ ખાંડ સાથેનો આહાર હોવો જોઈએ.
આહારમાંથી, મધ, મીઠાઇ, ખાંડને સંપૂર્ણપણે બાકાત રાખવી જરૂરી છે. દરરોજ કેલરીનું સેવન 3000 કેકેલ કરતાં વધુ ન હોવું જોઈએ. તે જ સમયે, ગર્ભના સંપૂર્ણ વિકાસ માટે જરૂરી વિટામિન અને ખનિજો ધરાવતા ખોરાકને આહારમાં શામેલ કરવો આવશ્યક છે.
શરીરમાં ઇન્સ્યુલિનના આહારના આવર્તનનું અવલોકન કરવું મહત્વપૂર્ણ છે. સગર્ભા સ્ત્રીઓને દવાઓ લેવાની મંજૂરી નથી, તેથી ડાયાબિટીઝની સ્ત્રીઓને ઇન્જેક્શન દ્વારા હોર્મોન ઇન્સ્યુલિન લગાડવાની જરૂર છે.
સગર્ભાની હોસ્પિટલમાં દાખલ
સગર્ભાવસ્થાના સમયગાળા દરમિયાન હોર્મોન ઇન્સ્યુલિનની જરૂરિયાત બદલાતી હોવાથી, ડાયાબિટીઝનું નિદાન કરતી સગર્ભા સ્ત્રીઓ ઓછામાં ઓછી ત્રણ વાર હોસ્પિટલમાં દાખલ કરવામાં આવે છે.
- સ્ત્રીરોગચિકિત્સકની પ્રથમ મુલાકાત પછી સ્ત્રીને પ્રથમ વખત હોસ્પિટલમાં દાખલ કરવી જોઈએ.
- બીજી વખત તેઓ 20-24 અઠવાડિયામાં ડાયાબિટીઝની સગર્ભા સ્ત્રીઓ માટે હોસ્પિટલમાં દાખલ થાય છે, જ્યારે ઇન્સ્યુલિનની જરૂરિયાત ઘણી વાર બદલાય છે.
- 32-36 અઠવાડિયામાં, અંતમાં ઝેરી ઝેરનો ખતરો છે, જેને અજાત બાળકની સ્થિતિની કાળજીપૂર્વક દેખરેખની જરૂર છે. આ સમયે, ડોકટરો પ્રસૂતિ સંભાળની અવધિ અને પદ્ધતિ વિશે નિર્ણય લે છે.
જો દર્દી હોસ્પિટલમાં દાખલ થતો નથી, તો પ્રસૂતિવિજ્ .ાની અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા નિયમિતપણે તપાસ કરવી જરૂરી છે.